
Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Vocht in de hartzakholte: wat het betekent, aanvaardbare normen
Medisch expert van het artikel
Laatst beoordeeld: 04.07.2025
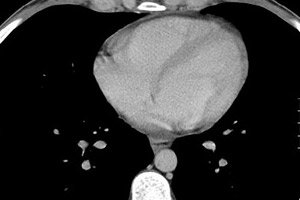
Het hart is onze levensmotor, waarvan de werking afhangt van vele factoren, waaronder biologische interne processen. Soms is de oorzaak van pijn en ongemak in de hartstreek vocht in het hartzakje, dat het hart van alle kanten omgeeft. En de oorzaak van de malaise is compressie van het hart door vocht of een ontstekingsproces gelokaliseerd in de weefsels van de hartspier of het hartzakje.
Epidemiologie
Volgens de statistieken is ongeveer 45% van alle pericarditis viraal van aard, waarbij de behandeling primair gericht is op het versterken van de immuniteit (vitaminen, immunostimulantia). Bacteriën, die antibiotica gebruiken om dit te bestrijden, veroorzaken slechts in 15% van de gevallen ontstekingsprocessen in het hartzakje. De zeldzaamste vormen van pathologie zijn schimmel- en parasitaire pericarditis.
Oorzaken pericardiale vloeistof
Laten we proberen specifiek te begrijpen welke aandoeningen en pathologieën een toename van het volume aan vloeistof in het hartzakje kunnen veroorzaken. Dit wordt nu niet langer beschouwd als een smeermiddel bij hartwrijving, maar als een levensbedreigende factor.
De meest voorkomende oorzaak van niet-inflammatoire vochtophoping in het hartzakje is het oedeemsyndroom. Dit is geen ziekte, maar een symptoom dat de volgende pathologische en niet-pathologische processen kan begeleiden:
- aangeboren diverticulitis van de linkerhartkamer,
- hartfalen,
- pathologieën van het uitscheidingsstelsel, en met name de nieren,
- een aandoening waarbij er een directe verbinding is tussen de twee lagen van het hartzakje,
- tekorten zoals bloedarmoede,
- toestand van uitputting van het lichaam,
- mediastinale tumoren, myxoedeem,
- stofwisselingsstoornissen in lichaamsweefsels,
- verschillende ontstekingspathologieën,
- verwondingen gepaard gaande met zwelling van het weefsel,
- allergische reacties.
Soms kan de ontwikkeling van hydropericard gezien worden als een gevolg van het nemen van vaatverwijders of als een complicatie van radiotherapie.
Risicofactoren
Zwangerschap en ouderdom kunnen worden beschouwd als risicofactoren voor het ontwikkelen van pathologie.
De meest voorkomende oorzaken van een ontstekingsproces in het hartzakje ( pericarditis ) zijn tuberculose en reumatische schade aan het orgaan. We spreken dan van een infectieuze-allergische reactie, waarbij veel exsudaat wordt gevormd.
In dit geval kunnen de volgende risicofactoren in aanmerking worden genomen:
- bacteriële, virale en schimmelziekten: roodvonk, acute virale infecties van de luchtwegen, HIV, longontsteking, pleuritis, endocarditis, candidiasis, enz.,
- de aanwezigheid van parasieten in het lichaam ( echinococceninfectie, toxoplasmose, enz.),
- allergische pathologieën, waaronder voedsel- en geneesmiddelenallergieën,
- auto-immuunziekten ( reumatoïde artritis, lupus erythematodes, systemische sclerodermie, dermatomyositis, enz.),
- auto-immuunprocessen ( reumatische koorts, enz.),
- chronisch hartfalen,
- ontstekingsziekten van de hartspiermembranen ( myocarditis, endocarditis),
- alle hartletsels (penetrerend en niet-penetrerend),
- kanker en radiotherapie,
- aangeboren en verworven pathologieën van de pericardiale ontwikkeling (de aanwezigheid van cysten en divertikels daarin),
- hemodynamische stoornis, oedeemsyndroom,
- ziekten van het endocriene systeem en stofwisselingsstoornissen ( obesitas van het hart, stoornissen van de glucosestofwisseling en diabetes mellitus, hypothyreoïdie ).
Zoals gezegd kan er vocht in het hartzakje ontstaan als gevolg van steekwonden in het hart. Deze situatie kan echter ook optreden na een operatie aan het orgaan, als gevolg van een postoperatieve complicatie (ontsteking).
Een bijzonder trauma voor het hart is een hartinfarct, dat ook kan optreden met ontstekingscomplicaties en een verhoging van de vochtspiegel in het hartzakje kan veroorzaken. Hetzelfde geldt voor ischemische (necrotische) veranderingen in de hartspier.
Als je goed kijkt, zie je veel overeenkomsten in de oorzaken van pericarditis en hydropericard. In theorie is de tweede pathologie een type niet-infectieuze pericarditis, aangezien congestie in het pericard sowieso pathologische processen van het inflammatoire type veroorzaakt.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Pathogenese
Uit de biologie op school is bekend dat ons hart in een "shirt" zit. De naam van dit "shirt" is het pericardium (hartzakje ). Het bestaat uit dicht fysiologisch weefsel en heeft een beschermende functie.
Het hartzakje wordt ook wel de hartzak genoemd, waarbinnen het hart zich prettig voelt en ongestoord kan functioneren. De hartzak bestaat uit twee lagen (vellen): de viscerale of uitwendige en de pariëtale (inwendige), die ten opzichte van elkaar kunnen verschuiven.
Het hart, als beweeglijk spierorgaan, is constant in beweging (de wanden trekken samen en pompen bloed rond als een pomp). Onder dergelijke omstandigheden zou het, als er geen hartzakje omheen zit, kunnen verschuiven, wat zou leiden tot knikken van de bloedvaten en verstoring van de bloedcirculatie.
Bovendien beschermt het hartzakje het hart tegen verwijding bij zware belasting van het orgaan. Men vermoedt dat het ook een beschermende barrière vormt die voorkomt dat infecties het hartweefsel binnendringen tijdens ontstekingen van de inwendige organen.
Maar een even belangrijke functie van het hartzakje is het voorkomen van wrijving van het zeer beweeglijke hart tegen nabijgelegen, onbeweeglijke structuren in de borstkas. Om te voorkomen dat het hart wrijving ondervindt tegen het hartzakje zelf en nabijgelegen organen, bevindt zich een kleine hoeveelheid vocht tussen de lagen.
Er is dus altijd vocht in het hartzakje, maar volgens verschillende bronnen mag de hoeveelheid normaal gesproken niet meer dan 20-80 ml bedragen. Meestal is dit aantal beperkt tot 30-50 ml, en een toename van het volume pericardiale effusie tot 60-80 ml wordt als pathologie beschouwd. Maar als iemand zich met zo'n hoeveelheid vrij, lichtgeel vocht gezond voelt en geen verdachte symptomen heeft, is er geen reden tot bezorgdheid.
Het is anders als de vloeistof in het hartzakje zich in matige of grote hoeveelheden ophoopt. Het kan 100-300 ml of 800-900 ml zijn. Wanneer de indicator zeer hoog is en 1 liter bereikt, is er sprake van een zeer levensbedreigende aandoening die harttamponade wordt genoemd (compressie van het hart door vochtophoping in het hartzakje).
Maar waar komt het overtollige vocht in het hartzakje vandaan? Het is duidelijk dat dit onmogelijk is in de context van absolute gezondheid. Het vocht in het hartzakje wordt voortdurend ververst, doordat het wordt opgenomen door de hartzakjes, en de hoeveelheid blijft ongeveer constant. Een toename van het volume is slechts in twee gevallen mogelijk:
- bij metabolische stoornissen in de pericardiale weefsels, waardoor de absorptie van transsudaat afneemt,
- toevoeging van ontstekingsvocht aan de bestaande niet-ontstekingsvloeistof.
In het eerste geval hebben we het over aandoeningen die verband houden met hemodynamische stoornissen, de ontwikkeling van een oedeem of hemorragisch syndroom, tumorprocessen, waarbij zich in de pericardholte een transparante vloeistof ophoopt, die sporen van epitheelcellen, eiwitten en bloeddeeltjes bevat. Deze pathologische aandoening wordt meestal hydropericard genoemd.
Het ontstaan van ontstekingsexsudaat wordt meestal geassocieerd met het binnendringen van de infectie in het hartzakje via het bloed en de lymfe, indien er al een brandpunt van purulente ontsteking in het lichaam aanwezig was. In dit geval hebben we het over een infectieuze en inflammatoire pathologie genaamd "pericarditis", die verschillende vormen kent.
Maar ontstekingen in het hartzakje kunnen ook niet-infectieus zijn. Dit wordt waargenomen bij tumoren met uitzaaiingen in de hartstreek, wanneer het proces zich verspreidt vanuit nabijgelegen weefsels (bijvoorbeeld bij myocarditis), stofwisselingsstoornissen in de weefsels van het hartzakje en trauma aan het hartzakje (een klap in de hartstreek, een wond, een steekwond).
Symptomen pericardiale vloeistof
Het klinische beeld van pericarditis, waarbij zich overtollig vocht ophoopt in het hartzakje, kan variëren afhankelijk van de oorzaak en de hoeveelheid transsudaat/exsudaat. Pericarditis zelf treedt niet op. Het is een complicatie van reeds aanwezige pathologieën of letsels in het lichaam, dus het is niet nodig om specifieke symptomen te bespreken.
Vaak vermoedt de patiënt niet eens dat er vocht in zijn hartzakje ophoopt, d.w.z. hij denkt niet na over een dergelijke oorzaak van de verslechtering van zijn gezondheid, en vermoedt hij cardiovasculaire aandoeningen, verkoudheid, aandoeningen van de luchtwegen en nieraandoeningen. Met deze problemen wendt hij zich tot de therapeut, maar diagnostische studies tonen aan dat de symptomen die zich hebben voorgedaan, al late manifestaties van ziekten zijn, oftewel een complicatie ervan.
Welke klachten kan een patiënt met een verhoogd volume aan pericardvocht bij de arts melden?
- kortademigheid zowel in rust als bij inspanning,
- ongemak achter het borstbeen, dat vooral duidelijk voelbaar is wanneer iemand voorover leunt,
- pijn in de hartstreek van wisselende intensiteit, geassocieerd met druk op het orgaan, pijn die kan uitstralen naar de rug, schouder, nek, linkerarm,
- beklemming op de borst, een drukkend gevoel,
- moeite met ademhalen, aanvallen van verstikking, gevoel van gebrek aan lucht,
- oedeemsyndroom, dat vooral merkbaar is in het gezicht, de bovenste en onderste ledematen,
- verlaagde systolische en verhoogde veneuze druk, gezwollen aderen in de nek,
- symptomen van tachycardie, aritmie,
- een niet-productieve blaffende hoest die geen verlichting brengt,
- schorre stem,
- toegenomen zweten, vooral tegen de achtergrond van tuberculose,
- vergrote lever en pijn in het rechter hypochondrium,
- problemen met de doorgang van voedsel door de slokdarm als gevolg van compressie door het vergrote hartzakje,
- frequente hik als gevolg van compressie van de nervus phrenicus,
- lichtblauwe huid als gevolg van stoornissen in de bloedsomloop (compressie van het hart door pericardiale effusie en exsudaat leidt tot een verstoring van de contractiele functie ervan),
- verlies van eetlust en daarmee gepaard gaand gewichtsverlies.
Het is duidelijk dat patiënten kunnen klagen over een verslechtering van hun algemene toestand, zwakte, hoofdpijn en spierpijn, maar slechts enkele patiënten ervaren dergelijke symptomen. Koorts, veroorzaakt door een verhoogde lichaamstemperatuur als gevolg van ontsteking, treedt echter in de meeste gevallen op bij het zoeken naar medische hulp, gepaard gaande met ongemak door vochtophoping in het hartzakje, vooral in geval van infectieuze laesies. Deze klachten kunnen worden beschouwd als niet-specifieke eerste tekenen van ontsteking, die er vervolgens toe leidt dat het hartzakje overstroomt met vocht.
Maar kortademigheid, pijn in het hart, schommelingen in de pols en bloeddruk kunnen een directe indicatie zijn dat de vloeistof in het hartzakje de werking van het hart verstoort.
Het is belangrijk om te begrijpen dat pericarditis niet alleen infectieus of niet-infectieus, acuut of chronisch kan zijn. Er bestaan verschillende vormen die verschillen in beloop en de hoeveelheid vocht in het hartzakje.
Bij de acute vorm kan er sprake zijn van droge (ook wel fibrineuze) en exsudatieve pericarditis. In het eerste geval sijpelt fibrine uit het sereuze membraan van het hart de hartzakjes binnen, doordat het met bloed overstroomt. In dit geval worden er slechts sporen vocht in het hartzakje aangetroffen. Bij exsudatieve pericarditis worden er grote hoeveelheden vrij vocht in het hartzakje aangetroffen.
Pericardiale effusie kan bestaan uit halfvloeibaar exsudaat bij ontstekingsprocessen en hemodynamische stoornissen, bloederige vloeistof (hemorragisch pericard) in het geval van wonden, tuberculose of een geruptureerd aneurysma en vloeistof gemengd met pus in het geval van infectieuze laesies.
Exsudatieve pericarditis kan langdurig zijn en na 6 maanden chronisch worden. Een kleine hoeveelheid vocht in het hartzakje (80-150 ml) kan geen duidelijke symptomen van de ziekte veroorzaken, waardoor de patiënt denkt dat hij al hersteld is. Maar na verloop van tijd kan het ontstekingsproces onder invloed van verschillende factoren verergeren, en de verhoogde hoeveelheid vocht in het hartzakje kan onaangename symptomen veroorzaken, die bovendien volkomen onveilig zijn.
Als er zich veel vocht in het hartzakje heeft opgehoopt, waardoor het hart sterk wordt samengedrukt en de hartfunctie verstoord raakt, spreken we van harttamponade. In dit geval is er onvoldoende ontspanning van de hartkamers en kunnen ze de benodigde hoeveelheid bloed niet pompen. Dit alles leidt tot het optreden van symptomen van acuut hartfalen:
- ernstige zwakte, daling van de bloeddruk (collaps, bewusteloosheid ),
- hyperhidrose (intensieve afscheiding van koud zweet),
- ernstige druk en zwaarte op de borst,
- snelle pols,
- ernstige kortademigheid,
- hoge veneuze druk, gemanifesteerd door een vergroting van de halsader,
- overmatige mentale en fysieke opwinding,
- de ademhaling is snel maar oppervlakkig, het onvermogen om diep adem te halen,
- het ontstaan van angst, angst om te sterven.
Nadat de arts met een stethoscoop naar de patiënt heeft geluisterd, merkt hij dat het hart zwakke en gedempte tonen heeft en dat er knarsgeluiden en hartruisen te horen zijn (waargenomen in een bepaalde positie van het lichaam van de patiënt), wat kenmerkend is voor pericarditis, dat met of zonder harttamponade kan voorkomen.
Pericardvocht bij kinderen
Hoe vreemd het ook klinkt, overtollig vocht in het hartzakje kan zelfs bij een ongeboren kind voorkomen. Een kleine ophoping van vocht in het hartzakje, als teken van een hyperkinetische reactie van het cardiovasculaire systeem, kan wijzen op de ontwikkeling van lichte tot matige bloedarmoede. Bij ernstige bloedarmoede kan de hoeveelheid transsudaat de normale waarden aanzienlijk overschrijden, wat een levensbedreigend symptoom voor het kind is.
Maar vocht in het hartzakje van de foetus kan zich ook vormen als gevolg van verstoringen in de ontwikkeling van de weefsels van de linkerhartkamer. In dit geval bevindt zich in het bovenste deel van het hart, aan de linkerhartkamerzijde, een uitstulping van de hartwand - een divertikel - die de afvoer van pericardiaal vocht (hydropericard) belemmert. Transsudaat hoopt zich op tussen de hartzakjes en kan na verloop van tijd leiden tot het ontstaan van een harttamponade.
Tijdens een echo van de zwangere vrouw kunnen afwijkingen in de ontwikkeling van het hart van de foetus en de aanwezigheid van veel vocht rondom het hart worden vastgesteld.
Pericarditis bij een kind kan al in de vroege kindertijd worden vastgesteld. Meestal ontstaat de ziekte tegen de achtergrond van eerdere virusinfecties, reuma en diffuse (veelvoorkomende) bindweefselziekten. Maar aspecifieke vormen van pericarditis, veroorzaakt door een schimmelinfectie, vergiftiging door een nieraandoening, vitaminetekort, hormonale therapie, enz., zijn ook goed mogelijk. Bij zuigelingen ontwikkelt de pathologie zich vaak tegen de achtergrond van een bacteriële infectie (stafylokokken, streptokokken, meningokokken, pneumokokken en andere pathogenen).
Het is erg moeilijk om de ziekte bij baby's te herkennen, vooral als het gaat om de droge vorm van pericarditis. Acute pericarditis begint altijd met een verhoogde lichaamstemperatuur, wat geen specifiek symptoom is, een verhoogde hartslag en pijn, die te herkennen zijn aan frequente angstaanvallen en huilbuien bij de baby.
Oudere kinderen met een kleine hoeveelheid vocht in het hartzakje klagen over pijn op de linkerborst, die heviger wordt wanneer het kind diep probeert adem te halen. De pijn kan toenemen bij het veranderen van lichaamshouding, bijvoorbeeld bij het vooroverbuigen. Vaak straalt de pijn uit naar de linkerschouder, dus de klachten kunnen precies zo klinken.
Exsudatieve (effusieve) pericarditis wordt als bijzonder gevaarlijk beschouwd, waarbij de hoeveelheid vocht in het hartzakje snel toeneemt en kritieke niveaus kan bereiken met de ontwikkeling van harttamponade. Bij een baby kunnen de symptomen van deze pathologie als volgt worden beschouwd:
- verhoogde intracraniële druk,
- aanzienlijke vulling van de aderen van de hand, elleboog en nek, die duidelijk zichtbaar en voelbaar worden, die op jonge leeftijd wordt uitgesloten,
- het optreden van braken,
- zwakte van de spieren in de achterkant van het hoofd,
- uitpuilende fontanel.
Deze symptomen kunnen niet specifiek genoemd worden, maar ze zijn belangrijk om een gezondheidsprobleem te herkennen bij een kind dat nog niet over andere symptomen van de ziekte kan praten.
De acute fase van exsudatieve pericarditis bij een ouder kind gaat gepaard met kortademigheid, doffe pijn in de hartstreek en verslechtering van de algehele conditie. Tijdens pijnaanvallen probeert het kind te zitten en te buigen, waarbij het zijn hoofd naar zijn borst kantelt.
De volgende symptomen kunnen optreden: blaffende hoest, heesheid, bloeddrukdaling, misselijkheid met braken, hik, buikpijn. Kenmerkend is het optreden van een paradoxale pols met verminderde vulling van de aderen bij de ingang.
Bij een harttamponade neemt de kortademigheid toe, treedt er een gevoel van benauwdheid en angst op, wordt de huid van het kind erg bleek en verschijnt er koud zweet. Tegelijkertijd wordt een verhoogde psychomotorische prikkelbaarheid opgemerkt. Als er geen dringende maatregelen worden genomen, kan het kind overlijden aan acuut hartfalen.
Chronische exsudatieve pericarditis, ongeacht de oorzaak, bij een kind wordt gekenmerkt door een verslechtering van de algemene toestand en aanhoudende zwakte. Het kind raakt snel vermoeid, heeft last van kortademigheid en ongemak op de borst, vooral bij bewegen, sporten en bewegen.
Complicaties en gevolgen
Congestie in de hartzak en ontstekingsprocessen daarin, vergezeld van een toename van het volume vocht in het hartzakje, kunnen niet zonder sporen voorbijgaan en verschijnen alleen in een verslechtering van de algemene toestand van de patiënt, het optreden van kortademigheid en pijn achter het borstbeen.
Ten eerste, door de toename in volume, oefent de vloeistof steeds meer druk uit op het hart, waardoor het moeilijker wordt om te functioneren. En aangezien het hart een orgaan is dat verantwoordelijk is voor de bloedtoevoer naar het hele lichaam, gaan storingen in de werking ervan gepaard met stoornissen in de bloedsomloop. Bloed wordt op zijn beurt beschouwd als de belangrijkste voedingsbron voor cellen en voorziet ze ook van zuurstof. De bloedsomloop raakt verstoord, en verschillende menselijke organen beginnen honger te lijden, hun functionaliteit wordt verstoord, wat leidt tot het optreden van andere symptomen, zoals vergiftiging, waardoor de kwaliteit van leven aanzienlijk afneemt.
Ten tweede gaat de ophoping van ontstekingsvocht gepaard met de ontwikkeling van litteken-adhesieve processen. In dit geval is het niet zozeer het hartzakje zelf dat kan lijden onder de overmatige groei van bindweefsel en de verdichting van de hartzakjes door de ophoping van calcium, maar het hart zelf, dat de kamers tijdens de diastole niet voldoende met bloed kan vullen. Als gevolg hiervan ontstaat veneuze congestie, wat een verhoogd risico op trombusvorming met zich meebrengt.
Het ontstekingsproces kan zich ook uitbreiden naar de hartspier, wat degeneratieve veranderingen in de hartspier veroorzaakt. Deze pathologie wordt myopericarditis genoemd. De uitbreiding van het verklevingsproces gaat gepaard met de vergroeiing van het hart met nabijgelegen organen, waaronder de weefsels van de slokdarm, longen, borstkas en wervelkolom.
Stagnatie van vocht in het hartzakje, vooral bij een grote hoeveelheid bloed, kan leiden tot vergiftiging van het lichaam met zijn afbraakproducten, waardoor verschillende organen opnieuw te lijden hebben, en in de eerste plaats de uitscheidingsorganen (nieren).
Maar de gevaarlijkste toestand bij exsudatieve en hydropericarditis met een snelle toename van het volume aan vocht in het hartzakje is de toestand van harttamponade, die, bij gebrek aan een dringende effectieve behandeling, tot de dood van de patiënt leidt.
Diagnostics pericardiale vloeistof
Pericardvocht wordt niet als een pathologische aandoening beschouwd zolang de hoeveelheid vocht de algemeen aanvaarde normen niet overschrijdt. Maar zodra de hoeveelheid vocht zo groot wordt dat het symptomen van hartfalen en andere nabijgelegen organen veroorzaakt, mag u niet langer wachten.
Omdat de symptomen van pericarditis op verschillende ziekten kunnen lijken, raadplegen patiënten een huisarts. Deze verwijst de patiënt, na lichamelijk onderzoek, een anamnese en een gesprek, door naar een cardioloog. De symptomen die patiënten noemen, zeggen weinig over de werkelijke oorzaak van de aandoening, maar kunnen de arts wel in de juiste richting sturen, aangezien ze meestal toch op hartproblemen wijzen.
Tikken en luisteren naar het hart zal helpen de gok te bevestigen. Tikken zal een vergroting van de hartranden laten zien, en luisteren zal een zwakke en gedempte hartslag laten zien, wat wijst op een beperkte beweging van de hartstructuren door de compressie.
Het uitvoeren van laboratoriumonderzoek van bloed en urine helpt om de aard van bestaande gezondheidsproblemen te beoordelen, de oorzaak en het type pericarditis te bepalen en de intensiteit van de ontsteking te beoordelen. Hiervoor worden de volgende onderzoeken voorgeschreven: klinische en immunologische bloedonderzoeken, bloedbiochemie en algemene urineanalyse.
Maar noch lichamelijk onderzoek met gehoor, noch laboratoriumtests maken een nauwkeurige diagnose mogelijk, omdat ze niet toelaten de aanwezigheid van vocht in het hartzakje en het volume ervan te beoordelen, noch te bepalen wat precies verband houdt met de hartafwijking. Dit probleem wordt opgelost door instrumentele diagnostiek, waarvan vele methoden het mogelijk maken de situatie tot in de kleinste details te beoordelen.
De belangrijkste methode om niet alleen de aanwezigheid van vocht in het hartzakje te bepalen, maar ook het vochtgehalte ervan, is een echocardiogram (EchoCG). Een dergelijk onderzoek maakt het mogelijk om zelfs een minimale hoeveelheid transsudaat (vanaf 15 ml) te identificeren, waardoor veranderingen in de motorische activiteit van de hartstructuren, verdikking van de hartzakjeslagen, verklevingen in het hartgebied en de fusie met andere organen kunnen worden opgehelderd.
Bepaling van de hoeveelheid vocht in het hartzakje door middel van echocardiografie
Normaal gesproken raken de hartzakjes elkaar niet. Hun divergentie mag niet meer dan 5 mm bedragen. Als de echo-CG een divergentie tot 10 mm laat zien, spreken we van een beginstadium van pericarditis. Bij 10 tot 20 mm is dit een matig stadium, bij meer dan 20 mm is dit een ernstig stadium.
Bij het bepalen van de kwantitatieve kenmerken van de vloeistof in het pericardium wordt een onbeduidend volume beschouwd als minder dan 100 ml, tot een halve liter als matig en meer dan 0,5 liter als groot. Bij een grote ophoping van exsudaat is een pericardpunctie verplicht, die wordt uitgevoerd onder echocardiografisch toezicht. Een deel van de weggepompte vloeistof wordt onderworpen aan microbiologisch en cytologisch onderzoek, wat helpt bij het bepalen van de aard ervan (transsudaat heeft een lagere dichtheid en een onbeduidend eiwitgehalte), de aanwezigheid van een infectieus agens, pus, bloed en kwaadaardige cellen.
Als er vocht in het hartzakje bij de foetus wordt aangetroffen, wordt er een punctie uitgevoerd zonder te wachten tot het kind geboren is. Deze complexe procedure moet strikt onder echografische controle worden uitgevoerd, aangezien er een hoog risico is op letsel bij de moeder of haar ongeboren kind. Er zijn echter gevallen waarin het vocht in de hartzakjes spontaan verdwijnt en een punctie niet nodig is.
Een elektrocardiogram (ECG) kan ook informatie verschaffen over de pathologie, aangezien exsudatieve en chronische pericarditis de elektrische activiteit van de hartspier vermindert. Fonocardiografie kan informatie verschaffen over hartgeluiden die niet gerelateerd zijn aan de functie ervan, en over hoogfrequente oscillaties die wijzen op vochtophoping in het hartzakje.
Exsudatieve pericarditis en hydropericard met een vochtvolume van meer dan 250 ml worden op de röntgenfoto vastgesteld door de toename in grootte en verandering van het silhouet van het hart, met een onduidelijke definitie van de schaduw. Veranderingen in het pericard zijn zichtbaar op echografie, computertomografie of MRI van de borstkas.
Differentiële diagnose
Omdat pericardvocht niet toevallig ontstaat en het optreden ervan gepaard gaat met bepaalde pathologieën, is een belangrijke rol weggelegd voor differentiële diagnostiek, waarmee de oorzaak van intense pericardeffusie kan worden vastgesteld. Acute pericarditis kan qua symptomen lijken op een acuut myocardinfarct of acute myocarditis. Het is zeer belangrijk om deze pathologieën van elkaar te onderscheiden, zodat de behandeling die op basis van de diagnose wordt voorgeschreven, effectief is.
 [ 39 ]
[ 39 ]
Behandeling pericardiale vloeistof
Zoals we al weten, bevindt er zich altijd vocht in het hartzakje en is een lichte stijging ervan waarschijnlijk niet schadelijk voor de gezondheid van de patiënt. De arts kan dergelijke veranderingen bij toeval ontdekken, waarna hij de patiënt enige tijd wil observeren. Als de hoeveelheid vocht toeneemt, maar niet significant blijft, is het noodzakelijk om de oorzaak van de vochtophoping te achterhalen. De behandeling zal zich primair richten op het inactiveren van de factor die de pathologische hydratatie veroorzaakte.
De plaats van behandeling hangt af van de ernst van de aandoening. Acute pericarditis wordt aanbevolen in een ziekenhuisomgeving. Dit zou harttamponade moeten helpen voorkomen. Milde vormen van de aandoening met een matige hoeveelheid transsudaat of exsudaat worden poliklinisch behandeld.
Omdat pericarditis een ontstekingsproces is, is het noodzakelijk om de ontsteking eerst te remmen om de exsudaatafscheiding te verminderen. In de meeste gevallen kan dit worden gedaan met behulp van niet-hormonale ontstekingsremmers (NSAID's). Het meest gebruikte medicijn is ibuprofen, dat koorts en ontstekingen verlicht, een positief effect heeft op de bloeddoorstroming en door de meeste patiënten goed wordt verdragen.
Als de oorzaak van de vochtophoping in het hartzakje een hartischemie is, is behandeling met diclofenac, aspirine en andere geneesmiddelen op basis van acetylsalicylzuur, die de bloedviscositeit verlagen, effectiever. Het gebruik van indomethacine is ook acceptabel, maar dit medicijn kan diverse bijwerkingen en complicaties veroorzaken en mag daarom alleen in extreme gevallen worden gebruikt.
Als het innemen van NSAID's niet het gewenste resultaat geeft of om een of andere reden onmogelijk is, wordt een ontstekingsremmende therapie met steroïde medicijnen uitgevoerd (meestal Prednisolon).
Pericarditis, waarbij de hoeveelheid vocht toeneemt, gaat gepaard met pijn, die verlicht kan worden met conventionele pijnstillers (Analgin, Tempalgin, Ketanov, enz.). Om het oedeemsyndroom te bestrijden, worden diuretica gebruikt (meestal Furosemide). Om de vitamine-mineralenbalans te behouden, worden diuretica aangevuld met kaliumpreparaten (bijvoorbeeld Asparkam) en vitamines.
Naast het oplossen van de ontsteking en het vocht in het hartzakje, wordt ook de onderliggende ziekte behandeld. Als het een infectie betreft, is systemische antibioticatherapie noodzakelijk. Penicilline en cefalosporine worden voorgeschreven; bij ernstige purulente infecties wordt de voorkeur gegeven aan fluorochinolonen. Vanwege de resistentie van veel pathogenen tegen de werking van conventionele antibiotica, worden er steeds vaker nieuwe soorten antimicrobiële middelen gebruikt, waarvoor de meeste bacteriën gevoelig zijn (een van deze middelen is vancomycine).
Idealiter wordt na een pericardpunctie een vochtonderzoek uitgevoerd om het type ziekteverwekker en de resistentie ervan tegen de voorgeschreven antibiotica te bepalen.
Als exsudatieve pericarditis zich ontwikkelt tegen de achtergrond van tuberculose, worden speciale tuberculosebestrijdende middelen voorgeschreven. Bij tumorprocessen zijn cytostatica effectief. Antihistaminica helpen in ieder geval zwelling en ontsteking te verminderen, aangezien zelfs de reactie van het lichaam op een infectieuze factor als allergisch wordt beschouwd.
Bij acute pericarditis zijn strikte bedrust en lichte voeding geïndiceerd. Als de ziekte een chronisch beloop heeft, worden tijdens exacerbaties beperking van fysieke activiteit en een dieet voorgeschreven.
Bij generalisatie van het ontstekingsproces is hemodialyse geïndiceerd. Bij een grote hoeveelheid vocht in het pericard wordt een punctie (paracentese) uitgevoerd; dit is de enige manier om overtollig vocht veilig en niet-chirurgisch te verwijderen. Een punctie kan worden voorgeschreven bij harttamponade, purulente pericarditis en ook wanneer 2-3 weken conservatieve behandeling niet heeft geleid tot een afname van het vocht tussen de pericardlagen. Indien pus in het exsudaat wordt aangetroffen, wordt drainage van de pericardholte uitgevoerd met antibiotica.
In sommige gevallen moet de punctie meer dan één keer worden uitgevoerd. Als de ontsteking niet kan worden gestopt en het vocht in het hartzakje zich ondanks meerdere puncties blijft ophopen, wordt een chirurgische behandeling voorgeschreven: pericardiectomie.
Fysiotherapie voor pericarditis met effusie wordt niet toegepast, omdat dit de situatie alleen maar kan verergeren. Tijdens de revalidatieperiode zijn oefentherapie en therapeutische massage mogelijk.
Gedurende de gehele behandeling van de acute vorm van pathologie moet de patiënt onder toezicht staan van medisch personeel. Zijn arteriële en veneuze bloeddruk wordt regelmatig gemeten en zijn hartslag (pols) wordt gecontroleerd. Bij een chronisch beloop van de ziekte wordt de patiënt aangeraden een eigen apparaat te hebben om zijn bloeddruk en pols te meten, zodat hij zijn toestand zelfstandig kan controleren.
Medicijnen voor pericarditis
Behandeling van hydropericardium, waarbij niet-inflammatoire vochtophoping in het hartzakje optreedt, vereist vaak geen speciale behandeling. Het is voldoende om de provocerende factoren te verwijderen en de hoeveelheid vocht normaliseert. Soms verdwijnt de aandoening spontaan zonder behandeling. In andere gevallen helpen decongestiva (spironolacton, furosemide, enz.).
Furosemide
Een snelwerkend diureticum, vaak voorgeschreven bij oedeemsyndroom in verband met cardiovasculaire aandoeningen. Het belast de nieren niet, waardoor het zelfs bij nierfalen kan worden gebruikt. Naast de diuretische werking bevordert het de verwijding van de perifere bloedvaten, waardoor niet alleen oedeem wordt verlicht, maar ook een hoge bloeddruk wordt verlaagd.
Het medicijn kan zowel in de vorm van tabletten (40 mg 's ochtends of om de dag) als injecties worden voorgeschreven. De maximaal toegestane dagelijkse dosis van het medicijn in tabletten is 320 mg. In dit geval is het beter om het medicijn tweemaal daags in te nemen. De tussenpoos tussen de innames moet 6 uur zijn.
Furosemide-oplossing kan intramusculair of intraveneus (als langzame infusies) worden geïnjecteerd. Deze methode wordt gebruikt bij ernstig oedeem en het risico op harttamponade. Zodra het oedeem afneemt, wordt het medicijn oraal ingenomen. Tegenwoordig wordt het medicijn eenmaal per 2-3 dagen toegediend. De dagelijkse dosis van het medicijn voor injectie kan variëren van 20 tot 120 mg. De toedieningsfrequentie is 1-2 keer per dag.
De injectietherapie met het medicijn duurt maximaal 10 dagen, waarna de patiënt tabletten krijgt totdat de toestand stabiliseert.
Ondanks dat zwangerschap wordt beschouwd als een van de risicofactoren voor het ontwikkelen van hydropericarditis, raden artsen het gebruik van dit medicijn in de eerste helft van de zwangerschap af. Diuretica helpen namelijk kalium, natrium, chloor en andere elektrolyten die nodig zijn voor het lichaam te verwijderen, wat de ontwikkeling van de foetus negatief kan beïnvloeden, aangezien de vorming van de belangrijkste systemen juist in deze periode plaatsvindt.
Het is ook verboden om het medicijn te gebruiken bij kaliumtekort in het lichaam (hypokaliëmie), levercoma, kritieke fase van nierfalen, obstructie van de urinewegen (stenose, urolithiasis, enz.).
Het gebruik van dit medicijn kan de volgende onaangename symptomen veroorzaken: misselijkheid, diarree, bloeddrukdaling, tijdelijk gehoorverlies, ontsteking van het bindweefsel van de nieren. Vochtophoping kan leiden tot dorst, duizeligheid, spierzwakte en depressie.
Het diuretisch effect kan gepaard gaan met de volgende veranderingen in het lichaam: een daling van het kaliumgehalte, een stijging van het ureumgehalte in het bloed (hyperurikemie), een stijging van de bloedglucosespiegel (hyperglykemie), enz.
Als er sprake is van een ontstekingsproces in het hartzakje, waarbij zich veel exsudaat ophoopt tussen de lagen van de vruchtzak, wordt decongestivum- en antihistaminicumtherapie aangevuld met ontstekingsremmende therapie (inname van NSAID's of corticosteroïden).
Ibuprofen
Een niet-steroïde ontstekingsremmer en antireumatisch geneesmiddel dat koorts en koorts (temperatuur) verlaagt, zwelling en ontsteking vermindert en lichte tot matige pijn verlicht. Soms zijn deze effecten voldoende om niet-infectieuze pericarditis te behandelen.
Het geneesmiddel is verkrijgbaar in de vorm van omhulde tabletten en capsules voor orale toediening. Het geneesmiddel dient na de maaltijd te worden ingenomen om de irriterende werking van NSAID's op het maagslijmvlies te verminderen.
Het medicijn ibuprofen wordt voorgeschreven in een hoeveelheid van 1-3 tabletten per dosis. De innamefrequentie wordt bepaald door de arts en is meestal 3-5 keer per dag. Voor kinderen jonger dan 12 jaar wordt de dosis berekend als 20 mg per kilogram lichaamsgewicht. De dosis wordt verdeeld in 3-4 gelijke delen en gedurende de dag ingenomen.
De maximale dagelijkse dosis van het geneesmiddel voor volwassenen is 8 tabletten van 300 mg, voor kinderen ouder dan 12 jaar - 3 tabletten.
Contra-indicaties voor het gebruik van het geneesmiddel zijn: individuele gevoeligheid voor het geneesmiddel of de bestanddelen ervan, acute ulceratieve gastro-intestinale aandoeningen, oogzenuwaandoeningen en bepaalde visuele beperkingen, aspirine-astma en levercirrose. Het geneesmiddel wordt niet voorgeschreven bij ernstig hartfalen, aanhoudende hoge bloeddruk, hemofilie, slechte bloedstolling, leukopenie, hemorragische diathese, gehoorverlies, vestibulaire aandoeningen, enz.
Kinderen mogen de tabletten gebruiken vanaf 6 jaar, zwangere vrouwen tot en met het derde trimester van de zwangerschap. De mogelijkheid om het medicijn te gebruiken tijdens het geven van borstvoeding wordt besproken met de arts.
Voorzichtigheid is geboden bij verhoogde bilirubinewaarden, lever- en nierfalen, bloedziekten van onbekende oorzaak en ontstekingsziekten van het spijsverteringsstelsel.
Het geneesmiddel wordt door de meeste patiënten goed verdragen. Bijwerkingen zijn zeldzaam. Ze uiten zich meestal in misselijkheid, braken, brandend maagzuur, ongemak in de bovenbuik, dyspeptische symptomen, hoofdpijn en duizeligheid. Er zijn ook zeldzame allergische reacties gemeld, vooral tegen de achtergrond van intolerantie voor NSAID's en acetylsalicylzuur.
Veel minder vaak (in geïsoleerde gevallen) treedt er een afname van het gehoor op, het optreden van oorsuizen, zwellingen, verhoogde bloeddruk (meestal bij patiënten met arteriële hypertensie), slaapstoornissen, hyperhidrose, zwellingen, etc.
Van de corticosteroïden wordt prednisolon het vaakst gebruikt bij de behandeling van pericarditis.
Prednisolon
Een ontstekingsremmend hormonaal geneesmiddel met een antihistaminicum, antitoxische en immunosuppressieve werking, wat bijdraagt aan een snelle vermindering van de intensiteit van ontstekingssymptomen en pijn. Het bevordert een verhoging van de bloedglucosespiegel en de insulineproductie en stimuleert de omzetting van glucose in energie.
Het medicijn voor verschillende ziekten die de vorming van grote hoeveelheden vocht in het hartzakje veroorzaken, kan worden voorgeschreven voor orale toediening, maar ook voor injectie (intramusculaire, intraveneuze, intra-articulaire injecties).
De effectieve dosering van het medicijn wordt door de arts bepaald, afhankelijk van de ernst van de aandoening. De dagelijkse dosering voor volwassenen bedraagt gewoonlijk niet meer dan 60 mg, voor kinderen ouder dan 12 jaar 50 mg en voor baby's 25 mg. In ernstige noodsituaties kunnen deze doses iets hoger zijn; het medicijn wordt dan langzaam intraveneus of via een infuus toegediend (minder vaak intramusculair).
Meestal wordt 30 tot 60 mg prednisolon per keer toegediend. Indien nodig wordt de procedure na een half uur herhaald. De dosering voor intra-articulaire toediening is afhankelijk van de grootte van het gewricht.
Het geneesmiddel is bedoeld voor de behandeling van patiënten ouder dan 6 jaar. Het geneesmiddel is niet voorgeschreven bij overgevoeligheid voor het geneesmiddel, infectieziekten en parasitaire aandoeningen, waaronder het actieve stadium van tuberculose en hiv-infectie, bepaalde gastro-intestinale aandoeningen, arteriële hypertensie, gedecompenseerde hartfalen of diabetes mellitus, stoornissen in de productie van schildklierhormonen en de ziekte van Itsenko-Cushing. Toediening van het geneesmiddel is gevaarlijk bij ernstige lever- en nieraandoeningen, osteoporose, aandoeningen van het spierstelsel met verminderde spierspanning, actieve psychische aandoeningen, obesitas, polio, epilepsie en degeneratieve oogaandoeningen (cataract, glaucoom).
Het medicijn wordt niet gebruikt in de periode na de vaccinatie. Behandeling met prednisolon is toegestaan vanaf 2 weken na vaccinatie. Indien vaccinatie vervolgens noodzakelijk is, kan dit pas 8 weken na afloop van de behandeling met een corticosteroïd.
Een recent myocardinfarct is eveneens een contra-indicatie voor het medicijn.
Wat de bijwerkingen betreft, deze komen vooral voor bij langdurige behandeling met het medicijn. Artsen proberen de behandeling echter meestal zo kort mogelijk te houden totdat er complicaties optreden.
Prednisolon kan calcium namelijk uit de botten verwijderen en de opname ervan verhinderen, wat leidt tot osteoporose. In de kindertijd kan dit zich uiten in groeiachterstand en botzwakte. Bij langdurig gebruik kunnen ook spierzwakte, diverse aandoeningen van het cardiovasculaire systeem, verhoogde intraoculaire druk, schade aan de oogzenuw en bijnierschorsinsufficiëntie optreden, en kan het epileptische aanvallen veroorzaken. De steroïde stimuleert de productie van zoutzuur, waardoor de zuurgraad van de maag kan toenemen met ontstekingen en zweren op het slijmvlies tot gevolg.
Bij parenterale toediening mag de prednisolonoplossing nooit met andere medicijnen in dezelfde spuit worden gemengd.
Als de pericarditis een infectieus karakter heeft, of preciezer gezegd, als de oorzaak een bacteriële infectie is, worden effectieve antibiotica voorgeschreven.
Vancomycin
Een van de innovatieve geneesmiddelen uit de nieuwe groep antibiotica - glycopeptiden. Het bijzondere ervan is dat de overgrote meerderheid van de grampositieve bacteriën geen resistentie tegen het geneesmiddel vertoont, waardoor het gebruikt kan worden bij resistentie van de ziekteverwekker tegen penicillines en cefalosporines, die gewoonlijk worden voorgeschreven bij bacteriële pericarditis.
Vancomycine in de vorm van lyofilisaat, dat vervolgens met zoutoplossing of een 5% glucose-oplossing tot de gewenste concentratie wordt verdund, wordt voornamelijk via een infuus toegediend. Langzame toediening gedurende een uur wordt aanbevolen. De concentratie van de oplossing wordt gewoonlijk berekend op 5 mg per milliliter, maar aangezien het wordt aanbevolen om de instroom van vocht in het lichaam te beperken in geval van oedeemsyndroom en een grote hoeveelheid exsudaat in het pericardium, kan de concentratie van de oplossing worden verdubbeld. In dit geval blijft de toedieningssnelheid van het geneesmiddel constant (10 mg per minuut).
Het medicijn wordt, afhankelijk van de dosis (0,5 of 1 gram), elke 6 of 12 uur toegediend. De dagelijkse dosis mag niet hoger zijn dan 2 gram.
Voor kinderen jonger dan 1 week kan het medicijn worden toegediend met een startdosis van 15 mg per kilogram lichaamsgewicht, waarna de dosering wordt verlaagd tot 10 mg per kg en elke 12 uur wordt toegediend. Voor kinderen jonger dan 1 maand wordt de dosis niet gewijzigd, maar wordt de tijd tussen toedieningen verkort tot 8 uur.
Voor oudere kinderen wordt het medicijn elke 6 uur toegediend in een dosering van 10 mg per kg. De maximale concentratie van de oplossing is 5 mg/ml.
"Vancomycine" is niet bedoeld voor orale toediening. Het komt in dergelijke vormen niet vrij vanwege de slechte absorptie in het maag-darmkanaal. Indien nodig kan het geneesmiddel oraal worden toegediend door het lyofilisaat uit de fles te verdunnen met 30 gram water.
In deze vorm wordt het geneesmiddel 3-4 keer per dag ingenomen. De dagelijkse dosis mag niet hoger zijn dan 2 gram. Een enkele dosis voor kinderen wordt berekend als 40 mg per kilogram lichaamsgewicht. De behandeling voor kinderen en volwassenen duurt maximaal 10 dagen, maar niet korter dan een week.
Het medicijn heeft zeer weinig contra-indicaties. Het wordt niet voorgeschreven bij individuele overgevoeligheid voor het antibioticum en tijdens het eerste trimester van de zwangerschap. Vanaf de vierde maand van de zwangerschap wordt het medicijn voorgeschreven volgens strikte indicaties. Borstvoeding moet worden gestaakt tijdens de behandeling met Vancomycine.
Wanneer het medicijn langzaam wordt toegediend, gedurende een uur, treden er doorgaans geen bijwerkingen op. Snelle toediening van het medicijn kan gevaarlijke aandoeningen veroorzaken: hartfalen, anafylactische reacties, collaps. Soms treden er reacties op vanuit het maag-darmkanaal, zoals oorsuizen, tijdelijk of onomkeerbaar gehoorverlies, flauwvallen, paresthesie, veranderingen in de bloedsamenstelling, spierspasmen, koude rillingen, enz. Het optreden van ongewenste symptomen is geassocieerd met langdurige behandeling of toediening van grote doses van het medicijn.
De keuze van medicijnen tegen vochtophoping in het hartzakje valt volledig onder de competentie van de arts en is afhankelijk van de oorzaak en de aard van de pathologie die de aandoening heeft veroorzaakt, de ernst van de ziekte en bijkomende pathologieën.
Volksremedies
Het moet gezegd worden dat de keuze aan volksremedies die effectief zijn tegen pericarditis niet zo groot is. Het is al lang bewezen dat het onmogelijk is om hartaandoeningen te genezen met alleen kruiden en spreuken, vooral als het gaat om de infectieuze aard van de ziekte. Maar volksremedies kunnen helpen bij oedeem en ontstekingen.
Het meest populaire recept voor pericarditis is een infusie van jonge dennennaalden, die een kalmerende en antimicrobiële werking heeft. Dit recept verlicht effectief de ontsteking in het hartzakje en vermindert daardoor de hoeveelheid vocht erin. Het is een uitstekend middel voor de behandeling van ontstekingen van virale oorsprong. Het gebruik ervan is ook toegestaan bij bacteriële exsudatieve pericarditis, maar alleen als aanvulling op een antibioticabehandeling.
Neem voor de infusie 5 eetlepels gemalen naalden van een willekeurige naaldboom, giet er een halve liter kokend water over en laat 10 minuten op laag vuur staan. Haal het mengsel van het vuur en zet het 8 uur op een warme plaats. Neem het "medicijn" na de maaltijd in, 100 g, 4 keer per dag. Het geeft het lichaam de kracht om de ziekte zelfstandig te bestrijden.
Je kunt proberen een notentinctuur te maken. Giet 15 gemalen walnoten in een fles (0,5 l) wodka en laat het 2 weken trekken. De voltooide tinctuur wordt ingenomen met 1 dessertlepel (1,5 theelepel) na het ontbijt en het avondeten. De tinctuur moet voor gebruik worden verdund in 1 glas water.
Kruidenthee met kruiden met een diuretische, kalmerende, ontstekingsremmende en versterkende werking is goed voor het verlichten van de symptomen van de ziekte. Bijvoorbeeld een verzameling lindebloesem, meidoorn en calendula, dillezaad en haverstro. Giet een glas kokend water over een theelepel van de thee en laat het 3 uur op een warme plaats staan. Drink het voltooide medicijn gedurende de dag, verdeeld over 4 doses. Neem de thee een half uur voor de maaltijd in.
Of een andere verzameling, met meidoorn- en kamillebloemen, evenals hartgespan en immortelle. Neem 1,5 eetlepel van de verzameling, giet er 1,5 kop kokend water over en laat het 7-8 uur op een warme plaats staan. Neem de gezeefde infusie driemaal daags een half glas, een uur na de maaltijd.
Kruidenbehandelingen voor gevaarlijke en ernstige aandoeningen zoals ontstekingen van het hartzakje of de hartvliezen kunnen niet als de belangrijkste behandelmethode worden beschouwd, vooral niet in de acute fase van de ziekte. Traditionele geneeswijzen worden aanbevolen wanneer de belangrijkste symptomen van de ziekte enigszins zijn afgenomen. Ze helpen ook hartziekten te voorkomen en versterken het immuunsysteem.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Homeopathie
Het lijkt erop dat, als de traditionele behandeling van pericarditis, waarbij het kenmerkende symptoom vocht in het hartzakje is (100 ml of meer), niet zo effectief is, homeopathie de situatie kan veranderen, omdat de preparaten ervan ook alleen natuurlijke componenten bevatten die niet als sterke middelen worden beschouwd. Maar sommige homeopathische artsen beweren dat pericarditis met homeopathische middelen genezen kan worden. Toegegeven, een dergelijke behandeling zal langdurig en financieel kostbaar zijn, omdat het recept meerdere, verre van goedkope, homeopathische middelen tegelijk zal bevatten.
Bij het begin van de ziekte, met een verhoogde lichaamstemperatuur en koorts, wordt het medicijn Aconitum voorgeschreven. Het is geïndiceerd voor pijn die verergert bij inademing en beweging, waardoor de patiënt 's nachts niet kan rusten. Een droge hoest kan ook voorkomen. Vaak verdwijnen de symptomen van pericarditis al met alleen Aconitum, maar soms moet de behandeling worden voortgezet.
Bryonia wordt voorgeschreven wanneer droge pericarditis overgaat in exsudaat. Het is geïndiceerd bij ernstige dorst, hevige hartpijn, blaffende, paroxysmale hoest en het onvermogen om diep te ademen.
Kali carbonicum wordt voorgeschreven als Aconite en Bryonia niet effectief zijn of als het raadplegen van een arts wordt uitgesteld, als de patiënt last heeft van hartpijn, er angst voor de dood optreedt, de pols zwak en onregelmatig wordt en er sprake is van een opgeblazen gevoel in de buik.
Als de vloeistof in het hartzakje zich langzaam ophoopt, wordt de voorkeur gegeven aan het medicijn Apis, dat effectief is bij acute hartpijn die erger wordt bij warmte, weinig plassen en gebrek aan dorst.
Wanneer zich een bepaalde hoeveelheid exsudaat ophoopt in de pericardiale holte, waarvan het volume al enkele dagen niet is afgenomen, maar er vrijwel geen pijn of koorts is, is Cantharis geïndiceerd. Net als bij het vorige middel is schaars urineren kenmerkend.
Cantharis mag niet worden ingenomen bij ernstige hartpijn of tachycardie.
Als de behandeling niet het gewenste resultaat heeft opgeleverd en de ziekte verder voortduurt, worden sterkere medicijnen voorgeschreven: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Deze medicijnen helpen het lichaam te reinigen van gifstoffen, de interne krachten te mobiliseren, de effecten van erfelijke aanleg te verminderen en terugval van de ziekte te voorkomen.
Voor de behandeling van chronische pericarditis kan een homeopathisch arts medicijnen voorstellen als Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea en Aurum.
Een behandelplan waarin effectieve medicijnen en de dosering ervan worden aangegeven, wordt door een homeopathisch arts individueel opgesteld op basis van de symptomen van de ziekte en de constitutionele kenmerken van de patiënt.
Het voorkomen
Preventie van pericarditis bestaat uit het voorkomen van aandoeningen die gecompliceerd kunnen worden door de ophoping van exsudaat of niet-inflammatoir vocht in het pericard. Dit omvat voornamelijk het versterken van het immuunsysteem, tijdige en volledige behandeling van virale, bacteriële, schimmel- en parasitaire aandoeningen, een actieve, gezonde levensstijl die de normalisatie van de stofwisseling in de lichaamsweefsels bevordert, en een goede, evenwichtige voeding.
Vocht in het hartzakje kan zich om vele redenen vormen. Sommige daarvan kunnen worden voorkomen, andere liggen buiten onze controle. Maar hoe dan ook zullen de hierboven beschreven preventieve maatregelen helpen om de gezondheid langdurig te behouden. Als het niet mogelijk was om de ontwikkeling van pericarditis te voorkomen (bijvoorbeeld in geval van traumatische pathologie of postoperatieve complicaties), zal de behandeling van de ziekte met een sterke immuniteit sneller en gemakkelijker verlopen en zal de kans op recidief onaanvaardbaar laag zijn.
Prognose
Als we het over hydropericard hebben, is de prognose van deze aandoening over het algemeen gunstig. Het leidt zeer zelden tot een harttamponade, behalve in vergevorderde gevallen, als de hoeveelheid vocht in het hartzakje kritiek is.
Net als bij andere vormen van pericarditis hangt alles af van de oorzaak van de pathologie en de tijdige behandeling. De kans op een fatale afloop is alleen groot bij harttamponade. Maar zonder adequate behandeling dreigt acute exsudatieve pericarditis over te gaan in een chronische of constrictieve vorm, waarbij de beweeglijkheid van de hartstructuren wordt aangetast.
Als de ontsteking zich vanuit het hartzakje naar de hartspier verspreidt, is er een groot risico op het ontstaan van atriumfibrilleren en tachycardie.

