
Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Scarlatina
Medisch expert van het artikel
Laatst beoordeeld: 04.07.2025
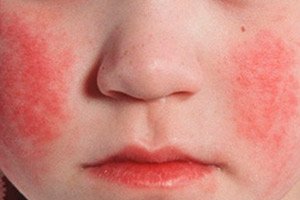
Roodvonk (Latijn: scarlatina) is een acute antropogene infectie met een aerosolmechanisme van overdracht van ziekteverwekkers, die wordt gekenmerkt door een acuut begin, koorts, vergiftiging, amandelontsteking en een kleine puntvormige huiduitslag. Roodvonk komt tegenwoordig niet vaak voor.
Epidemiologie
Het reservoir en de bron van de infectie zijn patiënten met tonsillitis, roodvonk en andere klinische vormen van respiratoire streptokokkeninfectie, evenals gezonde dragers van groep A-streptokokken. De patiënt is het meest gevaarlijk voor anderen tot de derde week van de ziekte. Dragerschap van groep A-streptokokken komt wijdverspreid voor in de bevolking (15-20% van de gezonde bevolking); veel dragers scheiden de ziekteverwekker gedurende een lange periode (maanden en jaren) uit.
Roodvonk wordt overgedragen via aerosolen (via de lucht) en contact (voedsel en contact met het huishouden). Besmetting vindt plaats door langdurig en nauw contact met een zieke of drager.
De natuurlijke vatbaarheid van mensen voor roodvonk is hoog. Roodvonk treedt op bij personen zonder antitoxische immuniteit wanneer ze geïnfecteerd zijn met toxigene streptokokkenstammen die erythrogene toxinen van type A, B en C produceren. De immuniteit na infectie is typespecifiek; bij infectie met streptokokken van type A of een ander serovar is een tweede infectie mogelijk.
Scharlakenkoorts is wijdverbreid, maar komt vaker voor in regio's met een gematigd en koud klimaat. Van 1994 tot 2002 betrof het merendeel van de gevallen kinderen (96,4%). De prevalentie van roodvonk onder stedelijke bevolking is aanzienlijk hoger dan onder plattelandsbewoners. Het algehele niveau en de dynamiek van de langdurige en maandelijkse incidentie van roodvonk worden voornamelijk bepaald door de incidentie van kleuters in georganiseerde groepen. Kinderen die naar kinderdagverblijven gaan, worden jaarlijks 3-4 keer vaker ziek dan kinderen die thuis opgroeien. Dit verschil is het meest uitgesproken in de groep kinderen in de eerste twee levensjaren (6-15 keer), terwijl het bij kinderen van 3-6 jaar minder opvallend is. De hoogste percentages gezonde dragers worden in deze groepen opgemerkt. Het percentage roodvonkhaarden met één geval van de ziekte in kleuterscholen was 85,6%.
De incidentie van roodvonk heeft een uitgesproken herfst-winter-lente-seizoensgebondenheid. Seizoensgebonden incidentie vertegenwoordigt 50-80% van de jaarlijks geregistreerde gevallen. De minimale incidentie wordt waargenomen van juli tot augustus; de maximale - van november tot december en van maart tot april. Het tijdstip van de seizoensgebonden toename in incidentie wordt doorslaggevend beïnvloed door de vorming of vernieuwing van een georganiseerde groep en de omvang ervan. Afhankelijk van de grootte van de groep, de kenmerken van haar vorming en functioneren (grote recreatiecentra voor kinderen, militaire eenheden, enz.), neemt de incidentie van streptokokkeninfectie toe na 11-15 dagen en worden de maximumpercentages 30-35 dagen na de vorming van de groep waargenomen. In instellingen voor voorschoolse kinderen wordt een toename in incidentie meestal waargenomen na 4-5 weken en de maximale incidentie is in de 7-8e week vanaf het moment dat de groep is gevormd. In georganiseerde groepen, die eenmaal per jaar worden vernieuwd, wordt een enkele seizoensgebonden toename van roodvonk waargenomen. Bij een dubbele vernieuwing wordt een dubbele seizoensgebonden toename in de incidentie opgemerkt, wat vooral kenmerkend is voor militaire organisaties.
De kenmerken van de epidemiologie van roodvonk zijn onder meer de aanwezigheid van periodieke stijgingen en dalingen in de incidentie. Naast intervallen van 2-4 jaar worden ook langere tijdsintervallen (40-45 jaar) waargenomen, met een daaropvolgende significante toename van het aantal gevallen. In de regel worden drie grote cycli van stijgingen en dalingen in incidentie geregistreerd binnen een interval van honderd jaar. In de afgelopen jaren is de minimale incidentiegraad, kenmerkend voor de interepidemische periode, bereikt (50-60 per 100.000 inwoners).
Volgens NI Nisevich (2001) hadden de ontdekking van antibiotica en het wijdverbreide gebruik ervan een grote impact op de aard van het verloop en de uitkomst van roodvonk in het midden van de 20e eeuw.
Evolutie van het verloop van roodvonk in de 20e eeuw, afhankelijk van de gegeven behandeling
Jaar |
Complicaties, % |
Sterfte, % |
Behandeling |
1903 |
66 |
22.4 |
Symptomatisch |
1910 |
60 |
13.5 |
- |
1939 |
54 |
4.3 |
Sulfonamiden |
1940 |
54 |
2,3 |
Sulfonamiden |
1945 |
53 |
0,44 |
Penicillinetherapie voor ernstige vormen |
1949 |
28.7 |
0 |
Penicillinetherapie voor alle patiënten |
1953 |
4.4 |
0 |
Verplichte penicillinetherapie voor alle patiënten en gelijktijdige reservering van afdelingen |
Pathogenese
De ziekteverwekker dringt het menselijk lichaam binnen via het slijmvlies van de keelholte en de neusholte; in zeldzame gevallen is infectie mogelijk via het slijmvlies van de geslachtsorganen of via een beschadigde huid (extrabuccale roodvonk). Op de plaats van bacteriële hechting vormt zich een ontstekingsnecrotische haard. Het infectieus-toxisch syndroom ontstaat door de indringing van erythrogeen toxine (Dick-toxine) in de bloedbaan en door de werking van het peptideglycaan van de streptokokkencelwand. Als gevolg van toxinemie treedt algemene verwijding van kleine bloedvaten op in alle organen, inclusief de huid en slijmvliezen, en ontstaat er een karakteristieke huiduitslag. Door de productie en accumulatie van antitoxische antilichamen tijdens de ontwikkeling van het infectieuze proces en de binding van toxines, nemen de symptomen van intoxicatie af en verdwijnt de huiduitslag geleidelijk. Tegelijkertijd ontstaan er matige tekenen van perivasculaire infiltratie en oedeem van de dermis. De opperhuid is verzadigd met exsudaat en de cellen van de opperhuid raken verhoornd, wat leidt tot vervelling van de huid nadat de roodvonk afneemt. De grote vervelling in de dikke lagen van de opperhuid op de handpalmen en voetzolen kan worden verklaard door het behoud van een sterke verbinding tussen de verhoornde cellen in deze gebieden.
Componenten van de streptokokkencelwand (groep A polysacharide, peptideglycaan, M-proteïne) en extracellulaire producten (streptolysinen, hyaluronidase, DNAase, enz.) veroorzaken de ontwikkeling van DTH-reacties. Auto-immuunreacties. Vorming en fixatie van immuuncomplexen, aandoeningen van het hemostasesysteem. In veel gevallen kunnen ze worden beschouwd als de oorzaak van myocarditis, glomerulonefritis, arteriitis, endocarditis en andere immunopathologische complicaties. Vanuit de lymfatische structuren van het slijmvlies van de orofarynx dringen pathogenen via de lymfevaten de regionale lymfeklieren binnen, waar ze zich ophopen, gepaard gaand met ontstekingsreacties met necrosehaarden en leukocyteninfiltratie. Vervolgens kan een bacteriëmie ervoor zorgen dat micro-organismen verschillende organen en systemen binnendringen en daar purulente-necrotische uitgroeisels vormen (purulente lymfadenitis, otitis, letsels aan het botweefsel van de temporale streek, de dura mater, de temporale sinussen, enz.).
Symptomen roodvonk
De incubatietijd van roodvonk is 1-10 (meestal 2-4) dagen. Roodvonk wordt ingedeeld naar type en ernst. Roodvonk met koorts-intoxicatiesyndroom, keelpijn en huiduitslag wordt als typisch beschouwd. Atypische roodvonk - uitgewist, extrafaryngeaal (brandwond, wond, postpartum), evenals de ernstigste vormen - hemorragisch en hypertoxisch. Afhankelijk van de ernst worden milde, matige en ernstige vormen onderscheiden. Typische symptomen van roodvonk zijn allereerst een acuut begin. In sommige gevallen, al in de eerste uren van de ziekte, stijgt de temperatuur tot hoge waarden, koude rillingen, zwakte, malaise, hoofdpijn, tachycardie, soms buikpijn en braken. Bij hoge koorts in de eerste dagen van de ziekte zijn patiënten opgewonden, euforisch, mobiel of juist traag, apathisch, slaperig. Benadrukt moet worden dat bij het moderne beloop van roodvonk de lichaamstemperatuur laag kan zijn.
Patiënten klagen al vanaf het begin over keelpijn bij het slikken. Bij onderzoek is er sprake van een heldere, diffuse hyperemie van de amandelen, de keelholte, de huig, het zachte gehemelte en de achterwand van de keelholte ("vlammende farynx"). De hyperemie is sterker dan bij gewone catarrale tonsillitis en is scherp begrensd op de plaats waar het slijmvlies overgaat in het harde gehemelte.
Folliculaire of lacunaire tonsillitis kan zich ontwikkelen: mucopurulente, fibrineuze of necrotische plaques verschijnen op vergrote, sterk hyperemische en losgeraakte amandelen in de vorm van afzonderlijke kleine of, minder vaak, diepe en wijdverspreide haarden. Tegelijkertijd ontwikkelt zich regionale lymfadenitis: de voorste cervicale lymfeklieren zijn dicht en pijnlijk bij palpatie. De tong is bedekt met een grijswitte plaque, en tegen de 4e-5e dag van de ziekte verdwijnt deze, krijgt een helderrode kleur met een frambozentint ("frambozentong"); de tongpapillen zijn gehypertrofieerd. Bij ernstige gevallen van roodvonk wordt ook een vergelijkbare "frambozenkleur" op de lippen waargenomen. Tegen die tijd beginnen de symptomen van tonsillitis af te nemen, maar de necrotische plaques verdwijnen veel langzamer. Vanuit het cardiovasculaire systeem wordt tachycardie vastgesteld tegen een achtergrond van een matige bloeddrukstijging.
Roodvonk-exantheem tegen een achtergrond van hyperemie van de huid treedt op de 1e-2e dag van de ziekte op. De uitslag is een belangrijk diagnostisch teken van de ziekte. Aanvankelijk verschijnen er kleine puntvormige elementen op de huid van het gezicht, de hals en het bovenlichaam, waarna de uitslag zich snel verplaatst naar de flexoren van de ledematen, de zijkanten van de borst en de buik, en de binnenkant van de dijen. In veel gevallen is er een duidelijke witte dermografie. Een belangrijk teken van roodvonk is de verdikking van de uitslag in de vorm van donkerrode strepen op plaatsen van natuurlijke plooien, bijvoorbeeld in de elleboog, lies (symptoom van Pastia) en okselgebieden. Soms worden er overvloedige samenvloeiende kleine puntvormige elementen gevonden, wat een beeld van continu erytheem creëert. In het gezicht is de uitslag gelokaliseerd op de heldere hyperemie van de wangen, in mindere mate op het voorhoofd en de slapen, terwijl de nasolabiale driehoek vrij is van uitslagelementen en bleek is (symptoom van Filatov). Bij druk op de huid van de handpalm verdwijnt de uitslag in dit gebied tijdelijk (handpalmsymptoom). Door de toegenomen kwetsbaarheid van de bloedvaten kunnen kleine petechiën worden aangetroffen in de gewrichtsplooien, evenals op plaatsen waar de huid wordt blootgesteld aan wrijving of samendrukking door kleding. Naast puntsgewijs verschijnen er individuele miliaire elementen in de vorm van kleine, speldenknopgrote belletjes gevuld met transparante of troebele vloeistof. Endotheliale symptomen (Rumpel-Leede tourniquet, "elastiekje", Konchalovsky-symptoom) zijn positief.
Naast de typische roodvonkuitslag kunnen kleine blaasjes en maculopapuleuze elementen worden waargenomen. De uitslag kan pas laat verschijnen, op de 3e tot 4e dag van de ziekte, of afwezig zijn. Tegen de 3e tot 5e dag verbetert de gezondheid van de patiënt, begint de temperatuur geleidelijk te dalen, wordt de uitslag bleek, verdwijnt geleidelijk en tegen het einde van de 1e tot 2e week wordt deze vervangen door een fijne schilferige (op de handpalmen en voetzolen - grote plaat) vervelling van de huid.
De intensiteit van de huiduitslag en de tijd die nodig is om te verdwijnen, variëren. Soms, bij een milde vorm van roodvonk, verdwijnt de lichte huiduitslag binnen een paar uur na het verschijnen. De ernst en duur van de vervelling zijn recht evenredig met de ernst van de voorgaande huiduitslag.
De toxisch-septische vorm wordt beschouwd als een typische vorm van roodvonk. Symptomen van roodvonk bij volwassenen van dit type worden zelden waargenomen. Kenmerkend zijn een snelle aanvang met hyperthermie, snelle ontwikkeling van vasculaire insufficiëntie (gedempte harttonen, bloeddrukdaling, onregelmatige pols, koude extremiteiten) en bloedingen op de huid. In de daaropvolgende dagen treden complicaties op van een infectieus-allergisch (schade aan het hart, gewrichten, nieren) of septisch (lymfadenitis, necrotische tonsillitis, otitis, enz.) type.
Extrafaryngeale (extrabuccale) roodvonk
De infectiepoort is de plaats waar huidletsels (brandwonden, wonden, geboortekanaal, streptodermische haarden, enz.) voorkomen. De huiduitslag verspreidt zich meestal vanaf de plaats waar de ziekteverwekker is binnengedrongen. Bij deze zeldzame vorm van de ziekte zijn er geen ontstekingsveranderingen in de orofarynx en cervicale lymfeklieren. Lymfadenitis treedt op nabij de ingangspoort van de infectie.
Latente vormen van roodvonk. Vaak voorkomend bij volwassenen. Gekenmerkt door een lichte intoxicatie, catarrale ontsteking in de orofarynx, een schaarse, bleke, snel verdwijnende huiduitslag. Bij volwassenen is een ernstig beloop van de ziekte mogelijk - een toxisch-septische vorm.
Wat zit je dwars?
Complicaties en gevolgen
De pathogenese van complicaties is gebaseerd op drie factoren: allergie, herinfectie en superinfectie. De meest voorkomende complicaties zijn purulente en necrotische lymfadenitis, purulente otitis, sinusitis, purulente artritis, evenals infectieus-allergische complicaties, die vaker voorkomen bij volwassenen: diffuse glomerulonefritis, myocarditis en synovitis.
Indicaties voor overleg met andere specialisten
- KNO-arts (otitis, sinusitis).
- Chirurg (purulente lymfadenitis).
- Reumatoloog (purulente lymfadenitis).
Diagnostics roodvonk
De klinische diagnose van roodvonk is gebaseerd op de volgende gegevens:
- acuut begin van de ziekte, koorts, vergiftiging;
- acute catarrale, catarrale-purulente of necrotische tonsillitis;
- overvloedige, puntige huiduitslag in de natuurlijke huidplooien.
Bij laboratoriumdiagnostiek van roodvonk worden de volgende veranderingen geregistreerd:
- neutrofiele leukocytose met een linksverschuiving, verhoogde ESR;
- overvloedige groei van bèta-hemolytische streptokokken bij het zaaien van materiaal van de infectieplaats op bloedagar;
- toename van antilichaamtiters tegen streptokokkenantigenen: M-proteïne, A-polysaccharide, streptolysine O, enz.
Zuivere kweek van de ziekteverwekker is praktisch niet te isoleren vanwege het karakteristieke klinische beeld van de ziekte en de wijdverspreide verspreiding van bacteriën bij gezonde personen en patiënten met andere vormen van streptokokkeninfectie. Voor snelle diagnostiek wordt RCA gebruikt, waarmee het streptokokkenantigeen wordt bepaald.
Wat moeten we onderzoeken?
Differentiële diagnose
Scharlakenkoorts moet worden onderscheiden van mazelen, rodehond, pseudotuberculose en geneesmiddelendermatitis.
Mazelen wordt gekenmerkt door een catarrale periode (conjunctivitis, fotofobie, droge hoest), Belsky-Filatov-Koplik-vlekken, gefaseerde verschijning van huiduitslag, grote maculopapuleuze huiduitslag tegen een achtergrond van bleke huid.
Bij rodehond is de intoxicatie zwak of afwezig; kenmerkend zijn vergroting van de achterste cervicale lymfeklieren; een kleine, vlekkerige huiduitslag op een achtergrond van bleke huid, overvloediger op de rug en de strekoppervlakken van de ledematen.
Bij een geneesmiddelgerelateerde aandoening is de huiduitslag vaker aanwezig in de buurt van de gewrichten, op de buik en op de billen. De huiduitslag vertoont een kenmerkend polymorfisme: naast puntvormige huiduitslag verschijnen er ook papuleuze en urticariële elementen. Andere klinische symptomen van roodvonk zijn afwezig: tonsillitis, lymfadenitis, intoxicatie, een kenmerkend uiterlijk van de tong, enz. Stomatitis komt vaak voor.
Bij pseudotuberculose worden vaak darmstoornissen, buikpijn en gewrichtspijn opgemerkt. De huiduitslag is ruwer en bevindt zich op een bleke achtergrond. Verdikking van de huiduitslag op handen en voeten ("handschoenen", "sokken") en in het gezicht, inclusief de neuslippenplooi, kan worden opgemerkt. De lever en milt zijn vaak vergroot.
Wanneer er fibrineuze afzettingen worden aangetroffen, en vooral wanneer deze verder reiken dan de amandelen, moet er een differentiële diagnose van roodvonk met difterie worden uitgevoerd.
Met wie kun je contact opnemen?
Behandeling roodvonk
Roodvonk wordt thuis behandeld, behalve in ernstige en gecompliceerde gevallen. De patiënt moet 7 dagen in bed blijven. Het voorkeursmedicijn is benzylpenicilline in een dosis van 15-20 duizend E/kg per dag (5-7 dagen). Alternatieve geneesmiddelen zijn macroliden (erytromycine 250 mg viermaal daags of 500 mg tweemaal daags) en cefalosporinen van de eerste generatie (cefazoline 50 mg/kg per dag). De behandelingskuur is 5-7 dagen. Als er contra-indicaties zijn voor deze geneesmiddelen, worden semi-synthetische penicillines en lincosamiden gebruikt. Thuis moet de voorkeur worden gegeven aan tabletgeneesmiddelen (fenoxymethylpenicilline, erytromycine). Gorgelen met een 1:5000 furaciline-oplossing, kamille-, calendula- en eucalyptusinfusies wordt voorgeschreven. Vitaminen en antihistaminica zijn geïndiceerd in normale therapeutische doses. Symptomatische behandeling van roodvonk wordt gebruikt volgens indicaties.
Preventie van superinfectie en herinfectie wordt gewaarborgd door het toepassen van een passend anti-epidemieregime op de afdeling: patiënten worden opgenomen op kleine afdelingen of in boxen, en geïsoleerd als er complicaties optreden; het is wenselijk om de afdelingen gelijktijdig te vullen.
Klinisch onderzoek
De poliklinische monitoring van herstelde patiënten vindt gedurende een maand na ontslag uit het ziekenhuis plaats. Na 7-10 dagen vindt een klinisch onderzoek en controle van urine- en bloedonderzoek plaats, en indien geïndiceerd wordt een ECG gemaakt. Indien pathologie wordt vastgesteld, is na 3 weken een herhalingsonderzoek vereist, waarna de patiënt uit het poliklinische register wordt verwijderd. Indien pathologie wordt vastgesteld, wordt de herstelde patiënt overgeplaatst naar de observatie van een reumatoloog of nefroloog.
Medicijnen
Het voorkomen
Bij roodvonk zijn de volgende patiënten onderworpen aan een verplichte ziekenhuisopname:
- met ernstige en matige vormen van infectie;
- uit kinderinstellingen waar kinderen 24 uur per dag worden opgevangen (kindertehuizen, weeshuizen, internaten, sanatoria, enz.);
- van gezinnen met kinderen jonger dan 10 jaar die geen roodvonk hebben gehad;
- van gezinnen waar mensen werken in voorschoolse instellingen, operatie- en kraamafdelingen, kinderziekenhuizen en -klinieken, of melkafdelingen, als het niet mogelijk is hen te isoleren van de zieke;
- wanneer goede verzorging thuis niet mogelijk is.
Een patiënt met roodvonk wordt uit het ziekenhuis ontslagen nadat hij klinisch hersteld is, maar niet eerder dan 10 dagen na het begin van de ziekte.
Procedure voor opname van personen die roodvonk en amandelontsteking hebben gehad in kinderinstellingen
- Herstellende kinderen van kleuterscholen en de eerste twee schoolklassen mogen 12 dagen na klinisch herstel weer naar school.
- Een extra isolatie van 12 dagen voor kinderen met roodvonk uit gesloten kinderinstellingen na ontslag uit het ziekenhuis in dezelfde instelling is toegestaan, indien de instelling voldoet aan de voorwaarden voor betrouwbare isolatie van herstellenden.
- Herstellenden uit de groep van aangewezen beroepen worden vanaf het moment van klinisch herstel gedurende 12 dagen overgeplaatst naar een andere baan, waar ze niet meer epidemisch gevaarlijk zijn.
- Patiënten met tonsillitis als gevolg van een uitbraak van roodvonk, die binnen zeven dagen na de datum van registratie van het laatste geval van roodvonk zijn vastgesteld, worden gedurende 22 dagen vanaf de datum van hun ziekte niet in de bovengenoemde instellingen opgenomen (net als patiënten met roodvonk).
Wanneer er gevallen van roodvonk worden geregistreerd in een voorschoolse instelling, wordt de groep waar de patiënt zich bevindt, 7 dagen in quarantaine geplaatst vanaf het moment van isolatie van de laatste patiënt met roodvonk. Thermometrie, onderzoek van de keelholte en de huid van kinderen en personeel zijn verplicht in de groep. Indien bij een van de kinderen een hoge temperatuur of symptomen van een acute aandoening van de bovenste luchtwegen worden vastgesteld, wordt onmiddellijke isolatie van hen aanbevolen. Alle personen die in contact zijn geweest met patiënten en chronische ontstekingsziekten van de neuskeelholte hebben, worden gedurende 5 dagen ontsmet met tomicide (viermaal daags spoelen of irrigeren van de keelholte vóór de maaltijden). In de kamer waar de patiënt zich bevindt, wordt regelmatig desinfectie uitgevoerd met een 0,5% chlooramineoplossing; vaat en linnengoed worden regelmatig uitgekookt. Er vindt geen laatste desinfectie plaats.
Kinderen die naar de peuterspeelzaal en de eerste twee klassen gaan, die geen roodvonk hebben gehad en thuis contact hebben gehad met een zieke, mogen de kinderopvang 7 dagen lang niet betreden vanaf het moment van hun laatste contact met de zieke. Indien acute luchtweginfecties (tonsillitis, faryngitis, enz.) worden vastgesteld, worden de kinderen onderzocht op huiduitslag en van school gestuurd (na overleg met de plaatselijke arts). Ze mogen pas weer naar de kinderopvang nadat ze hersteld zijn en een antibioticakuur hebben kunnen overleggen. Personen met een officieel erkend beroep die contact hebben gehad met de zieke, mogen werken, maar staan 7 dagen onder medisch toezicht om roodvonk of amandelontsteking snel te kunnen vaststellen.


 [
[