
Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Idiopathische pulmonale hemosiderose.
Medisch expert van het artikel
Laatst beoordeeld: 04.07.2025
Idiopathische pulmonale hemosiderosis is een longziekte die gekenmerkt wordt door herhaaldelijke bloedingen in de longblaasjes en een golfachtig terugkerend beloop, hypochrome anemie en een golfachtig terugkerend beloop.
De etiologie en pathogenese van de ziekte zijn nog niet voldoende onderzocht. Er wordt aangenomen dat er sprake is van een aangeboren deficiëntie van de elastische vezels van de kleine en middelgrote longvaten, wat leidt tot uitzetting van de vezels, bloedstagnatie en penetratie van erytrocyten door de vaatwand. De meeste onderzoekers beschouwen pulmonale hemosiderosis als een immunoallergische aandoening. Als reactie op een sensibiliserend middel worden auto-antilichamen gevormd en ontwikkelt zich een antigeen-antilichaamreactie, waarbij de longen het shockorgaan vormen. Dit leidt tot capillaire uitzetting, stagnatie en diapedese van erytrocyten in het longweefsel, met afzetting van hemosiderine daarin.
Oorzaken idiopathische pulmonale hemosiderose.
De oorzaak is onbekend. Er wordt aangenomen dat er sprake is van een aangeboren deficiëntie van de elastische vezels van de vaten van de longcirculatie, met name de microcirculatie, wat leidt tot verwijding van de longcapillairen, een sterke vertraging van de bloedstroom, diapedese van erytrocyten in de alveoli en het longparenchym met daaropvolgende afzetting van hemosiderine daarin. Er bestaat een standpunt over de mogelijke rol van een aangeboren afwijking van de vasculaire anastomosen tussen de bronchiale arteriën en de longvenen.
Recentelijk is de theorie dat de ziekte door immuuncomplexen wordt veroorzaakt echter wijdverbreid. Het is mogelijk dat antilichamen worden gevormd tegen componenten van de longvaatwand, met daaropvolgende vorming van antigeen-antilichaamcomplexen, voornamelijk in de microcirculatie van de longen, wat leidt tot necrose van de vaatwand met bloedingen in de alveoli en het longparenchym. Een belangrijke rol van het cytotoxische effect van immuunlymfocyten op de vaatwand wordt eveneens niet uitgesloten.
De volgende geomorfologische veranderingen zijn kenmerkend voor idiopathische pulmonale hemosiderosis:
- vulling van de longblaasjes met rode bloedcellen;
- detectie in de longblaasjes, alveolaire kanalen en respiratoire bronchioli, evenals in het interstitieel weefsel van een groot aantal alveolaire macrofagen gevuld met hemosiderinedeeltjes;
- verdikking van de alveoli en de interalveolaire septa;
- ontwikkeling van diffuse pneumosclerose en degeneratieve veranderingen in het elastische weefsel van de longen naarmate de ziekte vordert;
- verstoring van de structuur van het basaalmembraan van de capillairen van de interalveolaire septa (volgens elektronenmicroscopisch onderzoek)
Symptomen idiopathische pulmonale hemosiderose.
Idiopathische pulmonale hemosiderosis kan acuut of chronisch zijn met herhaalde exacerbaties. Het acute beloop komt vooral voor bij kinderen.
Klachten van patiënten tijdens acute of exacerbatie van de ziekte zijn vrij typisch. Patiënten hebben last van hoest met het ophoesten van bloederig sputum. Hemoptysis is een van de belangrijkste symptomen van de ziekte en kan zich aanzienlijk uiten (longbloeding). Gevallen zonder hemoptysis zijn zeer zeldzaam. Daarnaast klagen patiënten over kortademigheid (vooral onder belasting), duizeligheid, oorsuizen en flikkerende vliegen voor de ogen. Deze klachten worden voornamelijk veroorzaakt door de ontwikkeling van bloedarmoede als gevolg van langdurige hemoptysis. De ontwikkeling van diffuse pneumosclerose tijdens het progressieve beloop van de ziekte speelt ook een belangrijke rol bij het ontstaan van kortademigheid. Veel patiënten hebben pijn op de borst, in gewrichten en in de buik, een stijging van de lichaamstemperatuur en aanzienlijk gewichtsverlies is mogelijk.
Wanneer remissie optreedt, verbetert de gezondheid van de patiënt aanzienlijk en kunnen de klachten volledig verdwijnen of gering zijn. De duur van de remissie varieert, maar neemt na elke exacerbatie in de regel af.
Waar doet het pijn?
Wat zit je dwars?
Diagnostics idiopathische pulmonale hemosiderose.
Bij onderzoek van patiënten wordt de aandacht gevestigd op de bleekheid van de huid en zichtbare slijmvliezen, icterische sclera en cyanose. De ernst van de bleekheid hangt af van de mate van bloedarmoede, en cyanose van de mate van ademhalingsfalen. Percussie van de longen onthult dofheid van percussiegeluid (vooral in de onderste delen van de longen). Bij uitgebreide bloedingen in het longweefsel is de dofheid van percussiegeluid veel duidelijker en is bronchiale ademhaling te horen boven de doffe geluidszone. Vaak wordt bij dergelijke patiënten, vooral bij acute of ernstige exacerbatie van de ziekte, de diagnose bilaterale pneumonie gesteld. Auscultatie van de longen onthult een belangrijk teken van idiopathische pulmonale hemosiderose - wijdverspreide crepitatie; vochtige fijne belletjes en droge piepende ademhaling zijn te horen. Met de ontwikkeling van bronchospastisch syndroom neemt het aantal droge piepende ademhalingen (fluiten en zoemen) sterk toe. Tijdens auscultatie van het hart wordt de aandacht gevestigd op de gedempte tonen; bij de ontwikkeling van chronische longaandoeningen wordt het accent van de tweede toon op de longslagader bepaald; bij decompensatie van de longaandoening is er sprake van leververgroting. Bij een derde van de patiënten wordt leververgroting waargenomen, zelfs bij afwezigheid van gedecompenseerde longaandoeningen. De milt kan vergroot zijn.
Idiopathische pulmonale hemosiderosis kan gecompliceerd worden door ernstige infarctpneumonie (die uitgebreid kan zijn en gepaard kan gaan met ernstig ademhalingsfalen), recidiverende pneumothorax en ernstige bloedingen. Deze complicaties kunnen de dood tot gevolg hebben.
Laboratoriumgegevens
- Algemene bloedanalyse - hypochrome anemie is kenmerkend. Dit manifesteert zich door een daling van het hemoglobinegehalte, het aantal rode bloedcellen, de kleurindex, anisocytose en poikilocytose. Bloedarmoede kan significant zijn. Reticulocytose wordt ook waargenomen.
Bij ernstige exacerbatie van pulmonale hemosiderosis, evenals bij de ontwikkeling van infarctpneumonie, treedt ernstige leukocytose op, verschuift de leukocytenformule naar links en stijgt de bezinkingssnelheid (ESR). Eosinofilie treedt op bij 10-15% van de patiënten.
- Algemeen urineonderzoek - geen significante veranderingen, maar soms worden er eiwitten en rode bloedcellen aangetroffen.
- Biochemische bloedtest - het gehalte aan bilirubine, alanine-aminotransferase, alfa2- en gamma-globulinen stijgt, het ijzergehalte daalt, het totale ijzerbindend vermogen van het bloedserum neemt toe.
- Immunologisch onderzoek - er zijn geen significante veranderingen vastgesteld. Bij sommige patiënten kan er een afname van het aantal T-lymfocyten, een toename van immunoglobulinen en het ontstaan van circulerende immuuncomplexen optreden.
- Sputumanalyse. Er worden erytrocyten en siderofagen gedetecteerd – alveolaire macrofagen geladen met hemosiderine. Sputumanalyse dient frequent te worden uitgevoerd, aangezien één enkele studie mogelijk niet informatief is.
- Onderzoek naar bronchiale lavagevloeistof: in bronchiale lavagewateren worden siderofagen aangetroffen.
- Beenmergpunctie - myelogram wordt gekenmerkt door een afname van het aantal sideroblasten - rode beenmergcellen met ijzerklonten. Een teken van verhoogde erytropoëse kan worden gedetecteerd - een toename van het aantal normoblasten (waarschijnlijk als een compensatiereactie op de ontwikkeling van bloedarmoede).
 [ 20 ]
[ 20 ]
Instrumenteel onderzoek
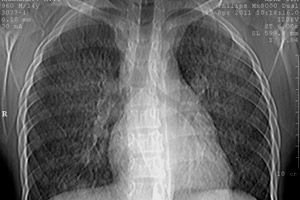
Röntgenonderzoek van de longen. Röntgenonderzoek kan de volgende stadia van de ziekte vaststellen:
- Stadium I - verminderde transparantie van het longweefsel (sluierachtige verdonkering van beide longen), die wordt veroorzaakt door diffuse kleine bloedingen in het longweefsel;
- Stadium II - manifesteert zich in de aanwezigheid van meerdere kleine ronde haarden met een diameter van 1-2 mm tot 1-2 cm, diffuus verspreid over alle longvelden. Deze haarden verdwijnen geleidelijk binnen 1-3 weken. Het ontstaan van nieuwe haarden valt samen met de exacerbatiefase van de ziekte;
- Stadium III - gekenmerkt door het optreden van uitgebreide, intense verdonkering, die sterk doet denken aan infiltratieve verdonkering bij longontsteking. Het optreden van deze intense verdonkering is te wijten aan de ontwikkeling van oedeem en ontsteking rond de bloedingsplaatsen. Een kenmerkend kenmerk van dit stadium, net als het tweede, is het vrij snel verdwijnen en opnieuw verschijnen van infiltraten in andere delen van de longen waar de bloeding heeft plaatsgevonden;
- Stadium IV: er is sprake van intense interstitiële fibrose, die ontstaat als gevolg van herhaaldelijke bloedingen en de organisatie van fibrine in de longblaasjes.
De aangegeven radiologische veranderingen zijn meestal bilateraal en komen uiterst zelden voor wanneer ze unilateraal zijn.
Vergroting van de intrathoracale lymfeklieren komt niet vaak voor, maar kan bij 10% van de patiënten worden waargenomen.
Bij het ontstaan van chronische pulmonale hypertensie worden een uitstulping van de kegel van de longslagader en een vergroting van de rechterharthelften vastgesteld. Bij het ontstaan van een pneumothorax wordt een gedeeltelijke of volledige longcollaps vastgesteld.
Perfusie-longscintigrafie. Idiopathische hemosiderose wordt gekenmerkt door ernstige bilaterale pulmonale bloedstroomstoornissen.
Onderzoek naar de ventilatiecapaciteit van de longen. Naarmate de ziekte vordert, ontwikkelt zich restrictief respiratoir falen, gekenmerkt door een afname van de VC. Vaak wordt een verstoring van de bronchiale doorgankelijkheid vastgesteld, zoals blijkt uit een afname van de FEV1, de Tiffno-index en piekflowmetrie-indicatoren.
ECG. Progressieve anemie leidt tot de ontwikkeling van myocardiale dystrofie, wat een afname van de amplitude van de T-golf in veel afleidingen veroorzaakt, voornamelijk in de linker borstafleidingen. Bij significant uitgesproken myocardiale dystrofie is een afname van het ST-interval vanaf de isolijn mogelijk, wat kan leiden tot het optreden van verschillende soorten aritmieën (meestal ventriculaire extrasystole). Bij de ontwikkeling van chronische pulmonale hypertensie treden tekenen op van myocardiale hypertrofie van het rechter atrium en rechter ventrikel.
Bloedgasanalyse. Bij de ontwikkeling van ernstig ademhalingsfalen treedt ernstige arteriële hypoxemie op.
Histologisch onderzoek van longweefselbiopten. Longweefselbiopten (transbronchiale, open longbiopten) worden zeer beperkt uitgevoerd, alleen wanneer het absoluut onmogelijk is om de ziekte te diagnosticeren. Een dergelijke maximale vernauwing van de indicaties voor longbiopten gaat gepaard met een verhoogd risico op bloedingen.
Bij histologisch onderzoek van longweefselbiopsieën worden grote aantallen hemosiderofagen in de longblaasjes aangetroffen. Ook zijn er duidelijke tekenen van interstitiële weefselfibrose.
Echografie van de buikorganen. Bij langdurig bestaan van de ziekte wordt vaak vergroting van de lever en milt vastgesteld.
Diagnostische criteria voor idiopathische pulmonale hemosiderose
De belangrijkste diagnostische criteria voor idiopathische pulmonale hemosiderosis zijn de volgende:
- herhaalde en langdurige hemoptysis die bestaat;
- kortademigheid, die geleidelijk verergert naarmate de ziekte langer duurt;
- fijne borrelende diffuse auscultatoire verschijnselen, piepende ademhaling;
- een karakteristiek radiologisch beeld is het plotseling verschijnen van meerdere focale schaduwen in alle longvelden en hun vrij snelle spontane verdwijning (binnen 1-3 weken), de ontwikkeling van interstitiële fibrose;
- detectie van siderofagen in sputum - alveolaire macrofagen beladen met hemosiderine;
- hypochrome anemie, verlaagd ijzergehalte in het bloed;
- detectie van siderofagen en interstitiële fibrose in longweefselbiopsieën;
- negatieve tuberculinetesten.
Screeningsprogramma voor idiopathische pulmonale hemosiderosis
- Algemene bloed- en urinetesten.
- Biochemisch bloedonderzoek: gehalte aan totaal eiwit en eiwitfracties, bilirubine, aminotransferasen, seromucoïde, fibrine, haptoglobine, ijzer.
- Immunologische studies: inhoud van B- en T-lymfocyten, subpopulaties van T-lymfocyten, immunoglobulinen, circulerende immuuncomplexen.
- Sputumonderzoek: cytologisch onderzoek, bepaling van Mycobacterium tuberculosis, atypische cellen, siderofagen.
- Röntgenonderzoek van de longen.
- ECG.
- Studie van de externe ademhalingsfunctie - spirografie.
- Echografie van hart, lever, milt en nieren.
- Onderzoek van bronchiale lavagevloeistof: cytologische analyse, bepaling van siderofagen.
- Longbiopsie.
Voorbeeld van formulering van de diagnose idiopathische pulmonale hemosiderosis
Idiopathische pulmonale hemosiderosis, acute fase, radiografisch stadium II, respiratoir falen stadium II. Chronische ijzergebreksanemie van matige ernst.
Wat moeten we onderzoeken?
Welke tests zijn nodig?
Differentiële diagnose
Differentiële diagnostische verschillen tussen idiopathische pulmonale hemosiderosis en hematogene gedissemineerde tuberculose
Tekenen |
Idiopathische pulmonale hemosiderose |
Hematogene gedissemineerde longtuberculose |
Intensiteit van hemoptysis |
Meestal worden er bloedstrepen in het sputum waargenomen, soms intens bloederig sputum, ernstige longbloedingen worden zelden waargenomen |
Bloedstrepen in het sputum, heel vaak "bloederig spugen", "bloedstolsels", heel vaak - ernstige longbloeding |
Algemene sputumanalyse |
Er worden rode bloedcellen en een groot aantal siderofagen gevonden - alveolaire macrofagen gevuld met hemosiderine |
Er worden veel rode bloedcellen gevonden, siderofagen zijn niet typisch en zeer zeldzaam. |
| Mycobacterium tuberculosis in sputum | Niet gedetecteerd | Worden ontdekt |
Dynamiek van focale laesies in de longen tijdens röntgenonderzoek |
Spontane omgekeerde ontwikkeling is kenmerkend |
Er is geen spontane omgekeerde ontwikkeling |
Het ontstaan van holtes in de longen |
Niet typisch |
Typisch |
Onderzoek van longweefselbiopsie |
Detectie van grote aantallen siderofagen en interstitiële fibrose |
Siderofagen worden niet gedetecteerd |
Een effectieve behandelmethode |
Glucocorticoïdetherapie |
Anti-tuberculosetherapie |
Differentiële diagnose van idiopathische pulmonale hemosiderose
- Hematogene gedissemineerde longtuberculose
De belangrijkste manifestaties van hematogene gedissemineerde longtuberculose worden beschreven in het artikel " Pneumonie ". Benadrukt moet worden dat er grote differentiële diagnostische moeilijkheden zijn vanwege de gemeenschappelijke symptomen van de twee ziekten. Hemoptysis, kortademigheid, zwakte, gewichtsverlies, fijne borrelende reutels, crepitatie en gedissemineerde focale veranderingen in de longen tijdens röntgenonderzoek worden waargenomen bij zowel diopathische hemosiderose als hematogene gedissemineerde longtuberculose.
Hemoptysis, bloedarmoede, toenemende zwakte en gewichtsverlies dwingen ons om idiopathische pulmonale hemosiderosis te onderscheiden van longkanker. De basisprincipes van de longkankerdiagnostiek worden beschreven in het artikel " Pneumonie ". Ook de volgende symptomen moeten in acht worden genomen:
- bij kanker worden in het sputum erythrocyten en kankercellen (atypische cellen) aangetroffen; bij idiopathische pulmonale hemosiderose worden erythrocyten en siderofagen aangetroffen;
- bij longkanker treedt nooit een spontane omkering van de radiologische tekenen van de ziekte op; bij pulmonale hemosiderosis verdwijnen de focale schaduwen spontaan bij het intreden van remissie;
- Bij centraal longcarcinoom is er sprake van verwijding en vervaging van de contouren van de longwortel, bij idiopathische hemosiderosis is verwijding van de longwortels niet kenmerkend.
- Congestieve pulmonale hemosiderose
Pulmonale hemosiderosis kan ontstaan als gevolg van circulatoir falen, gepaard gaand met congestie in de longcirculatie. In dit geval kan ook hemoptysis optreden, en worden crepitatie en fijne-belletjes-rare geluiden waargenomen tijdens auscultatie van de longen, en kunnen siderofagen in het sputum worden aangetroffen. Congestieve pulmonale hemosiderosis wordt eenvoudig gediagnosticeerd op basis van het klinische beeld van de onderliggende hartaandoening die heeft geleid tot congestie in de longen (hartafwijkingen, dotatiecardiomyopathie, cardiosclerose, enz.) en radiologische tekenen van congestie in de longcirculatie. Een longbiopsie is meestal niet nodig.
- Longontsteking
Hemoptysis en de verdonkering van de longen in de vorm van focale infiltratie bij radiologisch onderzoek maken het noodzakelijk om idiopathische pulmonale hemosiderosis te onderscheiden van pneumonie, waaronder lobaire pneumonie.
- syndroom van Goodpasture
De aanwezigheid van hemoptoë, dyspneu, bloedarmoede en vergelijkbare auscultatoire verschijnselen maken differentiële diagnostiek van pulmonale diopathische hemosiderosis en het syndroom van Goodpasture noodzakelijk. Deze wordt gepresenteerd in het artikel " Het syndroom van Goodpasture ".
Behandeling idiopathische pulmonale hemosiderose.
De behandeling verloopt als volgt.
Glucocorticoïden worden voorgeschreven. Ze onderdrukken auto-immuunreacties en verminderen de vasculaire permeabiliteit. Prednisolon wordt meestal gebruikt in een dagelijkse dosis van 30-50 mg. Nadat de aandoening verbetert, wordt de dosis prednisolon geleidelijk afgebouwd (gedurende 3-4 maanden) tot een onderhoudsdosis (5-7,5 mg per dag), die gedurende enkele maanden wordt ingenomen.
Er bestaat een gecombineerde behandelingsmethode met massale plasmaferese in combinatie met cytostatica. Met behulp van plasmaferese worden de geproduceerde antilichamen uit het plasma verwijderd en cytostatica verminderen de aanmaak van nieuwe antilichamen. Azathioprine en chloorfosfaan worden meestal gebruikt. Deze laatste wordt voorgeschreven in een dosering van 400 mg om de dag, met een kuur van 8-10 g.
Gecombineerde behandeling met prednisolon, ijzerpreparaten in combinatie met anticoagulantia en plaatjesaggregatieremmers (heparine, curantil, trental) is effectief.
Vanwege de ontwikkeling van ijzergebreksanemie moeten patiënten regelmatig ijzerhoudende medicijnen nemen - ferroplex, tardiferon, conferon, enz.
Bij de ontwikkeling van chronische longhartziekten is de behandeling gericht op het verminderen van pulmonale hypertensie.

