
Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Beenmergafwijking
Medisch expert van het artikel
Laatst beoordeeld: 04.07.2025
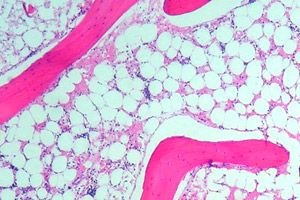
Beenmergaplasie (of hematopoëtische aplasie) is een syndroom van beenmerginsufficiëntie, dat een groep aandoeningen omvat waarbij de hematopoëtische functie van het beenmerg sterk onderdrukt is. Het gevolg van deze aandoening is de ontwikkeling van pancytopenie (een tekort aan alle bloedcellen: leukocyten, erytrocyten en bloedplaatjes). Diepe pancytopenie is een levensbedreigende aandoening.
Oorzaken beenmergafwijking
De oorzaken van beenmergaplasie zijn onder meer:
- Chemotherapie en radiotherapie.
- Auto-immuunziekten.
- Milieuschadelijke arbeidsomstandigheden.
- Verschillende virusinfecties.
- Contact met herbiciden en insecticiden.
- Sommige medicijnen, zoals die voor de behandeling van reumatoïde artritis of antibiotica.
- Nachtelijke hemoglobinurie.
- Hemolytische anemie.
- Ziekten van het bindweefsel.
- Zwangerschap - het beenmerg raakt beschadigd door een verstoorde reactie van het immuunsysteem.
Risicofactoren
Tot de risicofactoren voor beenmergaplasie behoren de hieronder beschreven factoren.
- Chemische verbindingen: cytostatica - ze helpen de celdeling te stoppen, ze worden meestal gebruikt om tumoren te behandelen. Een bepaalde dosering van dergelijke medicijnen kan het beenmerg beschadigen, waardoor de vorming van bloedcellen wordt verstoord; immunosuppressiva - onderdrukken het immuunsysteem van het lichaam, ze worden gebruikt wanneer het immuunsysteem overmatig wordt geactiveerd, waardoor het gezonde weefsel van het lichaam wordt beschadigd. Als u stopt met het gebruik ervan, wordt de hematopoëse vaak hersteld;
- Stoffen die het lichaam beïnvloeden als de patiënt er overgevoelig voor is. Dit zijn antibiotica (antibacteriële middelen), benzine, kwik, diverse kleurstoffen, chlooramfenicol en goudpreparaten. Dergelijke stoffen kunnen zowel reversibele als irreversibele schade aan het beenmerg veroorzaken. Ze kunnen het lichaam binnendringen via de huid, door inademing van aerosolen, oraal - met water en voedsel;
- bestraling met ionische deeltjes (straling) – bijvoorbeeld bij overtreding van de veiligheidsvoorschriften in kerncentrales of in medische instellingen waar tumoren met behulp van radiotherapie worden behandeld;
- virale infecties – zoals griep, hepatitisvirus, enz.
Pathogenese
De pathogenese van beenmergaplasie is nog niet volledig onderzocht. Verschillende mechanismen van de ontwikkeling ervan worden momenteel bestudeerd:
- Het beenmerg wordt beïnvloed door de pluripotente stamcel;
- Het hematopoëtische proces wordt onderdrukt door de invloed van humorale of cellulaire immuunmechanismen;
- Onderdelen van de micro-omgeving beginnen niet goed te functioneren;
- Ontwikkeling van een tekort aan factoren die het hematopoëtische proces bevorderen.
- Mutaties in genen die erfelijke beenmergfalensyndromen veroorzaken.
Bij deze ziekte daalt het gehalte aan componenten (vitamine B12, ijzer en protoporfyrine), die direct betrokken zijn bij de hematopoëse, niet, maar tegelijkertijd kan het hematopoëtische weefsel deze componenten niet gebruiken.
Symptomen beenmergafwijking
Beenmergaplasie manifesteert zich afhankelijk van welk cellulair element in het bloed is aangetast:
- Als het aantal rode bloedcellen daalt, kunnen kortademigheid, algemene zwakte en andere symptomen van bloedarmoede optreden;
- Als het aantal witte bloedcellen daalt, ontstaat er koorts en wordt het lichaam vatbaarder voor infecties;
- Als het aantal bloedplaatjes verlaagd is, bestaat de kans op het ontstaan van een hemorragisch syndroom, petechiën en bloedingen.
Bij partiële rode bloedcelaplasie van het beenmerg wordt een scherpe daling van de productie van rode bloedcellen, diepe reticulocytopenie en geïsoleerde normochrome anemie waargenomen.
Er zijn aangeboren en verworven vormen van deze ziekte. De tweede manifesteert zich in de vorm van verworven primaire erytroblastoftise, evenals een syndroom dat voorkomt bij andere ziekten (zoals longkanker, hepatitis, leukemie, mononucleosis infectiosa of longontsteking, maar ook sikkelcelanemie, bof of colitis ulcerosa, enz.).
Complicaties en gevolgen
Complicaties van beenmergaplasie zijn onder meer:
- Anemisch coma, waarbij bewustzijnsverlies optreedt en een comateuze toestand ontstaat. Er is geen reactie op externe prikkels, omdat zuurstof niet in de vereiste hoeveelheden de hersenen bereikt - dit komt doordat het aantal rode bloedcellen in het bloed snel en aanzienlijk daalt;
- Er ontstaan verschillende bloedingen (hemorragische complicaties). De ergste optie in dit geval is een hersenbloeding (een deel van de hersenen raakt doordrenkt met bloed en sterft daardoor af);
- Infecties – micro-organismen (verschillende schimmels, bacteriën of virussen) veroorzaken infectieziekten;
- Verminderde functionele toestand van bepaalde inwendige organen (zoals de nieren of het hart), vooral in combinatie met chronische pathologie.
Diagnostics beenmergafwijking
Bij het diagnosticeren van beenmergaplasie wordt gekeken naar de medische voorgeschiedenis en klachten van de patiënt: hoe lang geleden zijn de verschijnselen van de ziekte ontstaan en waarmee associeert de patiënt deze verschijnselen?
Vervolgens wordt de levensgeschiedenis van de patiënt in kaart gebracht:
- De aanwezigheid van gelijktijdige chronische ziekten bij de patiënt.
- Aanwezigheid van erfelijke ziekten.
- Heeft de patiënt slechte gewoontes?
- Er wordt nagegaan of er gedurende een langere periode medicijnen zijn gebruikt.
- De aanwezigheid van tumoren bij de patiënt.
- Was er contact met giftige stoffen?
- Werd de patiënt blootgesteld aan straling of andere stralingsfactoren?
Hierna vindt lichamelijk onderzoek plaats. De huidskleur wordt bepaald (bij beenmergaplasie wordt bleekheid waargenomen), de pols wordt gemeten (meestal snel) en de bloeddruk wordt gemeten (laag). De slijmvliezen en de huid worden onderzocht op de aanwezigheid van bloedingen, etterblaasjes, enz.
Testen
Tijdens het diagnosticeren van de ziekte worden ook enkele laboratoriumtests uitgevoerd.
Er wordt een bloedonderzoek uitgevoerd. Als de patiënt beenmergaplasie heeft, wordt een daling van het hemoglobinegehalte en het aantal rode bloedcellen vastgesteld. De kleurindex van het bloed blijft normaal. Het aantal bloedplaatjes met leukocyten neemt af en bovendien raakt de juiste verhouding leukocyten verstoord, omdat het aantal granulocyten afneemt.
Er wordt ook een urineonderzoek uitgevoerd om de aanwezigheid van rode bloedcellen in de urine vast te stellen. Dit is een teken van het hemorragisch syndroom, of de aanwezigheid van leukocyten en micro-organismen, wat een symptoom is van de ontwikkeling van infectieuze complicaties in het lichaam.
Er wordt ook een biochemische bloedtest uitgevoerd. Deze test bepaalt de glucose-, cholesterol-, urinezuurspiegels (om eventuele orgaanschade op te sporen), creatinine en elektrolyten (natrium, kalium en calcium).
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
Instrumentele diagnostiek
Tijdens instrumentele diagnostiek worden de volgende procedures uitgevoerd.
Om het beenmerg te onderzoeken, wordt een punctie (piercing, waarbij de inhoud wordt verwijderd) van een bot uitgevoerd, meestal het borstbeen of heupbeen. Met behulp van microscopisch onderzoek wordt vastgesteld of hematopoëtisch weefsel is vervangen door littekenweefsel of vetweefsel.
Een trepaanbiopsie, waarbij het beenmerg en de relatie ervan met nabijgelegen weefsels worden onderzocht. Tijdens deze procedure wordt een speciaal apparaat, een trepaan, gebruikt. Met behulp hiervan wordt een kolom beenmerg uit het darmbeen genomen, samen met het periost en bot.
Elektrocardiografie, waarmee problemen met de voeding van de hartspier en het hartritme kunnen worden opgespoord.
Welke tests zijn nodig?
Differentiële diagnose
Differentiële diagnostiek wordt uitgevoerd bij de volgende ziekten:
- Nachtelijke paroxysmale hemoglobinurie;
- Hypoplastische anemie (en ook voorbijgaande erytroblastopenie bij kinderen);
- Hypersplenisme;
- Myelodysplastisch syndroom;
- Acute en harige celleukemie;
- SKV;
- DIC-syndroom;
- Bloedarmoede die ontstaat als gevolg van hypopituïtarisme, hypothyreoïdie of leverziekte.
Met wie kun je contact opnemen?
Behandeling beenmergafwijking
Het is vrijwel onmogelijk om de ziekte te elimineren met behulp van etiotrope behandeling (door de oorzaak aan te pakken). Het verwijderen van de uitlokkende factor kan helpen (bijvoorbeeld door de medicatie te stoppen, de bestralingszone te verlaten, enz.), maar in dit geval neemt de kans op beenmergsterfte alleen maar af, maar kan een stabiele hematopoëse met deze methode niet worden hersteld.
Immunosuppressieve behandeling wordt gebruikt als transplantatie niet mogelijk is (er is geen geschikte donor voor de patiënt). In dat geval worden geneesmiddelen uit de ciclosporine A- of antilymfocytenglobulinegroep gebruikt. Soms worden ze samen gebruikt.
Gebruik van GM-CSF (geneesmiddelen die de aanmaak van witte bloedcellen stimuleren). Deze behandeling wordt toegepast als het aantal witte bloedcellen daalt tot minder dan 2x109 g/l. Corticosteroïden kunnen in dit geval ook worden gebruikt.
Er wordt gebruik gemaakt van anabole steroïden die de eiwitaanmaak stimuleren.
De volgende methoden worden gebruikt bij de behandeling van beenmergaplasie:
- Transfusie van bloedelementen.
Transfusies worden uitgevoerd met gewassen rode bloedcellen (donorrode bloedcellen die vrij zijn van eiwitten) - deze methode vermindert de ernst en het aantal negatieve reacties op de transfusieprocedure. Dergelijke transfusies worden alleen uitgevoerd als er een levensgevaar voor de patiënt bestaat. Dit zijn de volgende voorwaarden:
- de patiënt raakt in een bloedarm coma;
- ernstige bloedarmoede (in dit geval daalt het hemoglobinegehalte onder de 70 g/l).
Transfusie van donorbloedplaatjes wordt uitgevoerd indien de patiënt bloedingen ervaart en een duidelijke daling van het aantal bloedplaatjes.
Afhankelijk van de plek waar de bloeding is begonnen, wordt er een hemostatische behandeling uitgevoerd.
Wanneer er infectieuze complicaties optreden, worden de volgende behandelingsmethoden gebruikt:
- Antibacteriële behandeling. Deze behandeling wordt uitgevoerd na het afnemen van neus-keelholteuitstrijkjes, urine- en bloedkweken, om te bepalen welk micro-organisme de infectie heeft veroorzaakt en om de gevoeligheid ervan voor antibiotica te bepalen;
- Systemische antischimmelbehandeling is verplicht;
- Lokale antiseptische behandeling van plekken die mogelijk toegangspunten voor infecties vormen (dit zijn de plaatsen waar bacteriën, schimmels of virussen het lichaam binnendringen). Dergelijke procedures omvatten meestal het spoelen van de mond, waarbij afwisselend verschillende medicijnen worden gebruikt.
Geneesmiddelen
Bij beenmergaplasie is medicamenteuze behandeling noodzakelijk. De meest gebruikte medicijnen behoren tot drie groepen: cytostatica (6-mercaptopuril, cyclofosfamide, methotrexaat, ciclosporine A en imuran), immunosuppressiva (dexamethason en methylprednisolon) en antibiotica (macroliden, cefalosporinen, chlorochinolonen en azaliden). Soms kunnen medicijnen worden gebruikt die stoornissen in de darmflora en bloeddrukproblemen corrigeren, zoals enzymmedicijnen.
Methylprednisolon wordt oraal voorgeschreven. Bij orgaantransplantaties: in een dosering van maximaal 0,007 g/dag.
Bijwerkingen van het medicijn: water en natrium kunnen in het lichaam worden vastgehouden, de bloeddruk stijgt, er kan kaliumverlies optreden, osteoporose, spierzwakte, door het medicijn veroorzaakte gastritis; de weerstand tegen verschillende infecties kan afnemen; onderdrukking van de activiteit van de bijnieren, bepaalde psychische stoornissen, problemen met de menstruatiecyclus.
Het geneesmiddel is gecontra-indiceerd bij ernstige hypertensie, stadium 3 circulatoir falen, zwangerschap en acute endocarditis, nefritis, verschillende psychoses, osteoporose, ulcera van de twaalfvingerige darm of maag, na een recente operatie, in het actieve stadium van tuberculose, syfilis, bij ouderen en bij kinderen jonger dan 12 jaar.
Methylprednisolon wordt met voorzichtigheid voorgeschreven bij diabetes mellitus, alleen als er absolute indicaties zijn of voor de behandeling van patiënten met insulineresistentie, met hoge titers antistoffen tegen insuline. Bij tuberculose of infectieziekten mag het geneesmiddel alleen worden gebruikt in combinatie met antibiotica of tuberculosebestrijdende geneesmiddelen.
Imuran - op de eerste dag is een dosis van maximaal 5 mg per kg lichaamsgewicht per dag toegestaan (inname in 2-3 doses), maar de dosering is over het algemeen afhankelijk van het immunosuppressieve regime. De onderhoudsdosis bedraagt 1-4 mg per kg lichaamsgewicht per dag. Deze wordt vastgesteld op basis van de tolerantie van de patiënt en zijn klinische toestand. Studies tonen aan dat behandeling met Imuran langdurig moet worden uitgevoerd, zelfs met lage doses.
Overdosering kan keelzweren, bloedingen, blauwe plekken en infecties veroorzaken. Deze symptomen komen vaker voor bij chronische overdosering.
Bijwerkingen - na een beenmergtransplantatie krijgen patiënten die behandeld worden met azathioprine in combinatie met andere immunosuppressiva vaak last van bacteriële, schimmel- of virale infecties. Andere bijwerkingen zijn onder andere hartritmestoornissen, tekenen van meningisme, hoofdpijn, laesies van de lippen en mond, paresthesie, enz.
Ciclosporine A wordt intraveneus toegediend. De dagelijkse dosis wordt verdeeld over twee doses en 2-6 uur van tevoren toegediend. Voor de initiële dagelijkse dosis is 3-5 mg/kg voldoende. Intraveneuze toediening is optimaal voor de behandeling van patiënten die een beenmergtransplantatie hebben ondergaan. Vóór de transplantatie (eenmaal 4-12 uur vóór de operatie) krijgt de patiënt een orale dosis van 10-15 mg/kg, waarna gedurende de volgende 1-2 weken dezelfde dagelijkse dosis wordt gebruikt. Daarna wordt de dosis verlaagd tot de gebruikelijke onderhoudsdosis (ongeveer 2-6 mg/kg).
Symptomen van overdosering zijn onder meer slaperigheid, ernstig braken, tachycardie, hoofdpijn en de ontwikkeling van ernstig nierfalen.
Bij het gebruik van ciclosporine moeten de volgende voorzorgsmaatregelen in acht worden genomen. De behandeling moet worden toegediend in een ziekenhuis door artsen met uitgebreide ervaring in de behandeling van patiënten met immunosuppressiva. Houd er rekening mee dat ciclosporinegebruik de kans op de ontwikkeling van kwaadaardige lymfoproliferatieve tumoren vergroot. Daarom is het noodzakelijk om, voordat u met het gebruik begint, te beoordelen of het positieve effect van de behandeling opweegt tegen de bijbehorende risico's. Tijdens de zwangerschap mag het geneesmiddel alleen worden gebruikt onder strikte indicaties. Aangezien er een risico bestaat op anafylactoïde reacties als gevolg van intraveneuze toediening, dienen antihistaminica ter profylaxe te worden gebruikt en moet de patiënt zo snel mogelijk worden overgeschakeld op orale toediening van het geneesmiddel.
Vitaminen
Als de patiënt bloedingen heeft, moet naast de hemotherapie een 10% calciumchloride-oplossing (oraal) worden ingenomen, evenals vitamine K (15-20 mg per dag). Daarnaast worden ascorbinezuur in grote hoeveelheden (0,5-1 g/dag) en vitamine P (in een dosering van 0,15-0,3 g/dag) voorgeschreven. Het wordt aanbevolen om foliumzuur in grote doses (maximaal 200 mg/dag) in te nemen, evenals vitamine B6, bij voorkeur in de vorm van injecties (50 mg pyridoxine per dag).
Fysiotherapiebehandeling
Om het beenmerg te activeren, wordt fysiotherapie gebruikt - diathermie van de buisvormige botten in het scheenbeen of borstbeen. De procedure moet dagelijks gedurende 20 minuten worden uitgevoerd. Deze optie is alleen mogelijk als er geen ernstige bloeding is.
Chirurgische behandeling
Beenmergtransplantatie wordt uitgevoerd bij ernstige aplasie. De effectiviteit van een dergelijke operatie neemt toe als de patiënt jong is en een beperkt aantal transfusies met donorbloedelementen heeft gehad (niet meer dan 10).
Deze behandeling bestaat uit het afnemen van beenmerg van de donor en het vervolgens transplanteren ervan naar de ontvanger. Voordat de stamcelsuspensie wordt ingebracht, wordt deze behandeld met cytostatica.
Na de transplantatie ondergaat de patiënt een langdurige immunosuppressieve behandeling. Deze behandeling is nodig om te voorkomen dat het lichaam het transplantaat afstoot en om andere negatieve immuunreacties te voorkomen.
Het voorkomen
De belangrijkste preventieve maatregelen tegen beenmergaplasie zijn: het is noodzakelijk om de invloed van externe negatieve factoren op het lichaam te voorkomen. Om dit te bereiken, is het noodzakelijk om veiligheidsmaatregelen in acht te nemen bij het werken met kleurstoffen of objecten die bronnen van ioniserende straling kunnen zijn, en ook om het gebruik van medicijnen te controleren.
Secundaire preventie, die nodig is om een mogelijke verslechtering van de toestand van een persoon met een reeds ontwikkelde ziekte te voorkomen of om een terugval te voorkomen, bestaat uit de volgende maatregelen:
- Ambulante monitoring. Monitoring dient te worden voortgezet, zelfs als de patiënt tekenen van herstel vertoont;
- Langdurige ondersteunende medicamenteuze therapie.
Prognose
Beenmergaplasie heeft meestal een ongunstige prognose: als er geen tijdige behandeling plaatsvindt, overlijdt de patiënt in 90% van de gevallen.
Dankzij donorbeenmergtransplantatie kunnen 9 van de 10 patiënten langer dan 5 jaar leven. Deze methode wordt daarom beschouwd als de meest effectieve behandelmethode.
Soms is een transplantatie niet mogelijk, maar moderne medicamenteuze therapie kan ook resultaat opleveren. Ongeveer de helft van de patiënten kan er langer dan vijf jaar mee leven. Maar in de meeste gevallen overleven patiënten die pas op 40-jarige leeftijd ziek werden.
Lijst met gezaghebbende boeken en studies met betrekking tot de studie van beenmergaplasie
- Boek: "Aplastische anemie: pathofysiologie en behandeling" Auteur: Hubert Schrezenmeier en Andrea Bacigalupo Jaar: 2009
- Boek: "Aplastische anemie en andere beenmergfalensyndromen" Auteur: Neal S. Young en Colin G. Steward Jaar: 2018
- Studie: "Diagnose en behandeling van verworven aplastische anemie bij kinderen" Auteurs: Monica Bessler en Blanche P. Alter Jaar: 2016
- Studie: "Aplastische anemie: pathogenese, diagnose en behandeling" Auteur: Jaroslaw P. Maciejewski en Neal S. Young Jaar: 2018
- Boek: "Aplastische anemie" Auteur: John W. Adamson Jaar: 2009

