
Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Slokdarmleukoplakie
Medisch expert van het artikel
Laatst beoordeeld: 04.07.2025
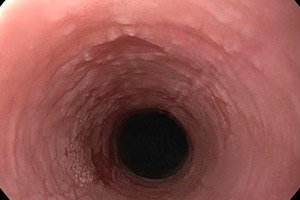
Als de epitheellaag van het slijmvlies van het bovenste deel van het spijsverteringskanaal intensief begint te verhoornen, spreken we van de ontwikkeling van leukoplakie van de slokdarm. In het beginstadium van de ziekte vormt zich een dichte plaque, die kan worden verwijderd en die praktisch niet gepaard gaat met tekenen van het ontstekingsproces. Na verloop van tijd verschijnen er destructieve veranderingen in het slijmvlies op de wangen, tong en in de mondholte. Bij afwezigheid van behandeling is er een hoog risico op de ontwikkeling van een kwaadaardig proces. [ 1 ]
Epidemiologie
Als we kijken naar de algemene statistieken van patiënten die hulp zoeken voor oesofageale leukoplakie, dan zien we dat de ziekte het vaakst voorkomt bij patiënten tussen de 30 en 70 jaar oud, en vaker bij mannen (meer dan 4% bij mannen vergeleken met 2% bij vrouwen).
Per honderd patiënten met de diagnose leukoplakie kan er sprake zijn van tot 6% precancereuze pathologieën en tot 5% vroege stadia van kanker. Het gaat hierbij voornamelijk om patiënten met wratachtige en erosief-ulceratieve vormen van oesofageale leukoplakie: bij deze patiënten kan de precancereuze aandoening worden geherclassificeerd als een invasief plaveiselcelcarcinoom.
Een beginnend of groeiend carcinoom van het slijmvlies van de slokdarm als gevolg van intensieve keratinisatie lijkt soms op leukoplakie. Daarom wordt iedereen met een vermoeden van deze ziekte doorverwezen voor histologisch en ander onderzoek om tijdig een precancereuze of kwaadaardige aandoening te diagnosticeren.
Het is belangrijk om te vermelden dat leukoplakie van de slokdarm een uiterst zeldzame aandoening is in vergelijking met leukoplakie van de mondholte. Deze twee aandoeningen worden vaak geïdentificeerd vanwege de gemeenschappelijke klinische verschijnselen. In sommige landen wordt de term "leukoplakie van de slokdarm" vervangen door de term "epidermoïde metaplasie van de slokdarm" voor een nauwkeurigere diagnose.
Oorzaken slokdarmleukoplakie
Deskundigen hebben de exacte etiologie van de ontwikkeling van leukoplakie van de slokdarm nog niet vastgesteld. Het is echter al met zekerheid te stellen dat de pathologie ontstaat onder invloed van overwegend externe schadelijke factoren - met name thermische, mechanische of chemische irritatie. De risico's op de ziekte worden aanzienlijk verhoogd door de gelijktijdige invloed van meerdere van dergelijke factoren. Zo wordt leukoplakie van de slokdarm en de mondholte vaak aangetroffen bij "kwaadaardige" rokers: hun slijmvliezen worden regelmatig blootgesteld aan zowel thermische als chemische effecten van nicotineharsen en sigarettenrook. [ 2 ]
Als we er wat gedetailleerder naar kijken, kunnen de volgende redenen leiden tot het ontstaan van leukoplakie van de slokdarm:
- neurodystrofische aandoeningen die de slijmvliezen aantasten;
- chronische ontstekingsprocessen van de huid en slijmvliezen, spijsverteringsstelsel;
- genetische aanleg (zogenaamde “familiaire” dyskeratose);
- hypovitaminose van vitamine A;
- involutie van slijmweefsel;
- hormonale stoornissen, langdurige of ernstige hormonale disbalans;
- infectieuze letsels van de mondholte en het spijsverteringskanaal;
- schadelijke beroepsinvloeden, waaronder chronische beroepsziekten;
- roken, alcoholmisbruik;
- het eten van te heet voedsel, het overmatig gebruiken van hete kruiden en specerijen;
- systematische consumptie van droogvoer, regelmatige consumptie van grof, droogvoer;
- tandheelkundige ziekten, aanwezigheid van tandheelkundige implantaten;
- gebitsproblemen of ontbrekende tanden, waardoor u uw voedsel niet goed kunt kauwen;
- pathologisch verzwakte immuniteit.
Risicofactoren
Mensen ouder dan 30 jaar kunnen worden beschouwd als risicogroep voor oesofageale leukoplakie. Op de kinderleeftijd komt de aandoening veel minder vaak voor.
Deskundigen identificeren een aantal factoren die kunnen bijdragen aan het ontstaan van deze stoornis:
- virusziekten, dragerschap van virusinfecties (met name het herpesvirus, enz.);
- infectieuze en inflammatoire pathologieën, vooral die met een langdurig of chronisch beloop;
- regelmatige mechanische, chemische of thermische verwondingen (frequente herhaalde gastroduodenoscopieprocedures, consumptie van te grof droog voedsel of warm voedsel, drinken van agressieve vloeistoffen - bijvoorbeeld sterke alcohol, enz.);
- systematisch roken;
- regelmatig braken opwekken (bijvoorbeeld bij eetstoornissen);
- beroepsschadelijke effecten en pathologieën (inademing van chemische dampen, stof, werken met zuren en logen);
- verminderde opname van vitaminen, onvoldoende inname van vitaminen in het lichaam;
- een scherpe of ernstige verzwakking van het immuunsysteem (met name bij patiënten met hiv en andere immuundeficiëntieziekten);
- erfelijke factor (de aanwezigheid van een vergelijkbare pathologie bij naaste familieleden).
Naast de directe oorzaken van oesofageale leukoplakie benadrukken artsen het bijzondere belang van risicofactoren die verband houden met genetische aanleg, individuele kenmerken en de levensstijl van de patiënt. Tijdige correctie of eliminatie van deze factoren kan een effectieve stap zijn in het voorkomen van deze pathologie: systematisch overleg met een therapeut of gastro-enteroloog helpt patiënten niet alleen meer te leren over hun gezondheid, maar ook om de pathologie zo vroeg mogelijk te detecteren. Indien nodig zal de arts onmiddellijk passende diagnostische procedures voorschrijven en een gerichte behandeling uitvoeren. [ 3 ]
Pathogenese
De vorming van pathologische foci van leukoplakie in de slokdarm wordt beïnvloed door verschillende etiologische factoren die een negatieve invloed hebben op de slijmvliezen en het lichaam als geheel. Het pathogene mechanisme van de ziekte is echter nog niet grondig onderzocht: de betrokkenheid van interferonen en andere immuunmediatoren bij de pathogenese bewijst niet de specificiteit van de ontwikkeling van leukoplakie.
Vermoedelijk wordt onder invloed van bepaalde irriterende stoffen de expressie van het adhesie-eiwit dat specifiek is voor epitheelweefsel verstoord. Dit leidt tot een verhoogde intercellulaire interactie van epitheelcellen, wat de processen van cellulaire hyperdifferentiatie activeert.
Hieruit volgt dat er sprake is van overmatige keratinisatie, fysiologisch abnormaal, en tegelijkertijd neemt de cellulaire 'rijping' toe met de onderdrukking van apoptose. Als gevolg van deze processen exfoliëren de aan elkaar 'gekleefde', verhoornde cellen niet, en worden er dichte hyperkeratotische lagen gevormd. [ 4 ]
Na verloop van tijd treden er door verschillende externe invloeden destructieve veranderingen op in de weefsels, wat leidt tot een verhoogde celproliferatie in de basale laag. Het is opmerkelijk dat al deze processen plaatsvinden zonder activering van de immuunreactiviteit, wat kenmerkend is voor leukoplakie. Daarom zou de behandeling van de pathologie gebaseerd moeten zijn op de normalisatie van intercellulaire interacties.
Symptomen slokdarmleukoplakie
Voor veel patiënten gaat leukoplakie van de slokdarm gepaard met een aanzienlijke afname van de kwaliteit van leven en het risico op maligniteit van de ziekte heeft een negatieve invloed op de algemene psychologische toestand van de patiënten.
De belangrijkste vormen van oesofageale leukoplakie zijn:
- vlakke of eenvoudige leukoplakie van de slokdarm;
- wratachtige ziekte;
- erosief-ulceratief type;
- zachte leukoplakie.
Simpele leukoplakie komt het meest voor. Bij uitwendig onderzoek zijn meestal geen pathologische afwijkingen te zien. Er is geen vergroting van nabijgelegen lymfeklieren bij palpatie. Tijdens het onderzoek van de keelholte let de arts op het slijmvlies, dat normaal gesproken voldoende vochtig, glanzend en lichtroze moet zijn. Wanneer leukoplakie van de slokdarm zich uitbreidt naar de keelholte en de mondholte, ontstaan er beperkte, lichte vlekken met een duidelijke structuur, zonder uitstulpingen (een soort witachtig vlies dat niet los te maken is). Vaak breiden de keratosezones zich verder uit - naar de binnenkant van de wangen en lippen. Belangrijk: de witachtige vlek kan niet worden verwijderd, zelfs niet met geweld.
Verrukeuze oesofageale leukoplakie kan zich ontwikkelen vanuit een eenvoudige (vlakke) pathologie. Patiënten klagen over een branderig gevoel achter het borstbeen, constante irritatie of droogheid in de keel, ongemak bij het slikken (vooral bij droog eten). Er worden geen pijn of andere symptomen vastgesteld. Tijdens het onderzoek van de patiënten worden de aanwezigheid van slechte gewoonten (roken, alcoholmisbruik) en bijkomende aandoeningen van het spijsverteringsstelsel, het endocriene systeem of het cardiovasculaire systeem vastgesteld.
Verrukeuze leukoplakie kan in twee varianten voorkomen:
- plaque leukoplakie van de slokdarm (gepaard gaande met de vorming van witte, plaque-achtige laesies);
- verrukeuze leukoplakie van de slokdarm (dichte gezwellen die lijken op wratten).
Dergelijke veranderingen in het slijmvlies zijn alleen waarneembaar bij een endoscopie, of wanneer het proces zich uitbreidt naar de achterkant van de tong en de zijkanten, naar de mondholte, de processus alveolaris en het gehemelte.
Bij de plaquevariant zijn de pathologische haarden beperkt, steken ze iets boven het oppervlak van het slijmvlies uit en worden ze gekenmerkt door een onregelmatige configuratie en duidelijke contouren.
Bij de wratachtige variant verschijnt er een knobbeltje boven het slijmvlies, dicht en het is onmogelijk om er een plooi in te vormen. De kleur van de verhevenheid varieert van witachtig tot diepgeel.
De erosieve vorm van oesofageale leukoplakie wordt gekenmerkt door de vorming van erosieve defecten en scheuren, wat een gevolg is van het niet behandelen van eenvoudige of wratachtige varianten van de pathologie. Door de zichtbare weefselschade ervaart de patiënt pijn, een branderig gevoel, verdichting en druk. Pijn treedt op na blootstelling aan absoluut elke irriterende stof, met name tijdens het eten en drinken. Bloedingen uit wonden zijn mogelijk.
De eerste tekenen van oesofageale leukoplakie zijn niet bij iedereen hetzelfde. Vaak manifesteert het probleem zich zonder duidelijke symptomen, omdat het jarenlang onopgemerkt kan blijven.
In andere gevallen uit leukoplakie zich door bepaalde ongemakken – bijvoorbeeld slikproblemen, keelpijn en een branderig gevoel achter het borstbeen, enz. Deze tekenen openbaren zich echter gewoonlijk in een relatief laat stadium van de ziekte. [ 5 ]
Stages
De stadia van leukoplakie van de slokdarm en de mondholte worden bepaald door het type ziekte:
- In het eerste stadium verschijnen er dunne laagjes op het slijmvlies, die niet met een wattenstaafje verwijderd kunnen worden. Andere pathologische verschijnselen blijven meestal uit. Behandeling in dit stadium is het meest effectief, omdat alleen de submucosale laag van de slokdarm is aangetast.
- Het tweede stadium wordt gekenmerkt door het ontstaan van verheven knobbeltjes, die zich kunnen uitbreiden en samensmelten. Tegelijkertijd kunnen de dichtstbijzijnde lymfeklieren worden aangetast.
- In het derde stadium ontstaan microbeschadigingen in de vorm van scheurtjes of erosies in het gebied van de knobbeltjes. Er ontstaan aanvullende pijnlijke symptomen, zoals pijn en een branderig gevoel, veroorzaakt door voedsel- en drankdeeltjes die in de wonden terechtkomen. Tegen de achtergrond van aanhoudend ongemak raakt de psychoneurologische toestand van de patiënt verstoord, treden prikkelbaarheid en slapeloosheid op. Aanzienlijke vernauwing van het slokdarmlumen is mogelijk.
Het klinische beeld in een of ander stadium van leukoplakie van de slokdarm kan zich zowel uitgebreid als afzonderlijk manifesteren, omdat het van veel factoren afhangt: de aanwezigheid van andere pathologieën, de individuele kenmerken van de patiënt, de prevalentie van het ziekteproces, enz. Daarom is, als er ongemak optreedt tijdens of na het eten, een professioneel consult met een arts met het juiste profiel noodzakelijk - met name een gastro-enteroloog of tandarts.
Vormen
De moderne classificatie van de Wereldgezondheidsorganisatie verdeelt leukoplakie in homogene en niet-homogene vormen. De niet-homogene vorm wordt ook onderverdeeld in erythroplakie, nodulaire, gevlekte en wratachtige vormen.
Er zijn gegevens waaruit blijkt dat in een op de twee gevallen van niet-homogene leukoplakie sprake is van epitheliale dysplasie en dat er een hoog risico is op maligniteit.
Er is nog een andere classificatie die het concept "epitheliale precancereuze aandoening" omvat: deze omvat erytroplakie en leukoplakie. Volgens deze histologische indeling wordt leukoplakie onderverdeeld in focale epitheliale hyperplasie zonder tekenen van celatypische afwijkingen, en lichte, matige en ernstige dysplasie. Dysplasie wordt op haar beurt gekenmerkt als plaveiselcel intra-epitheliale dysplasie (met drie gradaties van ernst).
De aangegeven classificatie wordt gebruikt voor pathomorfologische beschrijving en aanvulling van de klinische diagnose.
Complicaties en gevolgen
Bij gebrek aan de nodige behandeling, of bij onjuiste behandeling van leukoplakie, breidt het pathologische proces zich uit en treedt weefselverdichting op, wat vervolgens kan leiden tot vernauwing van de slokdarm (aanhoudende stenose van het lumen). Typische tekenen van verslechtering van de aandoening zijn:
- het optreden van heesheid, piepende ademhaling;
- aanhoudende hoest zonder duidelijke reden;
- constant gevoel van een vreemd voorwerp in de keel;
- pijn, vooral bij het doorslikken.
De patiënt krijgt last van eetproblemen, valt af, wordt prikkelbaar, slaap wordt verstoord en zijn werkvermogen neemt af.
De meest complexe en gevaarlijke consequentie van leukoplakie van de slokdarm kan echter een tumorproces van kwaadaardige oorsprong zijn. Meestal ontwikkelt de complicatie zich tegen de achtergrond van wratachtige en erosieve-ulceratieve vormen van de ziekte. Er worden twee vormen van slokdarmkanker vastgesteld:
- plaveiselcelcarcinoom, dat zich ontwikkelt uit de epitheelcellen die de slokdarm bekleden;
- adenocarcinoom dat ontstaat in het onderste deel van de slokdarm.
Andere soorten kwaadaardige processen in de slokdarm komen relatief zelden voor.
Maar in een vroeg stadium van ontwikkeling reageert leukoplakie goed op therapie. Bij therapie worden gelijktijdig mogelijke irriterende factoren, waaronder slechte gewoonten, weggenomen.
Diagnostics slokdarmleukoplakie
De algemene diagnostiek van slokdarmziekten omvat doorgaans:
- verzameling van anamnese;
- visueel onderzoek (inspectie);
- oesofagoscopie;
- elektrocardiografie (voor differentiële diagnose van pijn op de borst);
- Röntgenonderzoek van de slokdarm;
- oesofagomanometrie.
De tests omvatten algemene bloed- en urineonderzoeken. Indien kwaadaardige degeneratie wordt vermoed, kan een bloedtest worden uitgevoerd op tumormarkers – stoffen die door tumorcellen worden gevormd en in biologische vloeistoffen worden afgescheiden. Tumormarkers worden het vaakst aangetroffen in het bloed van patiënten die lijden aan oncologische pathologieën. [ 6 ]
Instrumentele diagnostiek is altijd effectief in combinatie met andere diagnostische methoden. De belangrijkste procedure is een endoscopisch onderzoek van de slokdarm: een zachte endoscoop wordt in de slokdarmholte ingebracht, waarmee een volledig onderzoek van het gehele slijmvlies wordt uitgevoerd en, indien nodig, zelfs een biopsie wordt genomen - een stukje weefsel voor histologische analyse.
Het endoscopische beeld is afhankelijk van het type oesofageale leukoplakie:
- Bij de platte vorm worden acanthose met proliferatieve veranderingen in de basale en stekellagen waargenomen, evenals dysplasie met dominantie van parakeratose in de epitheelcellen. Uiterlijk manifesteert dit zich door de vorming van beperkte witachtige vlekken die lijken op aan elkaar geplakte laagjes.
- Bij de wratachtige vorm, in tegenstelling tot de platte vorm, overheerst hyperkeratose. Een typische cellulaire vergroting van de stekelhuid en de basale laag wordt waargenomen, tegen een achtergrond van lichte atypie en polymorfisme. In de onderliggende structuren breidt het capillaire netwerk zich uit, er zijn tekenen van focale lymfoïde infiltratie met de aanwezigheid van weinig eosinofielen en plasmacellen. Verhevenheden van verschillende vormen en maten, verdicht, lichtgekleurd (in de vorm van plaques of wratachtige gezwellen) worden aangetroffen op het slijmvlies.
- Bij de erosieve-ulceratieve vorm worden alle tekenen van een chronisch ontstekingsproces met de vorming van een histiocytair-lymfoïde infiltraat waargenomen. Intensieve hyperkeratose ontwikkelt zich in de laag met defectief epitheel, dysplasie van de basale laag treedt op en ulcererende haarden verschijnen. Het onderliggende weefsel is onderhevig aan cellulaire infiltratie. Endoscopisch onderzoek toont erosies en/of scheuren, soms bloedingen. Erosieve haarden kunnen een diameter hebben van één millimeter tot twee centimeter. [ 7 ], [ 8 ]
Hyperplastische, parakeratotische, hyperkeratotische veranderingen, een verhoogd aantal mitosen, basale polariteitsfalen, nucleair polymorfisme, cellulaire keratinisatie, hyperchromatisme en andere tekenen worden door specialisten beschouwd als een precancereuze aandoening. Een onjuiste verhouding van de triade, inclusief proliferatieve activiteit, cellulaire differentiatie en biochemische anaplasieprocessen, wordt opgemerkt. [ 9 ]
Differentiële diagnose
De vlakke vorm van leukoplakie vereist een onderscheid met het typische beloop van lichen planus, waarbij een karakteristieke morfologische structuur wordt aangetroffen: een symmetrische vereniging van polygonale papels. De pathologische elementen worden bij lichen planus voornamelijk gelokaliseerd in de retromolaire zone en de rode labiale rand.
Het typische type leukoplakie onderscheidt zich van beperkte hyperkeratose, waarbij een plat gebied ontstaat, bekleed met dichte schubben en omgeven door een dunne, lichte verhevenheid.
Verrukeuze leukoplakie onderscheidt zich van een candida-infectie. Deze ziekte wordt gekenmerkt door de verschijning van witgrijze laagjes die strak op het slijmvlies "zitten". Bij een poging om het laagje met kracht te verwijderen, komt een helder bloedend ulcusoppervlak tevoorschijn. Voor aanvullende diagnostiek wordt cytologisch onderzoek uitgevoerd.
Het erosieve-ulceratieve type leukoplakie moet worden onderscheiden van een vergelijkbaar type lichen planus, waarbij kleine knobbeltjes ontstaan langs de randen van pathologische laesies (ze kunnen ook op de huid aanwezig zijn).
Daarnaast moet de ziekte worden onderscheiden van manifestaties van secundaire syfilis, chronische mechanische schade aan het slijmvlies en refluxoesofagitis, en chemische en thermische brandwonden van de slokdarm. Om deze pathologieën te identificeren, is het belangrijk om rekening te houden met de configuratie van de laesies, hun hoogte boven het slijmvliesoppervlak, de aanwezigheid van glans, de scheiding van deeltjes bij het schrapen en de aanwezigheid van achtergrondveranderingen.
Het is niet altijd mogelijk om de diagnose te stellen op basis van uitwendig onderzoek en het verzamelen van de anamnese. Een variant van de pathologie, zoals idiopathische leukoplakie van de slokdarm, die zich zonder aanwijsbare reden ontwikkelt, mag niet worden vergeten. In dit geval is differentiële diagnostiek van groot belang.
Niet alle specialisten erkennen de noodzaak om begrippen als leukoplakie van de slokdarm en de mondholte te scheiden: deze termen worden in veel opzichten overgenomen. En in de histologische decodering kan een meldsignaal als "leukoplakie van de slokdarm" volledig ontbreken: het is veel belangrijker voor de behandelend arts om de aard van de histologische processen te kennen - dat wil zeggen, waardoor de verdichtingshaarden zijn gevormd - als gevolg van atrofie, oedeem, infiltratie, acanthose van de middelste epitheelregio, hyperkeratose van de oppervlakkige gebieden van plaveiselepitheelweefsel van de slokdarm. Informatie over de aanwezigheid van atypische cellen en dysplasie is ook noodzakelijk. Hiervoor is een bredere benadering van patiëntenonderzoek noodzakelijk.
Met wie kun je contact opnemen?
Behandeling slokdarmleukoplakie
Oesofageale leukoplakie wordt het meest effectief behandeld door chirurgische ingrepen met vloeibare stikstof, laser of elektrische coagulator. Cryochirurgie wordt beschouwd als de meest optimale methode, omdat het risico op recidief van de pathologie minimaal is.
Tijdens de behandeling is een uitgebreide aanpak noodzakelijk. Naast het wegbranden van pathologische haarden is een antibioticakuur noodzakelijk en moet een strikt dieet gedurende een voldoende lange periode worden gevolgd, met volledige uitsluiting van alcoholische dranken, moeilijk verteerbare, pittige en zure gerechten.
Over het algemeen zijn de behandelingsmaatregelen voor leukoplakie van de slokdarm lokaal en algemeen.
Een voorwaarde voor effectieve lokale actie is het neutraliseren van de schadelijke factor. De patiënt moet bijvoorbeeld stoppen met roken en alcohol drinken. Als dit niet gebeurt, zal de ziekte niet alleen verergeren, maar zal het risico op maligniteit ook aanzienlijk toenemen. Andere belangrijke punten zijn het naleven van alle mondhygiënevoorschriften, extra desinfectiemaatregelen, het gebruik van medicijnen en, indien nodig, de hulp van een chirurg.
Specialisten hanteren verschillende therapeutische methoden voor de behandeling van de aangetaste gebieden bij leukoplakie in de slokdarm. De meest gebruikelijke en toegankelijke methode is het aanbrengen van een olieoplossing van vitamine A op de aangetaste plekken, evenals het inwendig gebruiken van het gecombineerde medicijn Aevit (een combinatie van vitamine A en E).
Een radicale behandeling wordt voorgeschreven als de leukoplakie van de slokdarm een kritiek stadium heeft bereikt, of in gevallen waarin het gebruik van medicijnen niet het noodzakelijke therapeutische effect heeft. [ 10 ]
Chirurgische behandeling omvat excisie van de aangetaste gebieden met behulp van een scalpel, laserstraal (CO2 of helium-neon), elektrocoagulator, cryodestructor. Verschillende blootstellingsmethoden kunnen worden gebruikt. Een dergelijke behandeling heeft echter zijn nadelen: er vormen zich littekens, weefsels raken vervormd en de functionele capaciteit van de slokdarm wordt aangetast. Het herstel van weefsel duurt meestal lang, de gemiddelde periode van epithelisatie is ongeveer 2 maanden. Er ontwikkelt zich sereus oedeem in de geopereerde gebieden, er vormt zich een natte korst en de cellulaire activiteit, eiwit- en koolhydraatmetabolismeprocessen worden vertraagd. Dit alles heeft direct invloed op de duur van de regeneratieperiode. Nog een belangrijk punt: zelfs chirurgische ingreep garandeert niet de afwezigheid van recidieven en vermindert de kans op het ontwikkelen van een kwaadaardige tumor niet. [ 11 ]
Ook andere radicale technieken worden gebruikt, met name laagfrequente ultrasone golven en fotodynamische behandeling gebaseerd op de selectieve vernietiging van veranderde weefsels door stimulatie van lichtgevoelige elementen.
Er moet rekening mee worden gehouden dat de mogelijkheden voor chirurgische behandeling beperkt zijn: in de eerste plaats heeft dit te maken met de bijzonderheden van de toegang tot de slokdarm, het trauma van de ingreep, enz. [ 12 ]
Medicamenteuze behandeling van oesofageale leukoplakie
Voor inwendig gebruik worden retinol, tocoferol in de vorm van olieoplossingen en vitamines uit de B-groep (vooral riboflavine, 0,25 g tweemaal daags gedurende een maand) voorgeschreven.
Het is mogelijk om algemene tonica, biogene stimulantia en keratoplastische middelen te gebruiken.
Aevit |
Gebruik het gedurende een lange periode, ongeveer 1,5 maand, 1 capsule per dag. Herhaal de kuur na 3 maanden. Mogelijke bijwerkingen: vermoeidheid, slaapstoornissen, verlies van eetlust. |
Plasmol |
Dien subcutaan 1 ml per dag of om de dag toe. Eén kuur vereist 10 injecties. Sommige patiënten kunnen overgevoeligheidsreacties op het geneesmiddel ervaren (jeuk, huiduitslag, verhoogde lichaamstemperatuur). |
Longidaza |
Subcutaan of intramusculair toegediend in een hoeveelheid van 3000 IE. De kuur vereist vijf tot 25 injecties. Het interval tussen de injecties is 3-10 dagen. Een herhalingskuur is mogelijk na 2-3 maanden. Mogelijke bijwerkingen: pijn in de injectieplaats, lichte roodheid van de huid. |
Lavomax (Tiloron) |
De eerste twee dagen wordt 125 mg eenmaal daags ingenomen, en daarna om de dag 125 mg. Het medicijn heeft een immunomodulerende en antivirale werking. Sommige patiënten kunnen allergisch zijn voor de bestanddelen van het medicijn. |
Solcoseryl |
Wordt gebruikt voor intraveneuze infusies met natriumchloride-oplossing of 5% glucose. De dosering en toedieningsfrequentie worden bepaald door de behandelend arts. Bijwerkingen zijn uiterst zeldzaam; lichte pijn in de injectieplaats is mogelijk. |
De dosering van de behandeling wordt bepaald door de behandelend arts, afhankelijk van de vorm van de oesofageale leukoplakie, de grootte van de laesies en de snelheid waarmee het ziekteproces zich ontwikkelt. Vitamine A wordt oraal ingenomen in de vorm van een 3,4% olie-oplossing van retinolacetaat of 5,5% retinolpalmitaat, 10 druppels driemaal daags gedurende 6-8 weken. De behandelingskuur wordt elke 4-6 maanden herhaald.
Fysiotherapiebehandeling
Fysiotherapeutische methoden omvatten het verwijderen van oesofageale leukoplakiezones door middel van diathermocoagulatie of cryodestructie. Diathermocoagulatie wordt met tussenpozen uitgevoerd totdat de hyperkeratosezones volledig gecoaguleerd zijn. Het genezingsproces duurt 1-1,5 week.
Cryodestructie wordt momenteel actief toegepast in de complexe behandeling van precancereuze aandoeningen. De procedure kent vrijwel geen contra-indicaties en kan ook worden voorgeschreven aan patiënten met complexe systemische pathologieën. Tijdens cryodestructie kan contactbevriezing worden toegepast op moeilijk bereikbare plaatsen. De blootstellingstemperatuur ligt tussen 160 en 190 °C en de duur is 1 tot 1,5 minuut. De ontdooitijd bedraagt ongeveer drie minuten en de genezingstijd kan tot 10 dagen bedragen.
Fotodynamische behandeling van patiënten met oesofageale leukoplakie wordt beschouwd als een van de meest geavanceerde methoden. Het omvat de toediening van fotosensibilisatoren aan pathologisch veranderde gebieden. Tijdens blootstelling aan lichtgolven van een bepaalde lengte (afhankelijk van de absorptielimiet van de kleurstof) ontstaat er moleculaire concentratie van energie. Wanneer deze vrijkomt, beïnvloedt dit de overgang van moleculaire zuurstof uit de externe omgeving naar actieve, onstabiele vormen – met name naar singuletzuurstof, die microbiële cellen kan vernietigen. Dit is een relatief nieuwe fysiotherapeutische techniek, die nog niet in alle medische instellingen beschikbaar is.
Kruidenbehandeling
Traditionele behandelingsmethoden voor leukoplakie van de slokdarm zijn niet altijd geschikt en effectief. Het gebruik ervan is alleen toegestaan na goedkeuring van de behandelend arts. Ontijdig en onjuist gebruik van medicinale planten kan het verloop van het pathologische proces verergeren, bestaande problemen met het maag-darmkanaal verergeren en complicaties veroorzaken.
De volgende volksrecepten worden het meest succesvol gebruikt bij leukoplakie van de slokdarm:
- Hemlock. [ 13 ] De bloeiwijzen van de plant worden geplet, losjes in een halve liter pot gegoten tot de rand, gevuld met wodka en afgesloten met een deksel. Bewaar in de koelkast gedurende drie weken. Vervolgens wordt de tinctuur gefilterd en ingenomen volgens het volgende schema: de eerste dag neemt u 2 druppels tinctuur in 150 ml water, vervolgens wordt de dosis van het product dagelijks met één druppel verhoogd, tot 40 druppels per dosis. Hierna wordt de hoeveelheid van het product opnieuw verminderd, tot de oorspronkelijke 2 druppels.
- Infusie van dennennaalden. Verzamel verse dennennaalden, doe ze in een thermoskan en giet er kokend water over (130 g naalden per 500 ml kokend water). Laat 8 uur trekken (bij voorkeur een nacht). Filter het medicijn vervolgens en begin met de inname, waarbij u gedurende de dag een paar slokjes drinkt, verdeeld over de dag. Het is raadzaam om elke dag een verse infusie te maken.
- Wortel- en bietensap. Maak en drink dagelijks versgeperst wortel- en bietensap (ongeveer 50:50), op een lege maag, een uur voor de maaltijd, 150 ml.
Traditionele geneeskunde kan het beste worden gebruikt als aanvulling op traditionele behandelmethoden. Vertrouw niet uitsluitend op traditionele recepten, vooral niet bij gevorderde stadia van slokdarmleukoplakie.
Het voorkomen
Preventie van de ontwikkeling van leukoplakie van de slokdarm omvat stoppen met roken, alcoholgebruik, het beperken van pittig en zuur voedsel in de voeding, het regelmatig uitvoeren van hygiënische procedures om de mondholte te reinigen en het tijdig behandelen van eventuele aandoeningen van het spijsverteringskanaal. De genoemde reeks maatregelen wordt aangevuld met langdurig gebruik van een olieoplossing van vitamine A of andere vitaminepreparaten:
- Aevit is een complex van olieoplossingen van vitamine A en E;
- Asepta is een complexe combinatie van vitaminen, koraalcalcium, co-enzym Q10 en plantenextracten.
Extracten van geneeskrachtige kruiden en etherische oliën van natuurlijke oorsprong hebben een positief effect op de conditie van de mondholte en het hele lichaam. Het is aan te raden om hoogwaardige tandpasta's met antibacteriële werking te gebruiken, die het slijmvlies beschermen tegen pathogene bacteriën en geen negatieve invloed hebben op de gunstige microflora.
Het is nuttig om regelmatig uw mond te spoelen en kruidenthee te drinken op basis van kamille, salie, calendula en andere planten met ontstekingsremmende en regeneratieve eigenschappen.
Duindoornextract en etherische olie van geranium worden beschouwd als uitstekende preventieve maatregelen. Deze producten helpen de normale conditie van het slokdarmslijmvlies te behouden en hebben bovendien vrij sterke antiseptische eigenschappen.
Prognose
De behandeling van oesofageale leukoplakie wordt op verschillende manieren uitgevoerd. In milde gevallen kan conservatieve therapie, gebaseerd op het innemen van vetoplosbare vitamines (met name vitamine A), worden toegepast, evenals het versterken van de natuurlijke afweer van het lichaam. Het beloop van de pathologie zelf is onvoorspelbaar en individueel voor elke patiënt: sommige patiënten leven met het beginstadium van de ziekte tot het einde van hun leven, zonder te klagen over ongemak of verslechtering van hun toestand. Bij andere patiënten kan zich binnen een jaar plaveiselcelcarcinoom ontwikkelen.
Indien er een vermoeden bestaat dat conservatieve therapie niet effectief is, schrijft de arts een chirurgische ingreep voor waarbij de pathologische haarden worden verwijderd en deze histologisch grondig worden onderzocht.
Zonder behandeling neemt het risico op het ontwikkelen van kwaadaardige pathologie aanzienlijk toe. Daarom wordt leukoplakie van de slokdarm geclassificeerd als een voorstadium van kanker. Bijzonder gevaarlijk in deze zin is de ulceratieve en wratachtige vorm van leukoplakie, evenals de uitbreiding van de pathologie naar de tong.

