
Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Leucodermie: oorzaken, symptomen, behandeling
Medisch expert van het artikel
Laatst beoordeeld: 12.07.2025
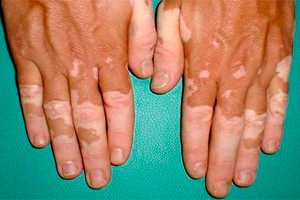
Leukodermie - net als leukocyten, leukemie en pleisters - is een term uit de Griekse etiologie, en leukos betekent "wit". Maar, toegegeven, als je niet weet wat leukodermie is, dan lijkt de naam van deze huidziekte (vergelijkbaar met bloedkanker - leukemie) nogal onheilspellend.
Wellicht is dit de reden dat dermatologen bij leukodermie vaak namen als hypopigmentatie, hypochromie of hypomelanose gebruiken.
Vier pigmenten zijn betrokken bij de huidskleur – pigmentatie – maar de hoofdrol wordt gespeeld door de welbekende melanine. De synthese en accumulatie ervan vindt plaats in speciale cellen – melanocyten. Het basismateriaal voor melanogenese is het essentiële aminozuur tyrosine. Tyrosine komt van buitenaf het lichaam binnen, maar kan onder invloed van hypofysehormonen en het enzym fenylalanine-4-hydroxylase worden gevormd uit het aminozuur L-fenylalanine, dat voorkomt in spierweefseleiwitten. Wanneer dit complexe biochemische proces faalt, stoppen keratinocyten (de belangrijkste cellen van de opperhuid) met de ontvangst van melanine en ontstaat dyschromie – een stoornis in de huidpigmentatie. Een van deze stoornissen is een afname van de hoeveelheid melanine of de volledige afwezigheid ervan in de huid – leukodermie.
 [ 1 ]
[ 1 ]
Oorzaken van leukodermie
Hoewel het biochemische mechanisme van pigmentatiestoornissen in de huid - stoornissen in de aminozuurstofwisseling - bekend is bij de wetenschap, blijven de oorzaken van leukodermie in veel gevallen onduidelijk.
Volgens sommige experts is hypomelanose een secundaire dyschromie. Anderen maken onderscheid tussen primaire, secundaire, verworven en aangeboren hypochromie. Tegenwoordig beschouwen de meesten verschillende dermatologische ontstekingen, evenals aandoeningen van het zenuwstelsel of het endocriene stelsel, als de oorzaak van deze ziekte. Sommige dermatologen verdelen alle oorzaken van leukodermie in twee groepen. De eerste groep omvat alle infecties, en de tweede - onbekende oorzaken...
De primaire vorm van hypomelanose is chemische hypochromie en medicamenteuze leukodermie. Chemische leukodermie, ook wel beroepsziekte genoemd, is een diagnose voor mensen die tijdens hun werk voortdurend te maken hebben met chemicaliën die een negatief effect hebben op de huid. Hypopigmentatie kan bijvoorbeeld worden veroorzaakt door hydrochinon en derivaten daarvan, die worden gebruikt bij de productie van rubber, kunststoffen en kleurstoffen. De oorzaak van medicamenteuze hypochromie is de werking van bepaalde medicijnen.
Primaire leukodermie is een veelvoorkomende dermatologische aandoening zoals vitiligo. Specialisten werken nog steeds aan het achterhalen van de exacte oorzaken van vitiligo, en tot nu toe zijn er twee versies van de etiologie van deze vorm van hypochromie geaccepteerd: aangeboren (d.w.z. genetisch) en auto-immuun.
Onder de aangeboren vormen van leukodermie, die zich in de kindertijd manifesteert en op volwassen leeftijd spoorloos verdwijnt, valt achromatische pigmentincontinentie of Ito-hypomelanose op. Deze pathologie openbaart zich als kleurloze vlekken van verschillende vormen, verspreid over het lichaam en met allerlei "patronen" met duidelijke grenzen. Zeldzame autosomaal dominante vormen van primaire hypomelanose omvatten ook incompleet albinisme (piebaldisme) en compleet albinisme, waarmee mensen hun hele leven te kampen hebben.
Secundaire leukodermie is geen op zichzelf staande ziekte, maar slechts een van de symptomen of gevolgen van een andere pathologie. Syfilitische leukodermie bijvoorbeeld, die zich meestal zes maanden na infectie met deze geslachtsziekte manifesteert, verwijst specifiek naar secundaire hypochromie. En het verlies van melaninepigment door huiduitslag wanneer het lichaam wordt aangetast door de verwekker van syfilis, bleek treponema, is een belangrijk teken van secundaire syfilis.
De situatie is vergelijkbaar met lepra-leukodermie. Het symptoom van lepra zijn rozerode vlekken met een "randje" die vervagen naarmate de infectieziekte vordert, vervolgens hun kleur verliezen en atrofiëren. En gepigmenteerde leprida (vlekken op de huid) bij tuberculoïde lepra zijn vanaf het allereerste begin van de ziekte veel lichter dan de rest van de huid.
Gelukkig is de oorzaak van secundaire hypochromie in de meeste gevallen prozaïscher. Verkleurde vlekken op de huid verschijnen waar er eerst huiduitslag van verschillende aard was bij mensen die lijden aan dermatologische aandoeningen zoals keratomycose (schilferige korstmos, versicolor, roze), seborroïsch eczeem, trichofytose, psoriasis, parapsoriasis, focale neurodermitis, enz. Dat wil zeggen dat het verlies van melanine in bepaalde huidgebieden het gevolg is van hun primaire laesies.
Typische symptomen van de zogenaamde solaire leukodermie, die etiologisch ook geassocieerd wordt met andere huidaandoeningen (meestal met lichen), manifesteren zich door gedepigmenteerde vlekken die onder invloed van zonlicht verschillende huiduitslag vervangen. Veel dermatologen zijn er overigens van overtuigd dat ultraviolette straling bijdraagt aan de regressie van huiduitslag. Hoewel de verkleurde vlekken zeer lang op de huid blijven, veroorzaken ze geen schilfering en jeuk meer bij patiënten.
Symptomen van leukodermie
Het belangrijkste symptoom van leukodermie is het verschijnen van verkleurde vlekken van verschillende vormen, groottes, tinten en locaties op de huid. In sommige gevallen worden de randen van melaninearme huidgebieden omlijst door een intenser gekleurde "rand".
Symptomen van syfilitische leukodermie zijn onder andere varianten zoals kant (net), gemarmerd en gevlekt. In het eerste geval vloeien kleine, gedepigmenteerde vlekjes samen tot een netwerk, dat zich op de nek bevindt en de "Venusketting" wordt genoemd. Bij gemarmerde syfilitische hypomelanose hebben witachtige vlekjes geen duidelijke grenzen en lijken ze te "vervagen". Gevlekte syfilitische leukodermie verschijnt als een groot aantal vrijwel identieke, lichte vlekjes met een ronde of ovale vorm op een donkere achtergrond. Deze vlekjes kunnen zowel in de nek als op de huid van andere lichaamsdelen voorkomen.
Symptomen van lepraleukodermie zijn gelokaliseerd: heupen, onderrug, billen, armen. Deze hypochromie gedraagt zich anders: het kan jarenlang zonder veranderingen aanhouden, nieuwe lichaamsdelen aantasten of vanzelf verdwijnen met de mogelijkheid van recidieven op afstand.
Het symptoom van leukodermie bij chronische systemische lupus erythematodes is inherent aan de discoïde vorm van deze auto-immuunziekte. In het derde stadium van lupus dermatose verschijnen witte vlekken met karakteristieke littekenatrofie in het midden van de uitslag.
Leucoderma sclerodermie (lichen sclerosus atrophicus) is een secundaire dyschromie en manifesteert zich als kleine, lichte vlekjes, voornamelijk gelokaliseerd in de nek, schouders en bovenborst. Witte vlekjes kunnen verschijnen op de plaats van huiduitslag en krassen bij neurodermitis (atopische dermatitis). En dit is misschien wel een van de weinige gevallen waarin, na succesvolle behandeling van deze neurogeen-allergische huidaandoening, de normale kleur geleidelijk en zonder medicatie wordt hersteld.
Het herstel van de normale pigmentatie van verkleurde huidgebieden bij vitiligo is echter een zeldzaam geval. Bij deze hypomelanose, die geen andere symptomen veroorzaakt, hebben de kleurloze huidgebieden duidelijk afgebakende grenzen. Typische locaties zijn de bovenborst, het gezicht, de handen (vanuit de rug), de voeten, de ellebogen en de knieën. Naarmate de ziekte vordert, neemt het gebied met hypopigmentatie toe, wat ook de haargroei op de aangetaste huidgebieden beïnvloedt.
Tot de symptomen van een dergelijk zeldzaam type leukodermie als piebaldisme, dat wil zeggen onvolledig albinisme, behoren de aanwezigheid van een streng volledig wit haar op de kruin van het hoofd, witachtige vlekken op het voorhoofd, de borst, in het gebied van de knie- en ellebooggewrichten, evenals donkere vlekken op gebieden met verkleurde huid van de buik, schouders en onderarmen.
Waarschijnlijk kent iedereen de uiterlijke symptomen van albinisme, dat dichter bij afwijkingen dan bij ziekten staat. Maar naast de duidelijke tekenen hebben albino's last van nystagmus (onwillekeurige ritmische oogbewegingen), fotofobie en functionele verzwakking van het zicht in één of beide ogen (amblyopie) als gevolg van een aangeboren onderontwikkeling van de oogzenuw. Volgens wetenschappers komt albinisme wereldwijd voor bij ongeveer één op de 17.000 mensen. De meeste mensen met deze aangeboren vorm van leukodermie worden geboren in Afrika, ten zuiden van de Sahara.
Diagnose van leukodermie
Bij het vaststellen van dermatologische pathologie bij syfilis of lupus is de diagnose van deze ziekten het belangrijkste. De diagnose van leukodermie is gebaseerd op een uitgebreid onderzoek van de patiënt, waaronder een grondig huidonderzoek, een uitgebreid biochemisch bloedonderzoek, dermatoscopie, differentiatie van het klinische beeld van de ziekte en het verzamelen van anamnese, inclusief die van naaste familieleden. De arts onderzoekt ook welke medicijnen de persoon heeft gebruikt en welke verbanden er zijn met zijn werk met chemicaliën.
Door onderzoek van de huid bij primaire of secundaire leukodermie kan de dermatoloog de aard van de hypomelanose vaststellen en de oorzaak ervan identificeren.
Een hulpmiddel bij de diagnose van leukodermie is luminescentiediagnostiek met behulp van een Wood-lamp, waarmee onzichtbare laesies kunnen worden gedetecteerd. Volgens de artsen zelf is luminescentiediagnostiek echter alleen toepasbaar bij een vermoeden van lichen en kan het geen correcte diagnose garanderen bij hypochromie.
Met wie kun je contact opnemen?
Behandeling van leukodermie
Bij solaire leukodermie of geneesmiddelgeïnduceerde hypochromie is geen behandeling nodig, aangezien de depigmentatie van de huid in de aangetaste gebieden met de tijd verdwijnt.
Er bestaat geen behandeling voor chemische leukodermie. Het belangrijkste is om de veroorzaker van de pigmentatiestoornis te verwijderen. Dat wil zeggen dat er geen contact meer mag zijn met de chemicaliën die de pigmentatiestoornis veroorzaken.
De behandeling van syfilitische hypochromie of leukodermie bij lupus bestaat uit de algemene behandeling van de onderliggende ziekte met behulp van geschikte medicijnen.
De behandeling van secundaire leukodermie wordt bepaald door een specifieke dermatologische aandoening die hypochromie heeft veroorzaakt en wordt uitsluitend individueel voorgeschreven door een arts. Er worden verschillende medicijnen voor inwendig en uitwendig gebruik gebruikt: glucocorticosteroïden en furocoumarine, synthetische vervangers van de natuurlijke aminozuren tyrosine en fenylalanine, enz. Vitaminen van groep B, A, C en PP worden voorgeschreven. Bij de behandeling van vitiligo wordt veel gebruik gemaakt van speciale PUVA-therapie: het aanbrengen van fotoactieve medicinale stoffen - psoralenen - op de huid met bestraling met zachte langgolvige ultraviolette stralen. Deze behandelmethode helpt echter niet alle patiënten om van leukodermie af te komen.
Preventie van leukodermie
Omdat tyrosine nodig is voor de synthese van melanine, is het aan te raden om voedingsmiddelen te eten die dit aminozuur bevatten om leukodermie te voorkomen. Namelijk:
- granen (vooral gierst, havermout, boekweit);
- vlees, lever, eieren;
- melk en zuivelproducten (boter, kaas);
- zeevis en zeevruchten;
- plantaardige oliën;
- pompoen, wortels, bieten, tomaten, radijzen, bloemkool, spinazie;
- peulvruchten (bonen, sojabonen, linzen, kikkererwten);
- rozijnen, dadels, bananen, avocado's, bosbessen;
- walnoten, hazelnoten, pinda's, pistachenoten, amandelen, sesam- en lijnzaad, pompoen- en zonnebloempitten
De prognose voor leukodermie wat betreft genezing is ongunstig, aangezien er tot op heden geen betrouwbaar effectieve manier is gevonden om het melanogeneseproces te normaliseren.
Niemand kan daarom voorspellen wat de gevolgen van een pigmenttekort in een specifiek geval zullen zijn.

