
Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Gonokokken in het uitstrijkje
Medisch expert van het artikel
Laatst beoordeeld: 07.07.2025
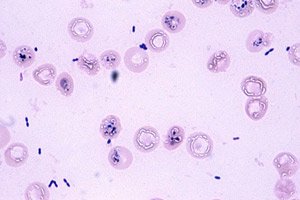
Normaal gesproken zou er geen gonorroepathogeen (Neisseria gonorrhoeae) aanwezig moeten zijn in een uitstrijkje van afscheidingen uit het genitale kanaal. Deze infectieuze agens veroorzaakt ernstige aandoeningen van het urogenitale stelsel, die gepaard gaan met een chronische aandoening en verminderde vruchtbaarheid, en kan leiden tot gonokokkensepsis. Gonokokken komen vaak voor in een uitstrijkje. Dit is de op één na meest voorkomende seksueel overdraagbare aandoening na chlamydia. Bijzonder gevaarlijk is het asymptomatische beloop van gonorroe bij jonge vrouwen in de vruchtbare leeftijd. Bij deze categorie patiënten wordt de infectie snel gecompliceerd door ontstekingsziekten van de bekkenorganen, die, indien onbehandeld, kunnen leiden tot aanhoudende onvruchtbaarheid.
Als er gonokokken in het uitstrijkje worden gevonden, betekent dit dat er dringend maatregelen moeten worden genomen om de infectie te neutraliseren en uw urogenitale systeem te beschermen. Simpel gezegd: u moet zich laten behandelen. U kunt het uitstrijkje opnieuw laten maken als er geen duidelijke tekenen van ziekte zijn, maar het negeren van dergelijk onaangenaam nieuws brengt hoge kosten met zich mee. Ook na een negatieve uitslag tijdens de herafname hoeft u niet te ontspannen. De uitslag kan worden beïnvloed door behandeling met antibacteriële medicijnen om een heel andere reden, door u te wassen met een antisepticum en door vóór de ingreep naar het toilet te gaan. Een deskundig medisch consult is in ieder geval verplicht.
Hoe kun je besmet raken?
De meest waarschijnlijke manier waarop de infectie wordt overgedragen, is onbeschermde seks in welke vorm dan ook: genitaal, anaal, oraal, of via seks (het is voldoende om het slijmvlies aan te raken met afscheidingen van geïnfecteerde genitaliën; besmet raken door handen met verse, geïnfecteerde afscheidingen die de genitaliën aanraken). De verticale route van overdracht - van een zieke moeder op haar kind tijdens de bevalling - brengt ook een hoog risico op infectie met zich mee.
Gonorroe wordt zelden via het dagelijks leven overgedragen, omdat de ziekteverwekker zeer onstabiel is en snel sterft in de buitenlucht. Het is echter nog steeds onmogelijk om deze transmissieroute volledig uit te sluiten, hoewel het noodzakelijk is om de algemeen aanvaarde hygiënische normen volledig te negeren, bijvoorbeeld door één badhanddoek of washandje te gebruiken zonder te wachten tot dit voorwerp droog is. Vrouwen lopen een groter risico om de ziekteverwekker op deze manier op te lopen. Vrouwen raken over het algemeen in 85% van de gevallen besmet tijdens onbeschermd seksueel contact met een besmette partner, terwijl dit bij mannen 30-40% is. Dit wordt mogelijk gemaakt door anatomische verschillen in de structuur van de genitaliën.
Gonokokken en trichomonaden in een uitstrijkje, evenals andere pathogene microben - een gecombineerde infectie komt vaak voor, zelfs vaker dan een mono-infectie. Tegelijkertijd zijn sommige onderzoekers van mening dat het gevaar van een infectie met trichomonaden schuilt in hun mobiliteit en vermogen om andere pathogenen, met name gonokokken, te transporteren en deze naar dieper gelegen organen te verspreiden. De symptomen kunnen in deze gevallen vaag zijn, maar laboratoriumdiagnostiek - een klassieke uitstrijk van vaginale (urethrale) afscheiding, bacteriekweek voor microflora, evenals modernere methoden - polymerasekettingreactie (PCR) en bepaling van antilichamen - zal helpen om de puntjes op de i te zetten in de diagnostiek.
Zoals de praktijk aantoont, ontwikkelt de ontsteking zich in de overgrote meerderheid van de gevallen op de plaats waar de infectieuze agens zich primair heeft ingebracht. Infectie tijdens genitaal contact bij vrouwen is voornamelijk gelokaliseerd in de urethra en para-urethrale kanalen, de klieren van Bartholin, bij de ingang van de vagina, de baarmoederhals en de anus. Het direct inbrengen van gonokok in de vaginawand (colpitis) komt vaker voor bij zwangere vrouwen, omdat tijdens deze periode het meerlagige plaveiselepitheel, dat praktisch ontoegankelijk is voor beschadiging door deze infectieuze agens, structurele transformaties ondergaat als gevolg van hormonale veranderingen - het wordt los en verzadigd met bloedvaten, wat de penetratie ervan vergemakkelijkt. Bij opstijgende gonorroe raken de eileiders, de baarmoeder en de eierstokken geïnfecteerd. Bij het sterkere geslacht is alles eenvoudiger - de primaire ontsteking is gelokaliseerd in de urethra.
Extragenitale vormen van gonokokkeninfecties zijn gelokaliseerd op het slijmvlies van de mondholte en het bindvlies van de ogen.
Een uiterst zeldzame, maar mogelijke lokalisatie is in andere organen, als gevolg van migratie van de ziekteverwekker via het bloed of de lymfevaten (metastatische vorm).
Hoe manifesteert de ziekte zich?
Gonokokken in een uitstrijkje bij vrouwen kunnen een onaangename verrassing zijn bij een preventief onderzoek door een gynaecoloog. Bij vrouwen wordt biomateriaal voor onderzoek afgenomen uit het slijmvlies van de vagina, het baarmoederhalskanaal en de plasbuis. Indien nodig kan de microflora van de endeldarm, de achterwand van de keelholte, de amandelen en de mondholte worden onderzocht.
Bij de meeste patiënten (ongeveer 70%) verloopt gonorroe asymptomatisch of vertoont het milde symptomen. Gemiddeld treden de symptomen op binnen de eerste drie tot vijf dagen na infectie, hoewel de latente periode soms twee weken kan duren. Dit zijn voornamelijk diverse verstoringen in het ledigen van de blaas (dysurie) en geelwitte vaginale afscheiding.
De aandoening kan gecompliceerd worden door zeurende pijn in de onderbuik, boven het schaambeen of in de zij. Bij een opstijgende infectie naar de baarmoeder, de aanhangsels en het bekkengebied van het buikvlies kan er mucopurulente afscheiding met bloederige strepen optreden en is de menstruatiecyclus verstoord. De baarmoeder wordt pijnlijk en bij palpatie worden vergroting en verweking vastgesteld. De aanhangsels kunnen verstopt raken met pus; deze ophopingen kunnen door de arts bij palpatie ten onrechte worden aangezien voor een neoplasma. Het buikvlies raakt ontstoken, wat de ontwikkeling van peritonitis bedreigt.
Het optreden van dergelijke symptomen wijst niet direct op de aanwezigheid van een gonokokkeninfectie, maar kan wel aanleiding zijn voor onderzoek.
Bij ongeveer een derde van de geïnfecteerde vrouwen verloopt de ziekte acuut met overvloedige purulente afscheiding, jeuk en zwelling van de uitwendige geslachtsorganen, pijn in de onderbuik, frequent urineren, gepaard gaande met ernstig ongemak, soms gepaard gaande met een hoge temperatuur (van 38,5 tot 40 °C). Als een vrouw besluit zichzelf te "behandelen" en een antibioticakuur te volgen, kan er tijdelijke verlichting optreden, de acute symptomen verdwijnen, maar de kans is groot dat de infectie aanhoudt, chronisch wordt en zich op een dag manifesteert met onverwachte en ernstige complicaties.
De aanwezigheid van per ongeluk gedetecteerde gonokokken in een uitstrijkje van een vrouw geeft aan dat ze besmet is geweest en drager is van gonorroe-pathogenen. De afwezigheid van symptomen wijst niet op een goed gevoel; er treden pathologische veranderingen op in de microflora van de vagina en het baarmoederhalskanaal, die na verloop van tijd verschillende organen van het urogenitale stelsel aantasten. Chronische infectie leidt tot onomkeerbare gevolgen - tubaire obstructie, aanhoudende vruchtbaarheidsproblemen, het ontstaan van een buitenbaarmoederlijke zwangerschap, en andere organen en systemen kunnen worden aangetast. Een vrij zeldzame maar ernstige complicatie - gonorroe-sepsis - kan leiden tot de dood.
Gonorroe bij mannen manifesteert zich meestal met duidelijke symptomen van gonorroe-urethritis. Purulente afscheiding uit de plasbuis, die steeds overvloediger wordt, een hyperemische en oedeemachtige uitstroom van de plasbuis, ongemak tijdens het plassen - een branderig gevoel, later, wanneer het proces zich uitbreidt naar de achterste plasbuis, frequente aandrang, een gevoel van onvolledige blaaslediging en andere onaangename symptomen dwingen een man meestal om een arts te raadplegen. Biologisch materiaal voor onderzoek wordt uit de plasbuis gehaald door er een speciale steriele sonde in te brengen. Vóór de procedure worden de prostaat en de plasbuis van de patiënt gemasseerd.
Het per ongeluk ontdekken van gonokokken in een uitstrijkje bij mannen met een traag (asymptomatisch) beloop is uiterst zeldzaam, maar dergelijke patiënten vormen een bron van meerdere infecties. Bovendien vormen deze categorie patiënten, evenals degenen die zichzelf proberen te genezen of de ziekte simpelweg negeren, een reserve voor patiënten met epidemitis, prostatitis, onvruchtbaarheid en impotentie. Onbehandelde chronische gonorroe kan leiden tot littekenvorming en vernauwingen van de plasbuis, waardoor het volledig onmogelijk wordt om de blaas te legen.
Als een man vlekken in zijn ondergoed heeft door een lichte en onopvallende afscheiding, 's ochtends de lippen bij de uitgang van de plasbuis lichtjes aan elkaar plakken, de urine troebel is geworden of er licht ongemak is bij het ledigen van de blaas, is het noodzakelijk om onmiddellijk een onderzoek te ondergaan. Onaangename gevoelens tijdens het onderzoek zijn niet te vergelijken met de gevolgen van een vergevorderde ziekte.
Gonokokken in een uitstrijkje bij zwangere vrouwen zijn onderworpen aan verplichte eradicatie. De patiënt kan zowel vóór als tijdens de zwangerschap besmet zijn geweest. Als de infectie latent was, had de zwangerschap een exacerbatie kunnen veroorzaken. De overgrote meerderheid van de geïnfecteerde aanstaande moeders heeft chronische vormen van schade aan de onderste delen van het urogenitale stelsel. Tijdens de zwangerschap wordt een uitstrijkje op gonokokken tweemaal onderzocht: bij de aanvraag en vóór het zwangerschapsverlof. Vrouwen zoeken zelf zelden hulp bij verdenking op gonorroe - hetzij tijdens een acute ziekte met uitgesproken symptomen, hetzij tijdens een exacerbatie van ernstige complicaties. Het ontstekingsproces in een acute vorm tijdens infectie bij een zwangere vrouw gaat gepaard met meer opvallende symptomen dan bij aanwezigheid van chronische gonorroe.
Deze ziekte kan bij een zwangere vrouw ernstige gezondheidsproblemen veroorzaken voor haarzelf en de pasgeborene. Het kind raakt vaak besmet tijdens de passage door het geïnfecteerde geboortekanaal van de moeder - in dit geval ontwikkelt de pasgeborene van beide geslachten glenoblenorroe, wat leidt tot blindheid. Bij meisjes kunnen de genitaliën geïnfecteerd raken, wat leidt tot gonorroe vulvovaginitis bij de pasgeborene. Sepsis bij pasgeborenen kan ook worden veroorzaakt door de aanwezigheid van een gonokokkeninfectie bij de moeder.
Voor een vrouw brengt deze ziekte complicaties met zich mee tijdens de zwangerschap, vroeggeboorte en foetale sterfte. Bij chronische opstijgende gonorroe ontwikkelt een vrouw vaak een miskraam.
Een bevalling kan ervoor zorgen dat de infectie zich buiten de baarmoeder verspreidt.
Dus als er gonokokken in een uitstrijkje worden aangetroffen, wordt bij elke patiënt, ongeacht het geslacht, gonorroe vastgesteld. Deze ziekte vereist onmiddellijke behandeling door een veneroloog. Anders kunnen de gevolgen zeer ernstig zijn. Naast het urogenitale stelsel kunnen gonokokken niet alleen de urogenitale organen aantasten, maar ook gewrichten, bewegingsapparaat, en de lever, het hart en de hersenen via de lymfogene en hematogene routes.
Behandeling
Acute gonorroe is het gemakkelijkst te behandelen. Als de ziekte chronisch is geworden, kan de behandeling langer duren en in meerdere fasen worden uitgevoerd. Als de patiënt echter alle medische instructies opvolgt en de behandeling niet stopt wanneer de eerste tekenen van verbetering optreden, is het heel goed mogelijk de infectie te vernietigen.
Gonokokken zijn gevoelig voor antibiotica. Vroeger werden penicillines gebruikt om ze uit te roeien. Moderne pathogenen zijn echter resistent geworden tegen deze groep geneesmiddelen, waardoor antibiotica uit de fluorochinolon- en cefalosporine-serie vaker worden voorgeschreven. De belangrijkste principes bij de behandeling van gonorroe-infecties zijn de keuze van een geneesmiddel waarvoor de gedetecteerde gonokokken gevoelig zijn en de keuze van een eenmalige dosis die voldoende is voor de uitroeiing ervan.
Tegenwoordig komt een gecombineerde infectie, bijvoorbeeld met trichomonas, steeds vaker voor. Deze parasieten zijn ongevoelig voor antibiotica, die de cytoplasmamembranen van trichomonas niet binnendringen. Bij een gecombineerde infectie met deze parasieten kunnen de door hen gefagocyteerde gonokokken, die na behandeling in de trichomonas worden bewaard, een bron van terugkerende gonorroe vormen. Daarom is in dit geval een complexe behandeling noodzakelijk.
Voortijdige onderbreking van de behandeling is niet toegestaan, aangezien gonokokken zelfs bij afwezigheid van symptomen in het lichaam kunnen blijven, resistentie kunnen ontwikkelen tegen eerder gebruikte medicijnen en bij een volgende terugval vrijwel onmogelijk uit te roeien zullen zijn. Na afloop van de behandeling is een grondig onderzoek verplicht. De criteria voor een succesvolle behandeling zijn de afwezigheid van: symptomen van infectie en gonokokken in een uitstrijkje van de urethra, het cervixkanaal en de anus.
Alle seksuele partners van de zieke persoon moeten worden onderzocht. Meisjes moeten worden onderzocht als er gonokokken worden aangetroffen in een uitstrijkje van een van de ouders.
De patiënt en zijn familieleden moeten zich houden aan de regels voor persoonlijke hygiëne.
Patiënten wordt geadviseerd om veel vocht te drinken, pittig eten en alcoholische dranken te vermijden tijdens de behandeling, fysieke activiteit te beperken en niet naar het zwembad, de sauna of in open water te gaan.
Immuniteit ontwikkelt zich niet na een infectie en je kunt zo vaak besmet raken als je wilt. De meest betrouwbare manier om infectie te voorkomen is een condoom (een barrièremiddel).
De volgende maatregelen kunnen het risico op infectie na onbeschermd seksueel contact helpen verminderen: het onmiddellijk legen van de blaas en het wassen van de uitwendige geslachtsdelen met wasmiddel of een antisepticum, zoals miramistine of chloorhexidine. Deze maatregelen kunnen binnen twee uur na de seks worden toegepast, maar deze methoden garanderen niet dat infectie wordt voorkomen; hun effectiviteit neemt exponentieel af naarmate de tijd verstrijkt sinds het onbeschermde contact. Vanwege de verschillen in de anatomie van de geslachtsdelen zijn dergelijke maatregelen effectiever voor mannen.


 [
[