
Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Dermatofytose
Medisch expert van het artikel
Laatst beoordeeld: 29.06.2025
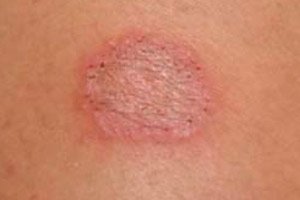
Een wijdverspreide oppervlakkige schimmellaesie van verhoornde weefsels - de stratum corneum van de opperhuid, haar en nagels - veroorzaakt door specifieke draadvormige dermatofytenschimmels en gedefinieerd als dermatofytose (van het Griekse dermatos - huid en fyton - plant), maar ook epidermofytose, dermatofytose of dermatomycose (van het Griekse dermatos - huid en mykes - schimmel). [ 1 ]
Epidemiologie
De Wereldgezondheidsorganisatie schat de wereldwijde incidentie van dermatofytose op 10.000-15.000 per 100.000 personen.
Dermatofytosen, als veelvoorkomende oppervlakkige schimmelinfecties wereldwijd, komen vaker voor in tropische en subtropische landen zoals India vanwege de hoge luchtvochtigheid en omgevingstemperatuur. Toenemende verstedelijking, dichte schoenen en strakke kleding verhogen eveneens de prevalentie. [ 2 ]
Naar schatting treffen oppervlakkige schimmelinfecties ongeveer 20-25% van de wereldbevolking. In Brazilië lieten studies van Siqueira et al. (2006) en Brilhante et al. (2000) [ 4 ] zien dat de prevalentie van dermatofytose onder huidletsels varieerde van 18,2% tot 23,2%. [ 5 ]
In Europa is de zoöfiele dermatomyceet Microsporum canis de meest voorkomende oorzaak van hoofdhuiddermatofytose in het Middellandse Zeegebied, Hongarije, Polen, Oostenrijk en Duitsland. Meer dan 85% van de patiënten bij dermatologen zijn kinderen en adolescenten.
En bijna 14% van de Amerikaanse volwassenen, meer dan 16% van de Franse volwassenen, ongeveer 8% van de Canadezen en 3% van de Britten hebben last van onychomycose.
Oorzaken dermatofytosen
Onder de dermatofyten (d.w.z. antropofyten) die de menselijke huid parasiteren, worden de belangrijkste veroorzakers van epidermofytose of dermatofytose herkend als microscopisch kleine schimmels van het geslacht Trichophyton (trichophyton) van de familie Arthrodermataceae en vertegenwoordigers van dezelfde familie: Microsporum (Microsporum) en Epidermophyton (Epidermophyton). [ 7 ]
Rode Trichophyton trichophyton rubrum, de meest voorkomende menselijke dermatofyt (dermatomyceet), is de veroorzaker van dermatofytose, ook weltrichofytose, trichomycose, rubrofytose of rubromycose genoemd.
Als de oorzaak van de huidlaesie microsporum is, wordt de schimmelziekte, ook veroorzaakt door een specifieke ziekteverwekker, meestal microsporia genoemd. Wat de etiologie van de huidlaesie betreft, zijn microsporia en dermatofytose dus synoniem.
En wat de lokalisatie van de laesie betreft, worden synoniemen gebruikt die veroorzaakt worden door tricho- en epidermofyton dermatofytose van de nagels en onychomycose (van het Grieks onychos - nagel en mykes - schimmel).
Afhankelijk van de veroorzaker worden de volgende typen dermatofytose onderscheiden:
- Trichofytose (schimmelziekten van de huid, het haar en de nagels);
- Microsporia (dermatomycosen van de huid en het haar);
- Epidermofytose (tast de huid van de voeten, huidplooien en nagels aan).
Favus (parsha) is een chronische vorm van dermatomycose op het hoofd die littekens achterlaat. Deze wordt veroorzaakt door de antropofiele schimmel Trichophyton schoenleinii, ontdekt door de Duitse arts Johann Schönlein (1793-1864).
Risicofactoren
Risicofactoren voor de ontwikkeling van dermatofytose zijn onder meer xerose (droge huid), immunosuppressie, obesitas, diabetes mellitus, huidletsel, hoge omgevingstemperatuur en luchtvochtigheid, overmatig zweten en gebrek aan goede hygiëne.
Is dermatofytose besmettelijk? Ja, dermatofytenschimmels kunnen worden overgedragen via direct contact met een geïnfecteerd persoon of dier, evenals indirect contact via handdoeken, kleding, hoeden, schoenen en andere huishoudelijke artikelen. [ 8 ] Andere epidemiologische studies bevestigen de hoge frequentie van onychomycose in relatie tot andere vormen van ringworm. [ 9 ], [ 10 ] Dit kan worden toegeschreven aan het toegenomen gebruik van zwembaden, de toegenomen deelname aan sporten, het dragen van dichte schoenen in zowel professionele als recreatieve omgevingen, en de toegenomen incidentie van diabetes en vaatziekten. [ 11 ], [ 12 ]
Dermatofytose kan gemakkelijk worden opgelopen door contact met levensvatbare schimmelsporen in ruimtes zoals zwembaden, sauna's, openbare douches, nagelsalons, sportscholen, etc.
Pathogenese
Dermatofyten zijn hyaliene, draadvormige schimmels die bestaan uit mycelium (dat voedingsstoffen absorbeert) en sporen (conidia) kunnen vormen. Het zijn keratinofiele schimmels en de pathogenese van dermatofytose is te danken aan hun keratinolytische eigenschappen. Deze schimmels tasten geen slijmvliezen aan, maar richten zich op de keratine van de huid en de aanhangsels ervan, aangezien dit structurele fibrillaire eiwit essentieel is voor hun voeding en groei.
Met hun speciale sporen (arthroconidia) hechten dermatofyten zich aan de opperhuid en beginnen te kiemen in de stratum corneum. En schimmels die zich "specialiseren" in haar, dringen door tot de ectotrix (buitenste haarschacht) en de kern van de haarschacht (endotrix).
Daarmee verbergen ze onderdelen van hun celwand voor het menselijk immuunsysteem. Hierdoor worden T-lymfocyten geremd en wordt de immuunreactie onderdrukt.
Wanneer arthroconidia zich in de stratum corneum van de opperhuid beginnen te ontwikkelen, worden kiembuizen gevormd die de verspreiding van infectie bevorderen. De proteolytische enzymen die door de schimmels worden geproduceerd, breken verhoornd weefsel af tot oligopeptiden en vrije aminozuren, die als voedingsstoffen worden gebruikt.
Bovendien komt er door de stofwisseling van de vrijgekomen aminozuren ammoniak vrij, waardoor de pH-waarde van de huid verandert van zuur naar basisch. Hierdoor ontstaan omstandigheden voor een verhoogde activiteit van enzymen van dermatofyten en een verhoogde proteolytische afbraak van keratine van de stratum corneum van de huid, het haar en de nagelplaten.
Symptomen dermatofytosen
De belangrijkste symptomen van dermatofytose zijn onder meer huiduitslag, schilfering en jeuk. De eerste tekenen verschijnen als erythemateuze, schilferige knobbeltjes die geleidelijk transformeren tot ringvormige of ronde rode plekken of plaques met helderheid in het midden en schilfering aan de randen. [ 13 ] Huiduitslag kan zich bevinden op de hoofdhuid, nek, romp, ledematen en lies. Klinische typen van dermatofyteninfectie worden meestal gedefinieerd door de lokalisatie van de laesies.
Inguinale dermatofytose
Dermatofytose inguinalis of inguinale epidermofytose - met rode, schilferige plekken met verheven randen die op de huid van de binnenkant van de bovenbenen lijken - kan zich uitbreiden naar de billen en de buik.
Dermatofytose inguinale komt vaker voor bij mannen dan bij vrouwen. Zie ook - de verwekker van inguinale epidermofytose (Epidermophyton floccosum).
Dermatofytose onder de borsten kan bij vrouwen voorkomen, zie voor meer informatie. - mycose van grote plooien
Dermatofytose van de hoofdhuid
Deze schimmelziekte ontwikkelt zich bij infectie met de dermatofyten Microsporum canis (overgedragen door huisdieren - honden en katten), Microsporum ferrugineum en Trichophyton tonsurans (overgedragen door mensen). Dermatofytose bij kinderen komt het vaakst voor op de hoofdhuid (en wordt traditioneel ringworm genoemd). Wanneer de oorzaak verband houdt met Tr. Tonsurans (in het Latijn tonsurans - scheren) verschijnen er op de hoofdhuid meerdere met schubben bedekte en onbehaarde plekken. Wanneer de aandoening wordt aangetast door microsporums, ontstaat er één grote, alopetische (haarloze) plek met een meer uitgesproken ontsteking van de huid in de vorm van roodheid en jeuk. Verspreide, afgebroken haren van verschillende lengtes of gebieden met afzonderlijk haarverlies in de vorm van donkere stippen kunnen in de aangetaste gebieden worden waargenomen.
Ook andere dermatofyten tasten de hoofdhuid aan: Microsporum audouinii, Microsporum gypseum, Trichophyton mentagrophytes, Trichophyton violaceum, Trichophyton schoenleinii, Trichophyton verrucosum, Trichophyton soudanense en Trichophyton rubrum.
Bij parsha (phavus) zijn er veel gelige, ronde, korstachtige, gegroepeerde vlekken met in het midden uitstekende plukjes haar. Vaak is er een "muisgeur" aanwezig. De groei duurt enkele maanden, waarna de korstjes afvallen en een glanzend, kaal gebied zonder haar achterblijft. Het is chronisch en kan jaren aanhouden.
Dermatofytose van de voeten
Deze gelokaliseerde dermatomycose, vaak ook wel zwemmerseczeem genoemd, kan worden veroorzaakt door de schimmels Epidermophyton floccosum, Trichophyton rubrum en de veroorzaker van epidermofytose van de voeten (Trichophyton interdigitale); bij dit laatste geval ontstaat de meest voorkomende vorm, interdigitale dermatofytose, met symptomen als barsten, maceratie, schilfering en jeuk van de huid tussen de tenen.
Bij plantaire dermatomycose worden de voetzolen, hielen en zijkanten van de voet aangetast - met roodheid, schilfering en geleidelijke verdikking van de stratum corneum van de opperhuid. Dyshidrotische dermatofytose - de dyshidrotische vorm van voetdermatomycose manifesteert zich door een sterke ontsteking met de vorming van blaren en blaasjes. Lees meer - epidermofytose van de voeten
Dermatofytose van de handen
Alle details vindt u in de publicaties:
Dermatofytose van een gladde huid
De dermatofyten Trichophyton rubrum, Trichophyton mentagrophytes en Epidermophyton floccosum kunnen de gladde huid van de romp, ledematen of het gezicht aantasten. Rompdermatrofytose presenteert zich als één of meerdere schilferige, ringvormige laesies met een onaangetaste huid in het midden, licht verheven rode randen en een duidelijke grens tussen de aangetaste en onaangetaste huid. Blaren of folliculaire noduli kunnen zich vormen op de grens van de aangetaste gebieden. Jeuk kan uitblijven.
Complicaties en gevolgen
Bij de acute vorm van een schimmelinfectie kunnen sommige patiënten last krijgen van een vertraagde overgevoeligheidsreactie, ook wel bekend als een trichofytosereactie, die zich uit in een algemeen onbehagen, koorts, hoofdpijn en spierpijn.
De extreme lokale immunologische reactie op een schimmelinfectie van de haarzakjes op de hoofdhuid is kerion, een grote zachte massa op de hoofdhuid met blaasjes en korstjes. Dit kan leiden tot vernietiging van de haarzakjes en littekenvorming bij alopecia.
Een andere complicatie van gevorderde dermatofytose is het ontstaan van scheuren in de huid, wat kan leiden tot de hechting van bacteriële infecties en ontstekingen in de diepere huidlagen.
Ernstige jeuk bij voetdermatofytose wordt verergerd door diep krabben, waardoor excoriaties (open wonden) ontstaan die ook vatbaar zijn voor bacteriële infecties. Bovendien kan het krabben aan geïnfecteerde plekken leiden tot verspreiding van de schimmel naar andere delen van het lichaam.
Hoewel deze dermatosen niet ernstig zijn in termen van mortaliteit of psychologische morbiditeit, hebben ze ernstige klinische gevolgen en veroorzaken ze chronische, moeilijk te behandelen huidletsels. Bovendien leiden ze tot een verminderde levenskwaliteit van patiënten en veroorzaken ze misvorming, wat het zelfbeeld en de ijdelheid aantast en zelfs kan leiden tot sociale discriminatie. [ 14 ]
Diagnostics dermatofytosen
Zelfs voor een ervaren dermatoloog is een visueel onderzoek van de patiënt en de medische voorgeschiedenis niet voldoende om trichofytose, microsporia of epidermofytose vast te stellen.
Er worden instrumentele diagnostiek uitgevoerd, waaronder dermatoscopie, detectie van schimmelinfecties met de Wood-lamp en reflectieconfocale microscopie.
Om dermatofyteninfecties te identificeren zijn de volgende testen nodig: het schrapen van het aangetaste gebied voor microscopisch onderzoek op schimmels; behandeling van monsters van aangetast haar of huidschilfers met kaliumhydroxide (KOH) [ 15 ], [ 16 ], [ 17 ] en zaaien - kweken van schimmels.
PCR (polymerasekettingreactie) wordt steeds vaker gebruikt als diagnostische test voor de detectie van dermatofyten. Het is een gevoeligere methode omdat het DNA van dermatofyten kan detecteren. [ 18 ] Uniplex PCR is nuttig voor de directe detectie van schimmels in klinische monsters met een gevoeligheid en specificiteit van respectievelijk 80,1% en 80,6%, vergeleken met kweek. [ 19 ] Multiplex PCR voor de detectie van schimmels bij dermatofyten detecteert 21 dermatomycose-pathogenen met DNA-detectie door agarosegelelektroforese.
Differentiële diagnose
Differentiële diagnose is bedoeld om dermatofytose te onderscheiden van andere verwekkers van oppervlakkige mycosen (met name keratomycose), en van vlakke koorts, allergische contactdermatitis, seborroïsch eczeem, dyshidrotisch en muntachtig eczeem, psoriasis, discoïde cutane lupus erythematodes en sycosiforme atrofische folliculitis.
Met wie kun je contact opnemen?
Behandeling dermatofytosen
De behandeling van dermatofytose is doorgaans een langdurig en arbeidsintensief proces. De keuze voor een adequate behandeling wordt bepaald door de locatie en de omvang van de laesie, het type schimmel dat is aangetast, en de werkzaamheid, het veiligheidsprofiel en de farmacokinetiek van de beschikbare antischimmelmiddelen. [ 20 ]
De eerstelijnstherapie is gebaseerd op het gebruik van topische middelen, meestal de antischimmelmiddelen imidazolen. 15 Als deze therapie niet effectief is, volgt meestal een orale therapie met antischimmelmiddelen zoals terbinafine, itraconazol, ketoconazol en fluconazol. [ 21 ] Combinatietherapie met topische en orale antischimmel- en ontstekingsremmende middelen is gebruikt in een poging de genezingspercentages te verhogen.
Systemische therapie is geïndiceerd wanneer de laesies gegeneraliseerd, recidiverend, chronisch of niet reageren op topische therapie zijn. Conventionele orale therapieën gaan gepaard met een lange behandelingsduur en slechte therapietrouw. [ 23 ]
Lokale antischimmelmiddelen (antimycotica) worden voorgeschreven voor de behandeling van dermatofytose. De belangrijkste medicijnen zijn antischimmelmiddelen:
Zalf terbinafine (Terbizil, Terbized, Lamisil, Lamifen), Sertaconazol ( Zalain ), Miconazol, Econazol, enz.; nagelcrème en nagellak batrafen (met cyclopyroxa olamine). Zie voor meer informatie:
- Effectieve zalven tegen schimmel
- Crèmes en zalven voor voetschimmel
- Nagel schimmel druppels
- Schimmelsprays
Griseofulvine, ketoconazol, fluconazol en andere pillen tegen huidschimmels worden altijd gebruikt bij de systemische behandeling van hoofdhuiddermatofytose.
Uit diverse vergelijkende onderzoeken is gebleken dat fluconazol het minst actieve van de onderzochte antischimmelmiddelen was, waarbij het effect varieerde afhankelijk van de soort ziekteverwekker. [ 24 ], [ 25 ]
Bij oppervlakkige schimmellaesies van verhoornd weefsel kan een kruidenbehandeling met geneeskrachtige planten zoals pepermunt, sint-janskruid, knoflook, gember, gewone oregano, driehoekige zuurzak, mirena en Centella asiatica helpen. Daarnaast kunnen sommige huismiddeltjes zoals appelazijn, zuiveringszout en citroensap ook helpen.
Meer nuttige informatie in het materiaal - onycholyse van nagels op handen en voeten: hoe thuis te behandelen met volksremedies
Het voorkomen
Effectieve maatregelen voor primaire preventie van dermatofytose omvatten het vermijden van het gebruik van kleding, schoenen, handdoeken, kammen, enz. van andere mensen, evenals persoonlijke hygiëne, beheersing van overmatig zweten en antischimmelbehandeling van schoenen.
Prognose
Schimmelinfecties van huid, haar en nagels, veroorzaakt door dermatofyten van de geslachten Trichophyton, Microsporum en Epidermophyton, zijn te genezen, waardoor de ziekte door experts als gunstig wordt beoordeeld. Er moet echter rekening mee worden gehouden dat Trichophyton rubrum in bijna een derde van de gevallen terugkomt, omdat de bacterie in de menselijke huid kan overleven in de vorm van sporen.

