
Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Sialadenitis: oorzaken, symptomen, behandeling
Medisch expert van het artikel
Laatst beoordeeld: 04.07.2025
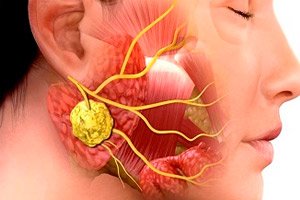
Inflammatoire pathologieën in de chirurgische tandheelkunde komen veel voor. Zelfs antibiotica verminderen de incidentie van maxillofaciale ontstekingen en de complicaties ervan niet. Deze situatie is te wijten aan late doktersbezoeken, frequente zelfmedicatie van patiënten, enz. Een van de typische infectie- en ontstekingsziekten van dit type is sialoadenitis, of sialoadenitis - een ontsteking van de speekselklier, vaak veroorzaakt door virussen of bacteriën. De pathologie gaat gepaard met een aantal karakteristieke klinische verschijnselen en de diagnose wordt gesteld op basis van de resultaten van bacteriologisch en cytologisch onderzoek, evenals instrumentele diagnostiek.
Epidemiologie
De exacte prevalentie van submandibulaire sialadenitis is onduidelijk. Submandibulaire sialadenitis is verantwoordelijk voor ongeveer 10% van alle gevallen van sialadenitis. Het is goed voor 0,001 tot 0,002% van alle ziekenhuisopnames. Er zijn geen leeftijds- of geslachtsverschillen. [ 1 ]
Bacteriële en virale sialadenitis komt vooral voor bij ouderen en seniele mensen.
Epidemische bof treft vooral kinderen, minder vaak volwassenen (vrouwen vaker). Tegenwoordig komt epidemische bof sporadisch voor, wat te danken is aan vroege vaccinatie van kinderen.
Vaak wordt een purulente vorm van sialadenitis vastgesteld, die te wijten is aan het feit dat patiënten te laat medische hulp zoeken.
Oorzaken sialadenitis
De ontwikkeling van sialoadenitis wordt veroorzaakt door virale of microbiële laesies van de speekselklieren. Het microbiële ontstekingsproces kan worden veroorzaakt door bacteriën die aanwezig zijn in de mondholte of vrijkomen uit verschillende infectiehaarden in het lichaam. Bronnen van infectie zijn vaak aangrenzende flegmone, acute luchtwegaandoeningen (tonsillitis, longontsteking, bronchitis), kaak- en aangezichtsziekten en tandheelkundige aandoeningen.
De ziekte kan ontstaan als gevolg van verwondingen en operaties in het kaak- en aangezichtsgebied, het binnendringen van vreemde voorwerpen in de speekselkanalen (visgraten, voedselresten, haren, enz.) en de vorming van kanaalstenen.
Virale sialadenitis wordt het vaakst veroorzaakt door cytomegalovirussen, influenzavirussen, adenovirussen, paramyxovirussen, Coxsackievirussen, herpes simplexvirussen, enz. Ook schimmelsialadenitis, syfilitische en tuberculose-sialadenitis komen voor.
De infectie kan zich verspreiden via de opening van het kanaal, via het bloed of via lymfevocht.
Risicofactoren
Risicofactoren voor de ontwikkeling van sialadenitis zijn onder meer:
- verzwakt immuunsysteem, recente ziekten;
- verstopping van de speekselklieren;
- speekselklieraandoeningen veroorzaakt door infectieuze en ontstekingsziekten;
- chirurgische operaties;
- tuberculose; [ 2 ]
- syfilis;
- maxillofaciale verwondingen.
Tot de risicogroep behoren ouderen, mensen die lijden aan eetstoornissen, pathologisch droge mond, en mensen die radiotherapie ondergaan of regelmatig antibiotica gebruiken zonder goede indicaties, postoperatieve aandoeningen, [ 3 ] intubatie en het gebruik van anticholinergica. [ 4 ]
Aanvullende (indirecte) predisponerende factoren kunnen zijn:
- slechte mondhygiëne;
- ongezonde levensstijl, aanwezigheid van een aantal slechte gewoontes;
- doktersbezoeken en zelfmedicatie negeren.
Pathogenese
De speekselklieren worden onderverdeeld in gepaarde grote en ongepaarde kleine klieren. Grote klieren zijn de parotisklier, de submandibulaire klier en de sublinguale klier. Kleine klieren zijn de labiale, buccale, linguale, palatinale en orale bodemklieren. Elk van deze klieren bestaat uit parenchym, interstitium en een afvoergangenstelsel.
De verwekker van epidemische parotitis, een van de varianten van acute sialoadenitis, is een filtreerbaar virus. Een persoon raakt besmet door directe overdracht van een zieke persoon, via de lucht (maar besmetting via voorwerpen die de zieke gebruikt, is niet uitgesloten).
Bacteriële sialoadenitis kan zich ontwikkelen bij elke ernstige pathologie. De infectie verspreidt zich via de stomatogene route, evenals via het bloed en de lymfevloeistof. De microflora is meestal van een gemengd type: streptokokken, pneumokokken, stafylokokken, enz., die via de uitscheidingsklieren binnendringen.
Bij patiënten met lymfogene divergentie van de infectie wordt vaak het lymfoïde netwerk van de parotisklier aangetast: dit proces is een gevolg van een ontsteking van de neuskeelholte of de onderkaak, of van pathologieën van de tanden of de tong.
De etiologie en pathogenese van chronische sialadenitis zijn onduidelijk en worden slecht begrepen. Artsen gaan ervan uit dat de ontwikkeling van de ziekte verband houdt met algemene pathologieën in het lichaam - met name hypertensie, atherosclerose, misvormende spondylose en ziekten van het spijsverteringskanaal.
Symptomen sialadenitis
Acute sialoadenitis kan met verschillende intensiteit verlopen. In milde gevallen is het klinische beeld zwak, zonder een stijging van de lichaamstemperatuur en zonder pijn in de parotisklieren, die slechts licht zwellen. In matige gevallen is er sprake van algemene malaise, pijn in het hoofd en de spieren, koude rillingen, droge mondslijmvliezen, pijn en zwelling van de parotisklier. De speekselvloed is licht verminderd. De symptomen houden ongeveer 4 dagen aan, waarna geleidelijk verlichting optreedt. In ernstige gevallen van acute sialoadenitis neemt de parotisklier sterk toe, waarbij de submandibulaire en sublinguale klieren betrokken kunnen zijn. De speekselvloed neemt toe, de temperatuur bereikt hoge waarden (tot 40 °C) en er kunnen purulent-necrotische complicaties ontstaan. Onder gunstige omstandigheden begint de temperatuur na ongeveer een week te dalen en nemen de tekenen van een ontstekingsreactie geleidelijk af. Het risico op abcesvorming blijft echter bestaan, evenals het risico op meningitis, encefalitis, verlamming van de hersen- en ruggenmergzenuwen, enz.
Virale sialoadenitis van de parotisklieren manifesteert zich als pijn bij het openen van de mond en bij het opzij draaien van het hoofd. Zwelling van de buccale, mandibulaire, submandibulaire zone en het bovenste deel van de nek wordt opgemerkt. Palpatie toont een pijnlijke verdichting met een glad oppervlak, die niet verder reikt dan de grenzen van de parotisklier. Uitbreiding van de pathologie naar omliggend weefsel treedt op met de ontwikkeling van een purulent proces.
Wanneer de submandibulaire klier is aangetast, klagen patiënten over pijn bij het slikken. De zwelling breidt zich uit naar het sublinguale en submandibulaire gebied, de kin en de nek. Wanneer de sublinguale klieren zijn aangetast, treedt pijn op bij het bewegen van de tong en nemen de sublinguale plooien toe. Betrokkenheid van de kleine speekselklieren komt voor bij meerdere aandoeningen.
De eerste tekenen van chronische sialoadenitis kunnen onopgemerkt blijven en worden bij toeval ontdekt. Patiënten ervaren ongemak in de parotisklier (of twee klieren), minder vaak - pijn in het achterhoofd. Visueel wordt een lichte zwelling in het getroffen gebied vastgesteld, zonder duidelijke pijn. Er zijn geen veranderingen in de huid, de mondholte opent pijnloos, de slijmvliezen zijn zonder pathologieën, de speekselvloed is niet verstoord (deze kan afnemen tijdens een recidief). In een vergevorderd stadium van chronische sialoadenitis ervaren patiënten algemene zwakte, vermoeidheid, gehoorverlies en soms droogheid van de slijmvliezen in de mondholte. De zwelling in het gebied van de aangetaste klieren is constant, zonder pijn.
Interstitiële sialadenitis wordt gekenmerkt door seizoensgebonden exacerbaties (in het koude seizoen), waarbij pijnlijke zegels ontstaan en de lichaamstemperatuur stijgt.
Sialadenitis bij kinderen
Sialadenitis kan zich in de kindertijd ontwikkelen, zelfs bij pasgeborenen. De etiologie van de ziekte bij zuigelingen is echter nog niet vastgesteld. Het is bekend dat een ontsteking van de borstklier bij de moeder bijdraagt aan de ontwikkeling van de ziekte. Sialadenitis bij pasgeborenen onderscheidt zich van osteomyelitis van de processus condylaris van de mandibula, wat wijst op de ontwikkeling van septicopyemie.
Over het algemeen worden epidemische parotitis en cytomegalovirus beschouwd als de belangrijkste oorzaken van sialadenitis bij kinderen. Daarnaast is het belangrijk om te weten dat de ziekte van Herzenberg, een valse parotitis, zich kan ontwikkelen. Dit is geen sialadenitis, maar een ontsteking van de lymfeklieren in de buurt van de parotis. Het klinische beeld van de aandoeningen is zeer vergelijkbaar.
De tuberculeuze en syfilitische oorzaak van de ziekte is niet typisch voor kinderen. Het klinische beeld wordt gekenmerkt door een ernstigere intoxicatie dan bij volwassenen, evenals een hoger percentage ontwikkeling van purulente of purulent-necrotische weefselsmelting.
Stages
Sialadenitis ontwikkelt zich in drie overeenkomstige stadia: initieel, klinisch uitgedrukt en laat.
Het beginstadium gaat niet gepaard met uitgesproken klinische symptomen. De zwelling neemt echter toe, er is lymfecongestie in het getroffen gebied, bindweefsel verslapt en de bloedvaten verwijden zich. De terminale kliersegmenten blijven behouden, maar mucine en mucopolysacchariden, ontstekingsmarkers, hopen zich erin op. De interlobaire kanalen worden breder en de collageenvezels worden dichter.
De tweede fase wordt gekenmerkt door het volgende beeld:
- er treedt atrofie op van de terminale kliersegmenten;
- infiltraten worden gevormd op basis van plasmastructuren, lymfocyten en histiocyten in de bindweefselbasis;
- de monden zijn omgeven door vezelig weefsel;
- In de kanalen vindt een ophoping van afgeschilferd epitheel en lymfocyten plaats.
In het derde stadium is er sprake van een vrijwel volledige atrofie van het klierparenchym, vervanging ervan door bindweefsel, proliferatie van het bloedtoevoernetwerk, uitbreiding van de intralobaire afvoerbuizen (of vernauwing veroorzaakt door compressie door bindweefsel en vezelachtige structuren).
Vormen
De classificatie van de ziekte is vrij uitgebreid. Zo wordt er, afhankelijk van het verloop van de ontstekingsreactie, onderscheid gemaakt tussen acute en chronische sialadenitis.
Acute sialoadenitis van de parotisklier komt voor als epidemische parotitis, of de welbekende "bof". Over het algemeen worden de parotisklieren het vaakst aangetast, minder vaak de submandibulaire en sublinguale speekselklieren. Het acute proces is gemakkelijker te behandelen dan het chronische.
Afhankelijk van de toestand van het parenchym worden de volgende typen chronische ziekten onderscheiden:
- chronische parenchymateuze sialadenitis - gepaard gaande met schade aan alleen het klierstroma (zoals bij patiënten met bof);
- chronische interstitiële sialadenitis – gaat naast het stroma ook gepaard met schade aan het klierparenchym (zoals bij patiënten met cytomegalovirus sialadenitis).
- Chronische scleroserende sialadenitis (Küttner-tumor) is een IgG4-geassocieerde scleroserende ziekte met duidelijke histopathologische kenmerken zoals dicht lymfoplasmacytair infiltraat, sclerose en obliteratieve flebitis.[ 5 ]
Interstitiële sialadenitis wordt ook wel chronische productieve sialadenitis, chronische scleroserende bof, Kuttner-ontstekingstumor, chronische atrofische sialadenitis, fibroproductieve sialadenitis, symptomatische sialopathie en hormonale sialose genoemd. De etiologie van de ziekte is nog niet goed bekend.
Influenza sialoadenitis ontwikkelt zich tijdens griepepidemieën, die vooral in de winter voorkomen. Patiënten vertonen tekenen van acute sialoadenitis van een of meer speekselklieren. De parotisklier is het vaakst aangetast, de ontsteking neemt snel toe en verspreidt zich naar de parotisklier.
Afhankelijk van de locatie van de laesie wordt onderscheid gemaakt tussen:
- bof sialadenitis van de parotisklieren;
- submaxillitis - een afwijking aan de onderkaaksklier;
- sublinguale sialadenitis van de sublinguale klier.
Afhankelijk van de ontstekingskenmerken kan sialadenitis van de speekselklier het volgende zijn:
- sereus;
- bloederig;
- etterig;
- bindweefsel;
- granulomateuze;
- fibroplastisch;
- destructief;
- onvervormd;
- cirrotisch.
Afhankelijk van de etiologie wordt onderscheid gemaakt tussen:
- traumatisch ontstekingsproces;
- giftig;
- auto-immuun;
- allergisch;
- obstructief (met blokkade of littekencontractie).
Calculeuze sialadenitis is een type obstructieve pathologie dat wordt veroorzaakt door een blokkade van de afvoergang door een speekselkliersteen.
Als de ontstekingsziekte voortschrijdt, ontwikkelt zich purulent-necrotische of gangreneuze sialoadenitis. In dit geval wordt een beeld van ernstig flegmone met uitgesproken oedeem, infiltratie, hyperemie, fluctuatie, enz. waargenomen.
Ductale sialadenitis (of sialodochit) is een gevolg van aangeboren afwijkingen van de speekselklieren (stricturen en ectasieën) in combinatie met een zwakke immuniteit en hyposalivatie, stagnatie van speeksel in de afvoergangen.
Complicaties en gevolgen
Acute sialoadenitis kan gecompliceerd worden door schade aan de nervus oculomotorius, nervus opticus, nervus abducens, nervus facialis en nervus vestibulocochlearis, evenals mastitis, pancreatitis en nefritis. Orchitis komt vaak voor bij jongens en mannen.
Als acute sialoadenitis optreedt tegen de achtergrond van algemene pathologieën, kan deze gecompliceerd worden door de divergentie van het pathologische proces naar de perifaryngeale ruimte, naar de weefsels rondom de halsslagader en de vena jugularis interna. Bij sommige patiënten dringt de purulente inhoud door in de uitwendige gehoorgang. In zeldzame gevallen wordt schade aan de wanden van grote bloedvaten waargenomen, wat leidt tot bloedingen. Veneuze trombose en verstopping van de sinussen van de hersenvliezen zijn ook mogelijk.
Een late complicatie van gevorderde purulente sialadenitis is de vorming van fistels en parotishyperhidrose.
Als bacteriële sialadenitis onbehandeld blijft, kan er een enorme zwelling van het nekweefsel ontstaan, wat kan leiden tot ademhalingsobstructie, sepsis, craniale osteomyelitis en trigeminusneuritis.
Diagnostics sialadenitis
Algemene klinische diagnostische methoden omvatten het ondervragen, onderzoeken en palperen van de patiënt. Daarnaast wordt laboratoriumonderzoek van bloed en urine voorgeschreven. Als het om een kind gaat, is het noodzakelijk om met de ouders te controleren of het eerder bof heeft gehad en of het contact heeft gehad met zieke mensen.
Bij verdenking op chronische sialadenitis worden de jaarlijkse frequentie van recidieven en de grootte van de klier tijdens verschillende fasen van het ontstekingsproces gespecificeerd. Er wordt aandacht besteed aan de conditie van de huid boven het getroffen gebied, de hoeveelheid en aard van het speekselvocht en de conditie van de speekselklieren.
Het volgende is verplicht:
- beoordeling van de secretoire functie;
- cytologie, microbiologie, immunologie van speekselafscheidingen;
- contrast-sialografie;
- computertomografie;
- radiosialografie;
- echografie;
- punctiebiopsie.
Bij veel pediatrische patiënten is elektro-encefalografie geïndiceerd, een onderzoek dat noodzakelijk is om stoornissen in de hersenactiviteit vast te stellen.
Verplichte instrumentele diagnostiek omvat sialometrie, waarbij gebruik wordt gemaakt van een polyethyleenkatheter die na een eerste bougie in de speekselklieren wordt ingebracht. De manipulatie wordt uitgevoerd op een lege maag en de procedure zelf duurt ongeveer 20 minuten. Het geeft informatie over de hoeveelheid speekselproductie en de fysieke kenmerken van de secretie. [ 6 ]
Contrastsialografie wordt uitgevoerd in het stadium van remissie van de ziekte, omdat het een recidief kan veroorzaken. Radiocontrastoplossingen worden met behulp van een spuit en een polyethyleenkatheter in de speekselklier ingebracht.
Speciale instrumentele diagnostiek wordt vertegenwoordigd door de volgende procedures:
- cytologie van speekselafscheidingsuitstrijkjes;
- Elektroradiografie met contrast;
- speekselklierscanmethode;
- punctie met biopsie en daaropvolgende histologie.
Echografie wordt meestal uitgevoerd in de vorm van sialosonografie - een onderzoek waarmee een volledig beeld van de klierstructuur kan worden verkregen. De arts kan aandoeningen van het sclerotische weefsel, blokkades, tumorprocessen en stenen opsporen en hun aantal en grootte bepalen.
Bij bacteriële sialadenitis worden tijdens echografie niet-specifieke veranderingen waargenomen. In een vroeg stadium van de ontwikkeling worden een toename van de echogeniciteit en verwijding van de ductus opgemerkt, en de aanwezigheid van echovrije foci wijst op mogelijke abcesvorming. [ 7 ]
Met behulp van Magnetic Resonance Imaging (MRI) en Computer Tomografie (CT) kunnen we de aanwezigheid van stenen in de kanalen uitsluiten en de diepte van het pathologische proces duidelijk maken.
Laboratoriumonderzoek omvat een algemeen bloed- en urineonderzoek, evenals speekselvocht. Het bloed kan een hoog aantal leukocyten vertonen, wat een van de tekenen is van een ontstekingsproces. Bij een biochemisch bloedonderzoek zijn de suikerwaarden belangrijk, en bij een urineonderzoek de zoutsamenstelling. Leukocyten, pus en bacteriële flora kunnen vaak worden aangetoond in speekselafscheiding. Het is ook noodzakelijk om de fysisch-chemische kenmerken van de afscheiding te onderzoeken.
Differentiële diagnose
Allereerst is het belangrijk om de onderliggende oorzaak van de pathologische aandoening te bepalen, om na te gaan of de ziekte atherogeen, infectieus, neoplastisch, auto-immuun of metabolisch van aard is. Reumatologische en auto-immuunpathologie moeten worden uitgesloten.
Interstitiële sialadenitis wordt onderscheiden van chronische parenchymateuze sialadenitis, sialodochit, tumorale processen en epidemische parotitis. Voor de diagnostiek wordt gebruikgemaakt van een beoordeling van typische symptomen en een cytologisch en sialografisch beeld, conform de ziektebeelden.
In het algemeen moet sialadenitis worden onderscheiden van speekselsteenziekte, speekselkliercysten en tumorprocessen. De diagnose is gebaseerd op klinische symptomen, sialometriegegevens, cytologisch onderzoek van speekselafscheiding, radiografie en sialografie, punctie en excisiebiopsie.
Het is belangrijk dat patiënten begrijpen dat sialoadenitis of sialoadenitis twee gelijkwaardige concepten zijn die volledig uitwisselbaar zijn.
In sommige gevallen vereisen de klinische kenmerken van de ziekte en de laboratoriumparameters een breder diagnostisch onderzoek. In zo'n geval wordt een speekselklierbiopsie aanbevolen om een nauwkeurige diagnose te stellen.
Met wie kun je contact opnemen?
Behandeling sialadenitis
Een patiënt met acute sialoadenitis krijgt een behandeling voorgeschreven die gericht is op het remmen van de ontstekingsreactie en het normaliseren van de speekselproductie. Bedrust wordt voorgeschreven voor de duur van de koorts. Warme kompressen en zalfverbanden worden aangebracht op de verdichte plekken zoals aangegeven, en er worden fysiotherapiebehandelingen uitgevoerd (lichttherapie, warmtetherapie - Sollux-lamp, UHF, UV-bestraling). Er wordt hoogwaardige mondzorg geboden met behulp van mondspoelingen en irrigatie.
Bij virale sialadenitis heeft irrigatie met interferon 5 keer per dag (in geval van vroege toepassing - op dag 1-2) een goed effect. Indien de speekselproductie afneemt, wordt intraductaal 0,5 ml antibiotica-oplossingen van 50.000-100.000 ED penicilline en streptomycine met 1 ml 0,5% novocaïne toegediend. Daarnaast wordt een blokkade met novocaïne en penicilline of streptomycine toegepast. Indien purulente ontsteking voortschrijdt en er foci van weefselsmelting worden gevonden, wordt een operatie voorgeschreven.
Pilocarpine voor sialoadenitis wordt oraal ingenomen, tot vier keer per dag, 6 druppels van een 1%-oplossing. Een dergelijke behandeling is geschikt voor ernstige ontstekingen. Een goed effect wordt waargenomen bij het aanbrengen van kompressen met dimethylsulfoxide, dimexide, dat een pijnstillende, ontstekingsremmende, oedeemwerende en bacteriedodende werking heeft. Het kompres wordt ongeveer een half uur per dag op de ontstekingszone gelegd. De behandeling bestaat uit tien behandelingen, of totdat verlichting optreedt.
Bij gangreneuze sialadenitis en een ernstig beloop van de ziekte wordt een chirurgische behandeling voorgeschreven, die bestaat uit het openen van het klierkapsel: de interventie op de parotisklier wordt uitgevoerd met behulp van de Kovtunovich-techniek.
Bij chronische sialadenitis richt de behandeling zich vooral op het verhogen van de immuniteit, het optimaliseren van de speekselfunctie, het voorkomen van terugval, het verbeteren van weefseltrofie, het opheffen van congestie en het remmen van sclerotische en degeneratieve processen.
De volgende medicijnen maken deel uit van de complexe therapie:
- natriumnucleïnaat 0,2 g driemaal daags gedurende twee weken (bij chronische sialadenitis moeten dergelijke kuren tot driemaal per jaar worden herhaald);
- kaliumjodide 10%, 1 eetlepel, driemaal daags gedurende 8-12 weken (er moet rekening worden gehouden met de jodiumgevoeligheid van het lichaam van de patiënt).
Tijdens de behandeling met natriumnucleïnaat kunnen lichte bijwerkingen optreden in de vorm van pijn in de bovenbuik en dyspepsie. Deze verschijnselen verdwijnen volledig na voltooiing van de inname.
Kaliumjodide is gecontra-indiceerd bij overgevoeligheid voor jodium, zwangerschap en pyodermie.
Een novocaïneblokkade wordt eenmaal per drie dagen uitgevoerd, in een kuur van 10 blokkades. Er worden intramusculaire injecties met Pyrogenal gegeven (een kuur van 25 injecties, eenmaal per drie dagen), en subcutane injecties met 0,5% galantamine (een kuur van 30 injecties van 1 ml).
Bij patiënten met ductusstenose worden proteolytische enzympreparaten (chymotrypsine, trypsine) voorgeschreven, evenals injectie van 10 mg ribonuclease intramusculair in combinatie met elektroforese van deoxyribonuclease (maximaal 10 procedures gedurende 20 minuten).
Galvanisatie bij chronische sialadenitis is geïndiceerd in de vorm van dagelijkse procedures gedurende 4 weken, in combinatie met radiotherapie.
Chirurgische behandeling wordt zelden toegepast, alleen bij uitblijven van medicamenteuze behandeling, evenals bij regelmatige recidieven van de ontstekingsziekte (meer dan tien keer per jaar), gepaard gaand met een purulent proces, uitgesproken functionele stoornissen, stricturen en atresie. Volgens de indicaties worden de volgende methoden gebruikt: flow bougies, totale plastische chirurgie van de mond, klierresectie met behoud van takken van de aangezichtszenuw en blokkering van het parotiskanaal.
Antibiotica
Antibiotische therapie is geschikt voor bacteriële sialadenitis en hangt af van de ernst van het infectieproces. [ 8 ]
De medicijnen van eerste keus zijn vaak beschermde penicilline-antibiotica en cefalosporinen die de activiteit van β-lactamasen remmen:
Amoxiclav |
Het medicijn amoxicilline en clavulaanzuur wordt aan volwassenen oraal voorgeschreven in een dagelijkse dosering van 1500 mg (verdeeld over twee doses). Bijwerkingen in de vorm van misselijkheid of diarree zijn mild en verdwijnen snel. Om deze reacties te voorkomen, wordt aanbevolen het medicijn met voedsel in te nemen. |
Sulbactomax |
Een preparaat van sulbactam en ceftriaxon voor intramusculaire injecties. De dagelijkse dosering is 1-2 g, elke 24 uur toegediend. De duur van de behandeling wordt bepaald door de arts. Mogelijke bijwerkingen komen vaker voor bij langdurig gebruik. Dit omvat candidiasis, mycose, secundaire schimmelinfecties, enterocolitis en dyspepsie. |
Piperacilline-Tazobactam |
Een gecombineerd antibacterieel geneesmiddel dat elke 8 uur via een intraveneus infuus met 4,5 g wordt toegediend. De dagelijkse dosis kan door de arts worden aangepast, afhankelijk van de ernst van de infectie. Mogelijke bijwerkingen: diarree, misselijkheid, braken en huiduitslag. |
Bij detectie van gramnegatieve micro-organismen worden fluorchinolonen voorgeschreven. In complexe gevallen wordt combinatietherapie gebruikt, bijvoorbeeld carbapenem, metronidazol en vancomycine.
Fysiotherapiebehandeling
In het beginstadium van het ontstekingsproces met een verhoogde lichaamstemperatuur wordt fysiotherapie niet toegepast. De patiënt wordt aangeraden om alkalisch mineraalwater (zoals Borjomi) te drinken tegen de achtergrond van de medicamenteuze behandeling. Vanaf ongeveer 3-4 dagen is het mogelijk om UHF-therapie in een niet-thermische dosis toe te passen, met elektroforese van ontstekingsremmende medicijnen.
Verder kan de arts voor de behandeling van acute sialadenitis het volgende voorschrijven:
- De ultraviolette bestraling van het getroffen gebied begint met twee biodoses en wordt vervolgens met één biodosis verhoogd tot zes biodoses. De behandelingen worden om de twee dagen uitgevoerd.
- De fluctuatie van de infiltraatzone vindt plaats in sessies van 8-10 minuten. De therapie bestaat uit 10 sessies.
- Nadat de tekenen van acute ontsteking zijn weggenomen, wordt het volgende gebruikt om de resorptie van het infiltraat te versnellen:
- Infraroodbestraling in sessies van 20 minuten, verdeeld over 10-12 sessies.
- Ultrageluidtherapie met een intensiteit van 0,05-0,2 W/cm², duur maximaal 5 minuten, kuur van 10 sessies.
- Elektroforese van 3% kaliumjodide, duur 20 minuten, in een reeks van 10-12 sessies.
Om de pijn te verlichten, wordt lasertherapie van 2-3 minuten aanbevolen, verdeeld over 8 tot 10 sessies.
Speekselkliermassage bij sialadenitis
Intraorale (intrabuccale) massage verbetert de bloed- en lymfestroom, stimuleert bioactieve punten en verbetert de functie van de speekselklier. De behandeling bestaat uit verschillende fasen, waaronder een algemene opwarming van de zachte weefsels, behandeling van de speekselklieren en spieren, en behandeling van de uitstroompunten van de hersenzenuwen.
Er worden massagebewegingen gebruikt zoals strijken, puntdruk en myoextensief kneden. De procedure wordt uitgevoerd met schone handen; steriele chirurgische handschoenen kunnen worden gebruikt.
De speekselklieren worden met zachte bewegingen gemasseerd, beginnend bij de periferie tot aan het gebied van de uitscheidingsbuizen.
Na de sessie moet de patiënt de mond spoelen met een antiseptische oplossing.
Massage wordt niet alleen uitgevoerd om de trofie in het klierweefsel te verbeteren, maar ook om de hoeveelheid speeksel, de kleur, de consistentie en de smaakkenmerken ervan te beoordelen.
Kruidenbehandeling
Traditionele behandelmethoden mogen alleen worden gebruikt in een vroeg stadium van sialadenitis, of alleen ter preventie van deze ziekte. Om de symptomen te verlichten, raden artsen aan om tijdens de medicamenteuze behandeling veel vocht te drinken, inclusief infusies en afkooksels van kruiden met een ontstekingsremmende werking.
- Muntthee stimuleert de speekselafscheiding, verlicht pijn, verfrist en verwijdert een onaangename smaak in de mond.
- Kamille-infusie heeft een ontstekingsremmende en ontzwellende werking.
- Frambozenbladthee versnelt de wondgenezing en werkt ontstekingsremmend.
Voor dagelijkse mondspoelingen kunt u infusies van de volgende kruidenmengsels gebruiken:
- frambozenbladeren, immortellebloemen, heermoes;
- pepermuntbladeren, weegbreescheuten, vlierbloesem;
- kamillebloemen, eucalyptus- en saliebladeren.
Spoelen met dennenwater geeft een goed effect. Om het middel te bereiden, kook 0,5 liter water, voeg er 2 eetlepels (met een lepeltje) dennennaalden (spar of den) aan toe, dek af, laat volledig afkoelen en filter. Gebruik het om 2-3 keer per dag te spoelen, of na elke maaltijd.
U mag niet zelf medicijnen gaan gebruiken als de ziekte gepaard gaat met hevige pijn, steenvorming of ettervorming.
Chirurgische behandeling
In sommige gevallen is medicatie alleen niet voldoende om sialoadenitis te genezen. In dergelijke gevallen kan een chirurgische ingreep nodig zijn.
Bij een verstopping van de afvoergang van de speekselklier is een chirurgische ingreep noodzakelijk. Onder plaatselijke verdoving verwijdert de arts de oorzaak van de verstopping en voert een antiseptische behandeling uit. In de postoperatieve periode wordt een antibacteriële en symptomatische behandeling voorgeschreven en, indien nodig, wordt de afvoergang extra gespoeld met een bougie.
Chronische sialadenitis wordt gekenmerkt door frequente recidief, wat na verloop van tijd kan leiden tot volledige of gedeeltelijke sclerose van het klierweefsel en de vorming van bindweefselstructuren. In dat geval wordt de aangetaste klier verwijderd.
Bij sialoadenitis is het beter om endoscopische minimaal invasieve ingrepen uit te voeren. Tegenwoordig beschikken chirurgen over speciale elastische endoscopen waarmee ze de kleinste klierkanalen kunnen penetreren. Tijdens de endoscopie kan de arts de ductus volledig onderzoeken, biomateriaal afnemen voor onderzoek, fragmenteren en de oorzaak van de obstructie verwijderen.
Bij sialolithiasis is verwijdering van de speekselkliersteen noodzakelijk door middel van interventionele sialendoscopie of directe chirurgische verwijdering. [ 9 ], [ 10 ]
Er zijn verschillende soorten minimaal invasieve behandelingen voorgesteld voor de behandeling van speekselklierstenen, waaronder interventionele sialendoscopie (iSGE), extracorporele schokgolflithotripsie (ESWL) [ 11 ] en gecombineerde endoscopische chirurgische procedures. [ 12 ] De keuze van de juiste behandeling moet criteria omvatten zoals de aangetaste klier, het aantal en de grootte van de stenen, de locatie en de relatie tot de ductus. De minst schadelijke methode is altijd de voorkeursbehandelingsmethode. [ 13 ]
Postoperatieve complicaties zoals pijn, littekenvorming en zenuwbeschadiging komen vaak voor. Patiënten die een operatie ondergingen, ondervonden aandoeningen zoals xerostomie (tot 31%), smaakveranderingen (16,3%), hematomen (tot 14%), aangezichtszenuwbeschadiging (8%) en linguale zenuwbeschadiging (12%). [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Het voorkomen
Preventieve maatregelen om de ontwikkeling van sialadenitis te voorkomen zijn niet specifiek. De essentie van preventie is een complete, hoogwaardige en evenwichtige voeding, een gezonde en actieve levensstijl en het uitbannen van slechte gewoonten. Het naleven van dergelijke eenvoudige maar belangrijke regels vermindert de kans op veel pathologieën.
Het optreden van sialoadenitis kan direct verband houden met andere aandoeningen van de mondholte en KNO-organen. Een verstoring van de microflora in de mond en het binnendringen van pathogene micro-organismen in de bloed- of lymfestroom kunnen de ontwikkeling van een ontstekingsproces veroorzaken. Vrijwel elke chronische infectieuze en inflammatoire haard kan worden beschouwd als een predispositie voor het optreden van sialoadenitis. Bovendien hebben infectieziekten een negatieve invloed op de immuunafweer van het lichaam als geheel. Om veel ziekten te voorkomen, is het daarom belangrijk om de immuniteit op alle mogelijke manieren te behouden, alle ziekten (inclusief chronische) snel te behandelen, onderkoeling en stress uit te sluiten en in de winter-lenteperiode aanvullende multivitaminepreparaten te nemen die door de behandelend arts worden aanbevolen.
Andere verplichte preventieve maatregelen:
- regelmatige hygiëneprocedures, hoogwaardige reiniging van de mondholte en de tanden;
- het vermijden van de consumptie van grof voedsel dat het mondslijmvlies kan beschadigen;
- stoppen met roken;
- versterking van het immuunsysteem;
- de juiste keuze van een tandenborstel en mondverzorgingsproducten.
Als er problemen optreden, zoals een droog mondslijmvlies, zwelling of pijn in de speekselklieren, dient u onmiddellijk een arts te raadplegen. Tijdige medische zorg helpt ontstekingen en bijwerkingen te voorkomen.
Prognose
Acute sialadenitis geneest bij de overgrote meerderheid van de patiënten. Er zijn echter ook fatale gevallen beschreven: dit kan gebeuren als er een purulent-necrotisch proces in de klier ontstaat, of als de pathologie zich uitbreidt naar het zenuwstelsel.
De prognose voor chronische ziekten is relatief gunstig. In deze situatie wordt het concept van 'voorwaardelijk' herstel gehanteerd: dit wordt toegepast als de remissieperiode van de patiënt langer dan drie jaar duurt.
Patiënten worden gedurende meerdere jaren geobserveerd en exacerbaties worden voorkomen, die zich gewoonlijk 1-2 keer per jaar voordoen, vaker bij koud weer. Als gevolg van correct voorgeschreven therapie kan langdurige remissie optreden. In sommige gevallen wordt de vorming van een speekselsteen in het klierkanaal opgemerkt.
Als het immuunsysteem normaal is, de mondhygiëne in acht wordt genomen, bijkomende pathologieën worden behandeld en bestaande infectieuze haarden worden geëlimineerd, verdwijnt de sialoadenitis volledig binnen 14 dagen.

