
Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Het syndroom van Sheehan
Medisch expert van het artikel
Laatst beoordeeld: 04.07.2025
Ischemische necrose van de hypofyse en aanhoudende achteruitgang van de hypofysefunctie als gevolg van postpartumbloedingen wordt het syndroom van Sheehan genoemd. Deze zeldzame complicatie bij de bevalling, gepaard gaand met levensbedreigend bloedverlies, wordt ook wel postpartumhypofyse-insufficiëntie, postpartumhypopituïtarisme, hypofysaire (diëncephalo-hypofyse) cachexie of de ziekte van Simmonds genoemd.
Deze endocriene pathologie heeft de code E23.0 volgens ICD-10.
Epidemiologie
In ontwikkelde landen is het syndroom van Sheehan zeldzaam vanwege het hoge niveau van verloskundige zorg: de frequentie ervan is in de afgelopen 50 jaar afgenomen van 10-20 gevallen per 100.000 vrouwen tot 0,5% van alle gevallen van hypopituïtarisme bij vrouwen.
Volgens de European Society of Endocrinology worden bij 4% van de vrouwen die veel bloed hebben verloren tijdens de bevalling, lichte symptomen van hypofyseschade waargenomen. Matige tekenen van het syndroom van Sheehan worden bij 8% vastgesteld en ernstige vormen van postpartum hypopituïtarisme worden bij 50% van de vrouwen na een hypovolemische shock vastgesteld.
De internationale database van het farmaco-epidemiologisch register KIMS (Pfizer International Metabolic Database) vermeldde in 2012 1034 patiënten met groeihormoondeficiëntie (GH), en bij 3,1% van de vrouwelijke patiënten is de oorzaak van deze pathologie het syndroom van Sheehan.
Postpartum hypopituïtarisme vormt een ernstige bedreiging voor vrouwen in onderontwikkelde en ontwikkelingslanden. In India bijvoorbeeld wordt de prevalentie van het Sheehan-syndroom geschat op 2,7-3,9% onder vrouwen die zwanger zijn en ouder zijn dan 20 jaar.
Oorzaken Het syndroom van Sheehan
Alle oorzaken van het syndroom van Sheehan zijn het gevolg van hypovolemische shock, die zich ontwikkelt door een scherpe afname van het circulerende bloedvolume en een daling van de bloeddruk als gevolg van bloedingen tijdens de bevalling.
Bij massaal bloedverlies (meer dan 800 ml) raken de bloedtoevoer naar de organen en de zuurstoftoevoer verstoord. En dat geldt in de eerste plaats voor de hersenen. Het syndroom van Sheehan ontstaat door schade aan de hypofyse – de hersenklier die verantwoordelijk is voor de aanmaak van de belangrijkste hormonen.
De hormoonproducerende cellen van de voorkwab, de adenohypofyse, lijden het meest. Tijdens de zwangerschap neemt de omvang van deze klier, onder invloed van placentahormonen, volgens sommige schattingen met 120-136% toe. Er treedt met name hypertrofie en hyperplasie op van lactotropocyten – cellen die prolactine synthetiseren, wat nodig is voor de ontwikkeling en voorbereiding van de melkklieren op de melkproductie.
Risicofactoren
Gynaecologen en gynaecologen wijzen op risicofactoren voor de ontwikkeling van het syndroom van Sheehan:
- bloedstollingsstoornissen bij zwangere vrouwen (met name trombocytopenie);
- oedeem van perifeer weefsel (waarbij het hypothalamische hormoon vasopressine wordt geactiveerd, waardoor de vaattonus en de bloeddruk toenemen);
- zwangerschapshypertensie (hoge bloeddruk);
- preeclampsie (hoge bloeddruk en proteïnurie);
- verhoogde hemolyse (vernietiging van rode bloedcellen, meestal geassocieerd met nierfalen).
Er is een verhoogd risico op bloedingen tijdens de bevalling en op het ontstaan van het syndroom van Sheehan bij placenta praevia (vroegtijdige loslating van de placenta), bij meerlingzwangerschappen (twee- of drielingzwangerschappen) en bij snelle (stormachtige) weeën waarbij er een embolie van de longvaten met vruchtwater kan ontstaan.
Pathogenese
De pathogenese van het syndroom van Sheehan wordt geassocieerd met hypoxie van de hypofyseweefsels en de dood ervan. De belangrijkste rol in de verhoogde kwetsbaarheid van de adenohypofyse wordt gespeeld door de specifieke bloedtoevoer: via het vena portae en het netwerk van capillaire anastomosen van de poortaders. Bij ernstige bloedingen en een bloeddrukdaling is er geen lokale bloedstroom in de vergrote voorkwab van de klier; spasmen van de bloedvaten die de hypofyse voeden, geassocieerd met shock, leiden tot zuurstoftekort en ischemische necrose van de klier.
Als gevolg hiervan produceert de hypofyse niet voldoende van de volgende tropische hormonen:
- somatotropine (STH), dat de cellulaire eiwitsynthese activeert, het koolhydraatmetabolisme en de lipidenhydrolyse reguleert;
- prolactine (luteotroop hormoon), dat de ontwikkeling en functie van de melkklieren en het corpus luteum stimuleert;
- follikelstimulerend hormoon (FSH), dat zorgt voor de groei van de eierstokfollikels en proliferatieve processen in het baarmoederweefsel;
- luteïniserend hormoon (LH), verantwoordelijk voor de ovulatie;
- adrenocorticotroop hormoon (ACTH), dat de productie van corticosteroïden door de bijnierschors activeert;
- schildklierstimulerend hormoon (TSH), dat de secretoire functie van de schildklier reguleert.
Symptomen Het syndroom van Sheehan
Een disbalans in de hormonen die de hypofyse aanmaakt, veroorzaakt een breed scala aan symptomen bij het syndroom van Sheehan, afhankelijk van de mate van tekortkoming in de afscheiding van specifieke hypofysehormonen.
De hoeveelheid beschadigde hypofysecellen bepaalt de acute en chronische vorm van de ziekte. De acute vorm duidt op aanzienlijke schade aan de voorkwab van de klier, en de symptomen worden al snel na de geboorte zichtbaar. Bij chronische gevallen is de vastgestelde schade kleiner en kunnen de symptomen pas maanden of jaren na de geboorte optreden.
De meest voorkomende vroege tekenen van het syndroom van Sheehan zijn agalactie, oftewel een gebrek aan lactatie. Door een langdurig oestrogeentekort komt de menstruatiecyclus na de bevalling niet op het juiste moment op gang, worden de borstklieren kleiner en wordt het vaginale slijmvlies dunner. Het gonadotropinetekort uit zich in amenorroe, oligomenorroe en een verminderd libido. Bij sommige vrouwen komt de menstruatie weer op gang en is een tweede zwangerschap mogelijk.
De karakteristieke symptomen van een tekort aan schildklierstimulerend hormoon (TSH) bij het syndroom van Sheehan zijn vermoeidheid en een verminderde thermoregulatie met kou-intolerantie; een droge huid, haaruitval en broze nagels; constipatie en gewichtstoename. Deze symptomen ontwikkelen zich meestal geleidelijk.
De gevolgen van een somatotropinedeficiëntie zijn beperkt tot enig verlies van spierkracht, een toename van lichaamsvet en een verhoogde insulinegevoeligheid. Bij zowel acute als chronische vormen kunnen er tekenen van diabetes insipidus optreden: intense dorst en een verhoogde diurese (urineproductie).
Symptomen van het syndroom van Sheehan omvatten ook tekenen van secundaire bijnierinsufficiëntie, oftewel ACTH-tekort. Dit omvat een verminderde algehele tonus en gewichtsverlies, hypoglykemie (lage bloedsuikerspiegel), bloedarmoede en hyponatriëmie (laag natriumgehalte). Een tekort aan dit hormoon leidt tot chronische hypotensie met flauwvallen en orthostatische hypotensie, en het onvermogen om op stress te reageren. Hypopigmentatie en huidplooien (enkele weken of maanden na de geboorte) worden ook waargenomen.
Verergering van bijnierschorsinsufficiëntie, waarvoor dringend medische zorg nodig is, treedt op bij ernstige infecties of chirurgische ingrepen.
Complicaties en gevolgen
Ernstig hypofysefalen bij het syndroom van Sheehan kan leiden tot coma en de dood.
Minder vaak voorkomend is ook potentieel levensbedreigend postpartum panhypopituïtarisme, waarbij 90% van het adenohypofyseweefsel is aangetast. De gevolgen en complicaties van deze ernstige vorm van het syndroom van Sheehan zijn onder andere: aanhoudende lage bloeddruk, hartritmestoornissen, een lage bloedsuikerspiegel (hypoglykemie) en hypochrome anemie.
Diagnostics Het syndroom van Sheehan
De diagnose van het syndroom van Sheehan wordt doorgaans gesteld op basis van klinische kenmerken en de medische voorgeschiedenis van de patiënt, met name of er sprake was van bloedverlies tijdens de bevalling of andere complicaties die met de bevalling gepaard gaan. Informatie over problemen met de lactatie of het uitblijven van de menstruatie na de bevalling zijn twee belangrijke tekenen van dit syndroom.
Er is bloedonderzoek nodig om de waarden van de hypofysehormonen (TSH, ACTH, FSH, LH, T4), cortisol en oestradiol te controleren.
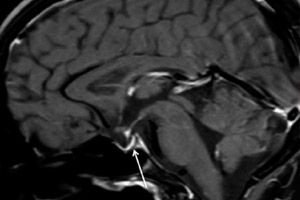
Instrumentele diagnostiek – met behulp van computertomografie (CT) of magnetische resonantiebeeldvorming (MRI) van de hersenen – stelt ons in staat de grootte en structuur van de hypofyse te onderzoeken. In de beginfase is de hypofyse vergroot, na verloop van tijd atrofieert de klier en ontwikkelt zich een diagnostisch teken van pathologie, zoals een "lege sella turcica", die door middel van een scan wordt onthuld, d.w.z. de afwezigheid van de hypofyse in de hypofysefossa aan de basis van de hersenen.
Differentiële diagnose
De taak van de differentiële diagnose is het identificeren van andere ziekten die zich manifesteren als hypopituïtarisme: hypofyse-adenomen, craniofaryngiomen, meningeomen, chordomen, ependymomen of gliomen.
De hypofyse kan beschadigd raken door een hersenabces, meningitis, encefalitis, neurosarcoïdose, histiocytose, hemochromatose, auto-immuun of lymfatische hypofysitis en auto-immuun antifosfolipidensyndroom.
Met wie kun je contact opnemen?
Behandeling Het syndroom van Sheehan
De behandeling van het syndroom van Sheehan bestaat uit levenslange hormoonvervangingstherapie met synthetische analogen van tropische hormonen van de eierstokken, schildklier en bijnierschors.
Het tekort aan ACTH en cortisol wordt dus gecompenseerd door het gebruik van glucocorticoïden (hydrocortison of prednisolon). Thyroxinepreparaten (levothyroxine, tetrajodothyronine, enz.) vervangen het schildklierhormoon, en bloedonderzoek naar de serumconcentraties van vrije thyroxine helpt bij het aanpassen van de dosering.
Oestrogeentekort wordt meestal gecorrigeerd door het gebruik van orale anticonceptiemiddelen. Deze hormonen moeten door vrouwen met het syndroom van Sheehan worden ingenomen tot aan de menopauze.
Endocrinologen merken op dat als de hormoonspiegel in het bloed onder controle is, er meestal geen bijwerkingen optreden. Bijwerkingen kunnen optreden bij een te hoge of te lage dosering hormonale medicijnen. Daarom worden patiënten met dit syndroom regelmatig gecontroleerd, onderzocht en wordt hun bloed gecontroleerd op hormoonspiegels.


 [
[