
Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Fibrose van het retroperitoneum
Medisch expert van het artikel
Laatst beoordeeld: 04.07.2025
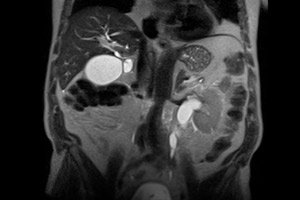
Retroperitoneale fibrose, een zeldzame ziekte, wordt gekenmerkt door overmatige groei van bindweefsel achter de achterste buitenwand van de maag en darmen, oftewel in de retroperitoneale ruimte. Het bindweefsel is ruw, dicht en groeit in het gebied tussen de wervelkolom en organen zoals de alvleesklier, nieren, urineleiders, enz. Bij ernstige groei ontstaat er druk op deze organen, wat leidt tot secundaire pathologieën en symptomen.
Retroperitoneale fibrose heeft een andere naam: de ziekte van Ormond. Deze naam is te danken aan het feit dat uroloog Dr. Ormond de ziekte halverwege de vorige eeuw voor het eerst beschreef en associeerde met een niet-specifiek ontstekingsproces in het retroperitoneale weefsel. Er zijn ook andere, minder gebruikelijke termen: fibreuze peritonitis, retroperitoneale fibrose, enzovoort.
Epidemiologie
Retroperitoneale fibrose wordt meestal vastgesteld bij mannen tussen de 40 en 60 jaar, maar kan ook op andere leeftijden voorkomen. De incidentie van de ziekte is, afhankelijk van het geslacht, 2:1 (mannen en vrouwen).
De oorzaak van retroperitoneale fibrose kan slechts in 15% van de gevallen worden gevonden. Over het algemeen wordt de ziekte als relatief zeldzaam beschouwd. Een Finse studie vond een prevalentie van 1,4 per 100.000 inwoners en een incidentie van 0,1 per 100.000 persoonsjaren. [ 1 ] Een andere studie rapporteerde echter een hogere incidentie van 1,3 per 100.000. [ 2 ]
Bij kinderen treedt de pathologie slechts in zeldzame gevallen op.
Retroperitoneale fibrose is overwegend bilateraal, hoewel er ook unilaterale laesies voorkomen. De meest voorkomende lokalisatie van het ziekteproces is de IV-V lumbale wervelzone, maar de pathologie kan zich uitbreiden naar het gehele gebied, van de onderste kromming van de wervelkolom tot de ureteropelvische regio.
Wanneer de pathologische focus groot wordt, kunnen de aorta en de vena cava inferior worden aangetast.
Oorzaken retroperitoneale fibrose
Deskundigen kunnen de exacte oorzaken van retroperitoneale fibrose nog steeds niet vaststellen. Aangenomen wordt dat de ziekte ontstaat door ontstekings- of immuunreacties. Sommige artsen associëren de pathologie met systemische bindweefselaandoeningen. Het ontdekte basiscriterium voor pathogene ontwikkeling is een verhoogde expressie van het IgG4-complex door plasmacellen.
Retroperitoneale fibrose wordt vaak een secundaire pathologie die door een aantal mogelijke redenen wordt veroorzaakt:
- Ziekten die de nieren, urineleiders of andere structuren die zich dicht bij het retroperitoneale weefsel bevinden, aantasten.
- Kwaadaardige tumorprocessen, waaronder endeldarmkanker, prostaatkanker en blaaskanker.
- Infectieuze processen (brucellose, tuberculose, toxoplasmose).
- Reflux in het nierbekken, niertrauma met urine-extravasatie.
- Buiktrauma, inwendige bloedingen, lymfoproliferatieve aandoeningen, lymfeklierdissectie, colectomie, aorta-interventies.
- Radiotherapie gericht op de buik- en bekkenorganen.
- Langdurig gebruik van moederkoornpreparaten, evenals Bromocriptine, Hydralazine, Methyldopa, hoge doseringen antibiotica en β-blokkers.
- Allergische intolerantie voor medicijnen, gevallen van overgevoeligheidsreactie op medicijnen en chemicaliën.
De rol van erfelijke aanleg is niet volledig uitgesloten: in het bijzonder werden sommige gevallen van retroperitoneale fibroseontwikkeling geassocieerd met het dragen van de humane leukocytenmarker HLA-B27. Andere mogelijke genetische verbanden worden momenteel onderzocht.
Risicofactoren
Er zijn verschillende bekende factoren die kunnen leiden tot de vorming van retroperitoneale fibrose. Deze omvatten:
- kwaadaardige tumorprocessen;
- chronische ontsteking van de alvleesklier;
- chronische hepatitis;
- tuberculose van de wervelkolom;
- stralingsschade;
- verwondingen aan de lenden- en buikholte, inwendige bloedingen;
- vergiftiging (chemisch, medicinaal).
Bij veel patiënten kan geen verband met welke factor dan ook worden gevonden. In dergelijke gevallen wordt de retroperitoneale fibrose als idiopathisch beschouwd.
Pathogenese
In de overgrote meerderheid van de gevallen wordt de ontwikkeling van retroperitoneale fibrose geassocieerd met de aanwezigheid van lymfocytaire plasmacellen die IgG4 produceren. De ziekte is vaak systemisch van aard, aangezien er ook vezelachtige veranderingen worden waargenomen in de lymfeklieren, pancreas en hypofysestructuren. Tumoroedeem van de aangetaste organen, een vezelachtige sclerotische reactie en lymfoplasmatische infiltratie van wisselende intensiteit worden waargenomen. Het fibrotische proces leidt tot compressie van de ureter en het vasculaire netwerk (bloed en lymfe), evenals de nieren. [ 3 ]
In sommige gevallen wordt de vorming van retroperitoneale fibrose veroorzaakt door het verschijnen van kwaadaardige tumoren. De groei van bindweefsel wordt opgemerkt tegen de achtergrond van de aanwezigheid van kwaadaardige cellen in de retroperitoneale ruimte, of met het optreden van lymfoom, sarcoom, in de aanwezigheid van metastasen uit andere organen. [ 4 ]
Het vezelige infiltraat bestaat uit meerdere lymfocyten, lymfocytische plasmacellen, macrofagen en, minder vaak, neutrofielen. Pro-inflammatoire structuren zijn ingebed in collageenclusters die zich verenigen nabij kleine bloedvaten. De ziekte wordt geclassificeerd als IgG4-gerelateerd als er sprake is van een moiré-vezelpatroon, eosinofiele infiltratie en oblitererende flebitis. Myeloïde weefselcellen zijn gedegranuleerd en er wordt een actieve ontstekings-vezelige reactie waargenomen. [ 5 ]
Symptomen retroperitoneale fibrose
Het klinische beeld van retroperitoneale fibrose wordt meestal gekenmerkt door de volgende symptomen:
- vage pijn in de buik, zij, onderrug, liesstreek;
- periodiek verhoogde temperatuur, die vervolgens normaliseert en weer stijgt, vaak gepaard gaand met koude rillingen;
- zwelling van het onderlichaam;
- veneuze aandoeningen, tromboflebitis;
- soms – verhoogde bloeddruk;
- vermagering;
- diarree, misselijkheid, indigestie, verhoogde gasvorming en andere dyspeptische symptomen;
- aanval van nierkoliek;
- urinewegaandoeningen (meestal dysurie, hematurie);
- zwaartegevoel in de benen, ernstige vermoeidheid.
De primaire symptomen van retroperitoneale fibrose worden veroorzaakt door een verslechterde bloedcirculatie in de buikholte. Het eerste klinische beeld kan de volgende symptomen omvatten:
- doffe pijn in de buik of rug, zonder dat een duidelijke lokalisatie mogelijk is;
- pijn in de zij, onderbeen;
- zwelling en bleekheid van een of beide onderste ledematen.
Naarmate de ziekte vordert, wordt de buikpijn heviger en treden er andere symptomen op:
- verlies van eetlust;
- vermagering;
- temperatuurstijging;
- misselijkheid, dyspepsie;
- niet kunnen plassen;
- vertroebeling van het bewustzijn.
Tekenen van nierfalen kunnen zich later ontwikkelen. [ 6 ]
Eerste tekenen
De meest voorkomende eerste klacht bij patiënten met retroperitoneale fibrose is constante, doffe pijn in de buik, onderrug of het rechter- en linkerhypothondrium. De pijn straalt uit naar de lies, de uitwendige geslachtsorganen en de benen. In een vroeg stadium kan de pathologie zich manifesteren door een matige temperatuurstijging en leukocytose, en een verhoogde bezinkingssnelheid.
Tekenen die wijzen op compressie van tubulaire retroperitoneale structuren verschijnen geleidelijk: arteriële hypertensie, pyelonefritis en hydronefrose ontwikkelen zich. Chronisch nierfalen treedt iets later op: over een periode van vier weken tot twee jaar. Gedeeltelijke of volledige ureterobstructie treedt op bij ongeveer 80% van de patiënten, en oligo- of anurie-ontwikkeling in 40% van de gevallen. [ 7 ]
Stages
De klinische symptomen van retroperitoneale fibrose zijn afhankelijk van het stadium van het pathologische proces. De ziekte wordt doorgaans gekenmerkt door een langzame ontwikkeling met geleidelijke progressie. Tijdens het beloop doorloopt de ziekte de volgende stadia:
- De beginperiode van de ontwikkeling van een ziekte.
- Een actieve periode die gekenmerkt wordt door de uitbreiding van de cellulaire en vezelachtige uitlopers naar de retroperitoneale structuren.
- De periode van compressie van de vezelachtige massa's van structuren die betrokken zijn bij het pathologische proces. [ 8 ]
Vormen
Het is gebruikelijk om onderscheid te maken tussen primaire (idiopathische) retroperitoneale fibrose en secundaire laesies. Specialisten wijzen op de auto-immuunoorzaak van idiopathische retroperitoneale fibrose. Secundaire pathologie ontwikkelt zich meestal als gevolg van diverse andere pijnlijke aandoeningen en ziekten:
- kwaadaardige tumoren;
- infectieuze laesies;
- chronische leverpathologieën;
- ziekten van de darmen, de alvleesklier;
- urogenitale pathologieën;
- tuberculeuze letsels van de wervelkolom;
- verschillende vormen van intoxicatie (inclusief door drugs veroorzaakte). [ 9 ]
Primaire idiopathische retroperitoneale fibrose begint meestal in het retroperitoneale weefsel dat de iliacale vaten omringt, met verdere verspreiding naar de sacrale promontorium en de nierhilus. [ 10 ]
Complicaties en gevolgen
Bij één op de twee patiënten met retroperitoneale fibrose ontstaat een hoge bloeddruk, compressie van de urineleiders en verdere ontwikkeling van nierfalen. [ 11 ]
Mogelijke complicaties op afstand zijn:
- overmatige ophoping van vocht in de buikholte (ascites);
- vaataandoeningen (flebitis, trombose);
- hydrocèle bij mannen;
- verstopping van de galwegen, geelzucht;
- darmobstructie;
- compressie van de wervelkolom, compressie van de ruggenmergzenuwen, verstoring van de bloedtoevoer naar het ruggenmerg.
Veel complicaties kunnen fataal aflopen. Met name pathologische processen in de urineleiders veroorzaken de ontwikkeling van pyelonefritis, hydronefrose en chronisch nierfalen. Bij ongeveer 30% van de patiënten treden atrofische veranderingen in de nieren op, waarbij veranderingen in de aorta worden waargenomen, die uiteindelijk kunnen leiden tot de ontwikkeling van een aneurysma.
Diagnostics retroperitoneale fibrose
Retroperitoneale fibrose is moeilijk te diagnosticeren. Ten eerste is de ziekte relatief zeldzaam. Ten tweede heeft de ziekte geen specifieke symptomen en is ze vermomd als diverse andere pathologieën. Er is geen specificiteit in de uitslagen van laboratoriumonderzoek. Vaak krijgen patiënten een onjuiste, onnauwkeurige behandeling voorgeschreven: in plaats van retroperitoneale fibrose worden patiënten behandeld voor urologische en gastro-enterologische aandoeningen die geen verband houden met fibrotische processen. Ondertussen verergert en verspreidt de ziekte zich, waardoor de prognose verslechtert.
Om de aanwezigheid van retroperitoneale fibrose bij een patiënt te vermoeden, moet de arts het volgende diagnostische algoritme volgen:
- Laboratoriumtests tonen de volgende pathologische veranderingen aan:
- verhoogde niveaus van pro-inflammatoire markers (ESR, C-reactief proteïne);
- een toename van IgG4 boven 135 mg/dl tegen de achtergrond van histologische tekenen.
- Om de nierfunctie te beoordelen, is het noodzakelijk om de waarden van ureum, creatinine en glomerulaire filtratiesnelheid te bestuderen.
- Bij urineonderzoek kunnen hematurie, proteïnurie en een laag soortelijk gewicht worden vastgesteld.
- Instrumentele diagnostiek omvat visualisatietechnieken zoals magnetische resonantiebeeldvorming (MRI) en computertomografie. Computerdiagnostiek stelt ons in staat om onderscheid te maken tussen idiopathische en secundaire fibreuze pathologie. Echografie is nodig om het beginstadium van het ziekteproces te bevestigen, kenmerken van hydronefrose te verkrijgen en veranderingen in de aorta te identificeren. Contrastmiddel wordt gebruikt om duidelijkere resultaten te verkrijgen. Positronemissietomografie (POT) wordt voorgeschreven om verborgen infectieuze, inflammatoire en kwaadaardige aandoeningen te identificeren.
- Een biopsie is geïndiceerd om de diagnose te verduidelijken. Het vroege stadium van de ontwikkeling van het fibrotische proces wordt gekenmerkt door de detectie van hypervasculair weefsel met perivasculair lymfocytair infiltraat, evenals macrofagen met lipide-insluitsels. In het late stadium van de ontwikkeling van retroperitoneale fibrose wordt een karakteristieke avasculaire massa gedetecteerd zonder cellulaire structuur.
Differentiële diagnose
De symptomen van een retroperitoneaal abces vertonen vaak veel overeenkomsten met andere pathologische aandoeningen, met name met urologische aandoeningen:
- bilaterale hydronefrose (nierwaterzucht);
- uretervernauwingen (abnormale vernauwing van het kanaal);
- achalasie van de urineleiders (neuromusculaire dysplasie).
Het voornaamste verschil tussen retroperitoneale fibrose en de hierboven genoemde pathologieën is de obstructie van de urineleiders in het gebied waar ze de iliacale vaten kruisen: boven dit kruispunt merkt men een verwijding van de urineleiders op, daaronder worden geen veranderingen vastgesteld.
Met wie kun je contact opnemen?
Behandeling retroperitoneale fibrose
De behandeling van retroperitoneale fibrose hangt af van de exacte locatie van de pathologie, de omvang ervan, de mate van compressie van inwendige organen en de aanwezigheid van een infectieuze component. Omdat de ziekte zeldzaam is en de oorzaak slecht begrepen wordt, bestaat er momenteel geen eenduidige standaard voor de behandeling ervan. Er is geen duidelijke definitie van de rol van conservatieve therapie en de optimale chirurgische behandelingsmethode.
De omvang van de medicamenteuze behandeling hangt over het algemeen af van de onderliggende oorzaak van retroperitoneale fibrose. Intoxicatiefibrose verdwijnt bijvoorbeeld zodra de toxische stof is uitgewerkt. Als het om een kwaadaardig tumorproces gaat, is de behandeling adequaat.
De idiopathische vorm van retroperitoneale fibrose wordt bij veel patiënten genezen met immunosuppressiva en proteolytische geneesmiddelen. Afhankelijk van de indicatie worden ontstekingsremmende, antibacteriële, ontgiftende en symptomatische therapie toegepast. Een operatie kan worden voorgeschreven bij acute aandoeningen of als medicamenteuze therapie niet effectief is.
Als chronische pyelonefritis wordt vastgesteld, wordt een passende behandeling voor de ziekte voorgeschreven.
Chirurgische behandeling
Patiënten met retroperitoneale fibrose in een vroeg stadium zonder duidelijke indicatie voor een chirurgische behandeling krijgen een medicamenteuze therapie voorgeschreven bestaande uit corticosteroïden en proteolytische geneesmiddelen.
Vaak is het echter noodzakelijk om over te gaan tot een chirurgische behandeling: de operatie wordt ureterolyse genoemd en houdt in dat de urineleiders worden losgemaakt van het omringende bindweefsel. Sommige patiënten krijgen resectie van de urineleider en vervolgens het aanleggen van een anastomose, transplantatie van het dunne darmsegment of het gebruik van prothesen. [ 12 ], [ 13 ]
In gevorderde stadia, met uitgesproken hydronefrose en de ontwikkeling van chronische pyelonefritis, wordt reconstructieve plastische chirurgie gelijktijdig uitgevoerd met verwijdering van de urinewegen door middel van pyelo- of nefropyelostomie, punctie-nefrostomie onder echografische observatie. Na de operatie krijgt de patiënt langdurige corticosteroïdtherapie voorgeschreven, die nodig is om de fibreuze groei te onderdrukken. Meestal is het voorkeursgeneesmiddel Cortisol 25 mg per dag gedurende 8-12 weken.
Een initiële dosis prednison van 1 mg/kg per dag (maximale dosis 80 mg/dag) wordt gewoonlijk gedurende ongeveer 4-6 weken gegeven. De dosis kan vervolgens geleidelijk worden verlaagd gedurende 1-2 jaar, afhankelijk van de progressie van de ziekte. Als de ziekte niet adequaat reageert op steroïdentherapie alleen, kunnen immunosuppressiva gelijktijdig met steroïden worden gebruikt. Middelen die met schijnbaar succes zijn gebruikt in casusrapporten en casusseries zijn onder andere azathioprine, methotrexaat, mycofenolaatmofetil, cyclofosfamide en ciclosporine. [ 14 ] Daarnaast worden geneesmiddelen gebruikt die de resorptie versnellen (Lidase, Longidaza). [ 15 ], [ 16 ]
Het voorkomen
Specifieke preventie van retroperitoneale fibrose is niet ontwikkeld, vanwege de onduidelijke oorzaken van de ziekte. Dit geldt met name voor idiopathische vormen van pathologie. Secundaire retroperitoneale fibrose kan in de meeste gevallen worden voorkomen door de volgende aanbevelingen op te volgen:
- geef slechte gewoontes op, rook niet, misbruik geen alcohol;
- vermijd stressvolle situaties, fysieke en emotionele overbelasting;
- eet niet te veel, verhonger niet, eet kleine beetjes, meerdere keren per dag;
- de voorkeur geven aan hoogwaardige levensmiddelen van plantaardige en dierlijke oorsprong, afval van halffabrikaten, fastfood, vette en zoute voedingsmiddelen, gerookte voedingsmiddelen;
- neem de hygiëneregels in acht, poets regelmatig uw tanden, was uw handen voor het eten en na een bezoek aan de straat of het toilet;
- meer tijd buiten doorbrengen en fysiek actief zijn;
- vermijd buiktrauma;
- Als er symptomen optreden, raadpleeg dan een arts en begin niet zelf met medicijnen;
- na een buikoperatie moet u zich strikt houden aan de voorschriften en aanbevelingen van de arts;
- vermijd onderkoeling en oververhitting van het lichaam;
- drink elke dag voldoende schoon water;
- Let er tijdens de maaltijden op dat u het eten goed kauwt en laat u niet afleiden door gesprekken, de computer, etc.
Onze gezondheid hangt grotendeels af van onze levensstijl. Door deze eenvoudige regels te volgen, kunt u deze gezondheid jarenlang behouden en ondersteunen.
Prognose
Retroperitoneale fibrose is een zeldzame en moeilijk te diagnosticeren aandoening, die vaak leidt tot een vertraagde start van de behandeling en langdurige ineffectieve medicatie. Vaak worden patiënten ten onrechte behandeld voor andere, vergelijkbare aandoeningen of krijgen ze een gerichte therapie om reeds ontwikkelde complicaties te elimineren, zoals arteriële hypertensie, tumorprocessen, chronische enterocolitis, cholecystopancreatitis, ulceratieve laesies van de maag en twaalfvingerige darm, pyelonefritis, hydronefrose, chronisch nierfalen, anurie, enz.
Vroege start van de behandeling kan de prognose van de pathologie aanzienlijk verbeteren. Retroperitoneale fibrose in de vroege stadia van ontwikkeling reageert goed op behandeling met corticosteroïden, maar de therapie dient te worden voorgeschreven vóór de ontwikkeling van irreversibele fibrotische processen. Het recidiefpercentage na stopzetting van de behandeling varieert van minder dan 10-30%, hoewel één reeks een recidiefpercentage van meer dan 70% rapporteerde. [ 17 ] Gevorderde ziekte wordt alleen behandeld door chirurgische ingreep, en de mortaliteit hangt af van de mate van obstructie en de complicaties die daarmee gepaard gaan.
Retroperitoneale fibrose, een zeldzame ziekte, wordt gekenmerkt door overmatige groei van bindweefsel achter de achterste buitenwand van de maag en darmen, oftewel in de retroperitoneale ruimte. Het bindweefsel is ruw, dicht en groeit in het gebied tussen de wervelkolom en organen zoals de alvleesklier, nieren, urineleiders, enz. Bij ernstige groei ontstaat er druk op deze organen, wat leidt tot secundaire pathologieën en symptomen.
Retroperitoneale fibrose heeft ook een andere naam: de ziekte van Ormond. Deze naam is te danken aan het feit dat het de uroloog Dr. Ormond was die de ziekte halverwege de vorige eeuw voor het eerst beschreef en associeerde met een niet-specifiek ontstekingsproces in het retroperitoneale weefsel. Er zijn ook andere, minder gebruikelijke termen: fibreuze peritonitis, retroperitoneale fibrose, enz. [ 18 ]

