
Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Pancosta kanker
Medisch expert van het artikel
Laatst beoordeeld: 04.07.2025
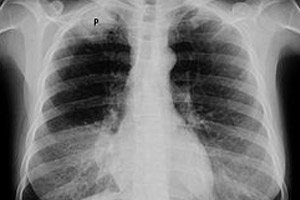
Oncologen diagnosticeren Pancoast-kanker wanneer een kwaadaardige tumor – primair longcarcinoom – ontstaat in de top van de long (apex pulmonis) en de omliggende structuren binnendringt of er druk op uitoefent.
Henry Pancoast, hoogleraar radiologie aan de Universiteit van Pennsylvania (VS), beschreef deze neoplasma in het eerste derde deel van de vorige eeuw en definieerde het als een apicale (bovenste) tumor van de long.
Een andere naam voor deze pathologie is longtopkanker met Pancoastsyndroom.
Epidemiologie
Van alle oncologische longziekten vertegenwoordigt pancoastkanker slechts 5%. Het komt zelden voor bij jonge mensen en de meeste patiënten zijn 40+. En dit zijn voornamelijk rokende mannen en vrouwen.
In het Verenigd Koninkrijk bijvoorbeeld wordt longkanker jaarlijks bij ongeveer 44.500 mensen vastgesteld, terwijl het in de VS (volgens de National Institutes of Health) bij meer dan 200.000 mensen voorkomt. De meest voorkomende tumor is niet-kleincellig, goed voor meer dan 80% van de gevallen.
Oorzaken van Pancoast kanker
Hoewel longkanker ook kan voorkomen bij mensen die nooit gerookt hebben, associëren oncologen de belangrijkste oorzaken ervan – in minstens 85% van de gevallen – met roken. Rokers inhaleren regelmatig bijna tweehonderd giftige en meer dan vier dozijn kankerverwekkende stoffen met rook. De longen lijden niet minder onder zogenaamd passief roken: iemand rookt en de mensen om hem heen inhaleren sigarettenrook die kankerverwekkende stoffen bevat – polycyclische aromatische koolwaterstoffen.
Risicofactoren
Longartsen houden rekening met risicofactoren voor de ontwikkeling van kwaadaardige longtumoren, zoals de agressieve werking op longweefsel van formaldehyde, radon, asbeststof in de lucht, industriële gasemissies, uitlaatgassen van auto's, enzovoort.
Ook kwaadaardige gezwellen in de longen, waaronder longtopkanker met het syndroom van Pancoast, kunnen ontstaan bij een genetische aanleg (chromosomale afwijkingen).
Pathogenese
De pathogenese van een Pancoast-tumor wordt bepaald door zowel de lokalisatie ervan als de aangrenzende structuren die zijn aangetast.
Deze bronchogene tumoren ontstaan in de top van de long – bij de bovenste thoracale opening en in het gebied van de bovenste longgroeve (superieure sulcus) gevormd door de arteria subclavia, en verspreiden zich geleidelijk naar de bovenste ribben, het periost, de wervellichamen van de thoracale wervelkolom; ze veroorzaken compressie van de sympathische thoracale zenuwen, het ganglion sternum in de nek, stammen en zenuwwortels van de plexus brachialis.
Onder de druk van het neoplasma vernauwen de lumina van de bloedvaten en lymfevaten in het sleutelbeen.
Op basis van hun histologie zijn Pancoast-tumoren plaveiselcelcarcinomen (45-50% van de gevallen), adenocarcinomen (36-38%), ongedifferentieerde grootcellige carcinomen (11-13%) en kleincellige carcinomen (2-8%).
Symptomen van Pancoast kanker
Symptomen die kenmerkend zijn voor gewone longkanker, zoals hoesten met bloederig sputum en kortademigheid (dyspnoe), worden bij pancoastkanker in de beginfase van de ziekte meestal niet waargenomen vanwege de perifere ligging van deze tumoren. Bovendien leidt de volgorde van de symptomen bij pancoastkanker vaak tot diagnostische fouten.
Feit is dat de eerste symptomen van een Pancoast-tumor, die zich uitbreidt naar de borstkas en de plexus brachialis, zich manifesteren als pijn in de schouder en elleboog, uitstralend naar de onderarm, nek, borstbeen, oksel en schouderblad aan de kant van de tumor. De snel optredende paresthesie van de helft van de ringvinger en pink, en spierzwakte (atrofie) aan de binnenkant van de hand, wijzen op compressie van de zenuwen door de tumor. Deze klinische symptomen duiden in feite op het Pancoast-syndroom bij longkanker of het Pancoast-Tobias-syndroom.
Naarmate de ziekte voortschrijdt en er tumorbeschadiging optreedt van de sympathische stammen van de thoracale zenuwen en het ganglion stellatum in de hals, treedt het Bernard-Horner-syndroom op - met gedeeltelijke afhanging van het bovenste ooglid (ptosis), vernauwing van de pupil van hetzelfde oog (miosis), verdieping van de oogbol in de oogkas (enoftalmie) en bijna volledige stopzetting van het zweten (anhidrose) aan de ipsilaterale zijde van het gezicht.
Overigens wordt dit syndroom waargenomen bij 25% van de patiënten met een longtumor gelokaliseerd in het mediastinum, wat gediagnosticeerd wordt als een mediastinale vorm van longkanker. Een röntgenfoto laat echter duidelijk zien dat deze tumor zich in de tracheobronchiaalboom bevindt, die meestal als eerste bij het pathologische proces betrokken is.
Complicaties en gevolgen
Omdat pancoastkanker vaak te laat wordt ontdekt en de proliferatieve activiteit van zo'n tumor hoog is, is het simpelweg onmogelijk om de gevolgen en complicaties ervan – metastasering – te voorkomen.
Zoals deskundigen opmerken, worden dergelijke tumoren gedetecteerd in de stadia T3 – IIIa of IIIb (volgens de TNM-classificatie van kwaadaardige tumoren), en als de wervellichamen, zenuwbanen of bloedvaten betrokken zijn bij het pathologische proces, stijgt de tumor naar stadium T4.
Ten eerste tasten metastasen aangrenzende structuren, regionale lymfeklieren (supraclaviculair, thoracaal en mediastinaal), botten en de hersenen aan. Volgens sommige gegevens ontwikkelen zich in 24-55% van de gevallen cerebrale metastasen; in 36% verre metastasen.
Wanneer de tumor in de wervellichamen groeit (wat bij 10-15% van de patiënten voorkomt), kan dit leiden tot compressie van het ruggenmerg en paraplegie – verlamming van het onderlichaam en beide benen.
Diagnostics van Pancoast kanker
In een vroeg stadium is de diagnose van Pancoastkanker bijzonder moeilijk: het klinische beeld en de klachten van de patiënt zijn niet typisch voor kwaadaardige longziekten.
Instrumentele diagnostiek helpt onder meer:
- röntgenfoto van de borstkas;
- computertomografie (CT) van de borstkas;
- magnetische resonantie beeldvorming (MRI):
- positronemissiecomputertomografie (PET-CT) van het hele lichaam.
In de vroege stadia is pancoastkanker moeilijk te detecteren op een röntgenfoto vanwege het gebrek aan duidelijke visualisatie en het grote aantal schaduwen van nabijgelegen structuren. Een röntgenfoto van de borstkas kan asymmetrie van de longtop laten zien (een kleine verdikking van het longvlies in de apicale zone van één long); een toename van de weefselmassa; schade aan 1-3 ribben of een deel van de wervels.
Pancoastcarcinoom wordt op een CT-scan van de borstkas gedefinieerd door de aanwezigheid van een pathologische weefselformatie in het gebied van de bovenste thoracale opening en de bovenste pulmonale groeve en de penetratie ervan in de borstwand, de wervelkolom, de bloedvaten, de zenuwen of de ruimte tussen de longen.
Om een completer beeld te krijgen van de lokale verspreiding van tumorcellen en de mate waarin zenuwuiteinden zijn aangetast, wordt echter een MRI aanbevolen.
Om een nauwkeurige diagnose te stellen, wordt ook endoscopische mediastinoscopie gebruikt om de lymfeklieren te onderzoeken. Indien er sprake is van palpabele adenopathie van de supraclaviculaire lymfeklieren, wordt een dunnenaald-transdermale aspiratie uitgevoerd.
De tests om de diagnose van de tumor te bevestigen en het stadium ervan nauwkeurig te bepalen, zijn een biopsie (tumorcellen) verkregen door middel van transthoracale fijnenaaldaspiratie. In sommige gevallen kan een endoscopische of open thoracotomie nodig zijn voor histologisch onderzoek van het neoplasma.
Differentiële diagnose
Bij de differentiële diagnose moet Pancoast-tumor worden onderscheiden van: lymfoom en lymfoom van de ziekte van Hodgkin, pleuraal mesothelioom, echinokokcyste van de long, schildklierkanker en adenoïdcysteus carcinoom, desmoïdtumoren van het mediastinum, borstkanker, en scalenusspier- en cervicale ribsyndromen.
Met wie kun je contact opnemen?
Behandeling van Pancoast kanker
Een positief resultaat – het stoppen van de tumorgroei en de regressie ervan, het verminderen van lokale en verre recidieven en het vergroten van de overleving – wordt verzekerd door behandeling met inductiechemoradiotherapie en daaropvolgende chirurgische behandeling – het uitvoeren van een operatie om de aangetaste structuren te verwijderen.
Soorten chemotherapie voor Pancoast-kanker:
- vóór de operatie – een combinatie van bepaalde chemotherapiemedicijnen met bestraling gedurende 5-6 weken;
- na verwijdering van een deel of de gehele long, de aangetaste aangrenzende weefsels of de bovenste ribben (wat wordt uitgevoerd na een reeks chemoradiotherapie) - laatste postoperatieve chemotherapie.
Bij chemotherapie wordt het cytostatische medicijn Cisplatine (Platinotin) gebruikt in combinatie met andere antitumormedicijnen, met name Etoposide en Vindesine (Eldisine).
Intraveneus toegediend cisplatine is bijvoorbeeld een platinaderivaat; het medicijn is effectief, maar zoals alle cytostatica tegen kanker veroorzaakt het veel bijwerkingen en negatieve gevolgen. De meest voorkomende gevolgen van chemotherapie bij Pancoast-kanker worden uitgebreid beschreven in de volgende publicaties:
De radiotherapie bij Pancoast-kanker bestaat doorgaans uit fracties van 45 Gy/27 gedurende 5-6 weken, gevolgd door een operatie (4-6 weken later).
In dit geval zijn contra-indicaties voor chirurgische behandeling metastasen, schade aan de supraclaviculaire en mediastinale lymfeklieren, meer dan de helft
Lichaamsdelen van de wervels, luchtpijp en slokdarm.
Patiënten met een inoperabele Pancoast-tumor krijgen palliatieve behandeling.
Prognose
Net als bij andere maligniteiten hangt de prognose voor patiënten met Pancoast-kanker direct af van het stadium van de ziekte. De aanwezigheid van symptomen van het Bernard-Horner-syndroom wordt beschouwd als een slechte prognostische factor.
De afgelopen decennia zijn de overlevingskansen van patiënten met apicale longkanker met Pancoast-syndroom aanzienlijk verbeterd.
Na inductiechemoradiotherapie en de daaropvolgende operatie bedraagt de gemiddelde overlevingsduur in 33-40% van de gevallen (volgens andere gegevens 54-72%) vijf jaar, en de incidentie van complicaties varieert in het bereik van 10-28%.
Bijna 75% van de patiënten leeft nog twee jaar.


 [
[